不孕癥女性患者首次胚胎移植失敗風險預測模型的構建與驗證
馮金燕 陳美蓮 湯 敏
不孕癥是嚴重影響育齡期夫婦身心健康的疾病,體外受精-胚胎移植(in vitro fertilization and embryotransfer,IVF-ET) 是臨床治療不孕癥的輔助生育技術,為不孕癥提供新的生育途徑[1]。據報道[2],IVF-ET技術的成功率為20%~40%,部分患者伴有反復種植失敗的概率,成為限制輔助生殖技術發展的重要瓶頸問題。且胚胎移植的失敗對不孕癥女性的心理沖擊也是巨大的,因此早期明確胚胎種植失敗的相關因素,為臨床早期病因篩查和治療具有重要意義。研究表明[3],胚胎移植失敗的影響因素復雜,其中母體自身因素與醫源性因素均能對胚胎移植結局造成直接影響。本研究采用多因素Logistic回歸分析明確不孕癥女性患者首次胚胎移植失敗的影響因素,構建風險預測模型,并驗證模型預測價值,為臨床預防胚胎移植失敗提供可靠依據,增強早期風險識別與治療的針對性,現報告如下。
1 資料與方法
1.1 一般資料
選取2021年1月-2023年1月我院146例確診為不孕癥且首次行胚胎移植的女性患者為研究對象。納入標準:(1)年齡>18歲;(2)符合《婦產科學(第9版)》[4]中不孕癥診斷標準且均為首次行胚胎移植技術;(3)無子宮器質性病變;(4)均行新鮮周期胚胎移植;(5)意識清晰能夠配合調查;(6)均自愿參與研究且簽署知情同意書。排除標準:(1)男方因素導致的不孕;(2)伴有自身免疫性疾病;(3)合并慢性疾病如高血壓、糖尿病等;(4)中途退出或拒絕配合。
1.2 方法
1.2.1資料收集 (1)臨床基本資料:包括年齡、不孕類型、不孕年限、體質量指數 (BMI )、人工流產次數、抗繆勒管激素(AMH)、血清25(OH)D、基礎卵泡刺激素(FSH)、外周血CD4+、CD4/CD8、血清促甲狀腺激素(TSH),血清游離四碘甲狀腺原氨酸濃度(FT4)。(2)醫源性因素:染色體核型、宮腔深度、移植日子宮內膜厚度、獲卵數、可利用胚胎數、促性腺激素(GN)用量、GN使用天數、移植胚胎數目、移植胚胎天數。基本信息通過醫院電子病歷系統進行收集,疾病相關資料通過實驗室檢查結果等方式收集。一般資料均由經過專業培訓和考核合格的研究人員收集,采用雙人法錄入數據,并進行核查、統計分析。
1.2.2胚胎移植結局判定 患者經胚胎移植后14d進行血清β-HCG測定,β-HCG<10 IU/L判定為妊娠失敗,≥10 IU/L且2周后經B超探及宮內妊娠囊及胎心搏動則判定為臨床妊娠成功[5]。
1.3 統計學方法
2 結果
2.1 不孕癥女性患者首次胚胎移植結局
146例首次行胚胎移植患者胚胎移植失敗61例(41.78%),設為失敗組;胚胎移植成功85例(58.22%),設為成功組。
2.2 不孕癥女性患者首次胚胎移植失敗影響因素的單因素分析,表1

表1 不孕癥女性患者首次胚胎移植失敗影響因素的單因素分析
單因素結果顯示,年齡、不孕類型、不孕年限、人工流產次數、AMH、血清25(OH)D、FSH、CD4+、CD4/CD8、TSH、FT4水平、移植日子宮內膜厚度、GN用量是不孕癥女性患者首次胚胎移植失敗的影響因素(P<0.05)。
2.3 不孕癥女性患者首次胚胎移植失敗影響因素的多因素Logistic回歸分析,表2~3
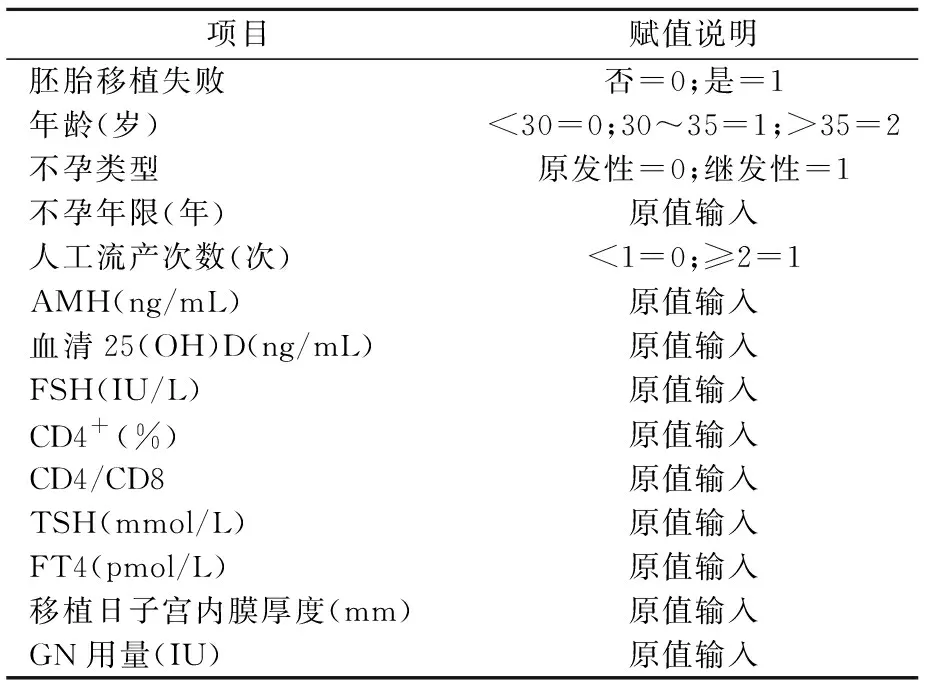
表2 變量賦值
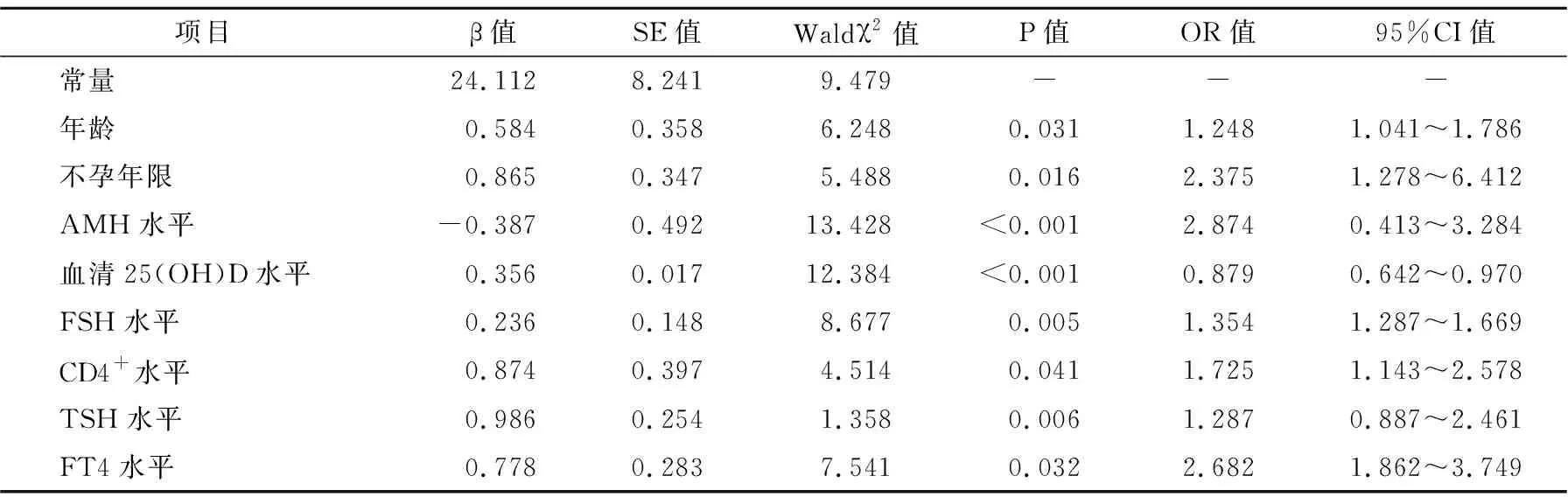
表3 不孕癥女性患者首次胚胎移植失敗影響因素的多因素Logistic回歸分析(n=146)
以首次胚胎移植是否失敗為因變量,以單因素分析中相關因素(P<0.05)為自變量,進行多因素Logistic回歸分析,結果顯示,年齡、不孕年限、AMH、血清25(OH)D、FSH、CD4+、TSH、FT4水平為不孕癥女性患者首次胚胎移植失敗的獨立影響因素(P<0.05)。
2.4 不孕癥女性患者首次胚胎移植失敗風險預測模型的構建
將多因素Logistic回歸分析篩選的影響因素(年齡、不孕年限、AMH、血清25(OH)D、FSH、CD4+、TSH、FT4)依次編號為X1、X2、X3、X4、X5、X6、X7、X8,提取各預測因子的偏回歸系數,擬合不孕癥女性患者首次胚胎移植失敗預測模型的回歸方程:Logit(P)=ln[P/(1-P)]=24.112+0.584×X1+0.865×2-0.387×X3+0.356×X4+0.236×X5+0.874×X6+0.986×X7+0.778×X8。
2.5 檢驗風險預測模型
2.5.1區分準確度,圖1 結果顯示,預測模型的AUC為0.737(95%CI:0.697~0.777),約登指數為0.690,最佳截斷值0.122,敏感度為94.4%,特異性為74.6%,表明模型具有良好區分準確度。

圖1 預測模型的ROC曲線
2.5.2校準度檢驗,圖2 C-index范圍0.5-1.0,值越大表明區分度越好,結果顯示,C-index范圍為0.818,校準曲線斜率接近1,表明預測模型診斷不孕癥女性患者首次胚胎移植失敗的能力與實際發生的誤差較小,一致性較高。Hosmer-Lemeshow擬合優度檢驗結果顯示,χ2=12.203,P=0.336,表明預測模型具有良好校準能力。
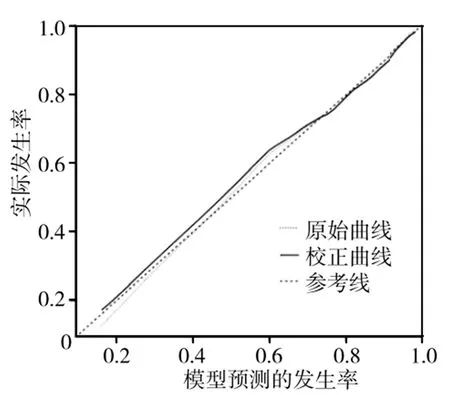
圖2 預測模型的校準曲線
2.6 驗證風險預測模型
采用便利抽樣法,選取2020年1月-12月確診為不孕癥且首次行胚胎移植的女性患者中符合納入、排除標準的30例為驗證集,計算模型預測準確率,結果顯示,模型預測不孕癥女性患者首次胚胎移植失敗6例,實際失敗4例,預測不孕癥女性患者首次胚胎移植成功24例中實際成功21例,預測準確率為83.33%。
3 討論
3.1 不孕癥女性患者首次胚胎移植失敗的影響因素分析
胚胎移植是一個復雜的生理過程,其成功的關鍵在于高質量胚胎與良好子宮內膜容受性之間的相互作用[6]。胚胎移植失敗對不孕癥女性患者和其家庭帶來的身心壓力與痛苦是巨大的。本研究146例首次行胚胎移植患者胚胎移植失敗共61例(41.78%),與Bashiri等[7]研究一致。因此,分析和預測胚胎移植失敗發生的相關因素可為臨床提供及時有效的管理策略,對促進良好的妊娠結局具有重要意義。本研究結果顯示,不孕癥女性患者首次胚胎移植失敗的重要影響因素為年齡、不孕年限、AMH、血清25(OH)D、FSH、CD4+、TSH、FT4水平(P<0.05)。
3.1.1年齡與不孕年限 本研究結果顯示,年齡和不孕年限與胚胎移植失敗密切關聯,即年齡越大、不孕年限越長,患者行胚胎移植失敗的可能性越大。分析原因:隨年齡的增加,女性生理功能減退,卵巢儲備功能下降,卵巢內存留的卵泡數量減少、質量降低,表現為女性生育潛能降低,導致子宮內膜容受性降低而誘發胚胎著床失敗的風險,增加繼發性不孕的比例[8]。與徐潔等[9]研究結果一致。此外,隨年齡增長女性對GN的反應性、種植率均降低,自然流產率也明顯升高,尤其對于年齡>35歲的女性,其妊娠并發癥和分娩風險也顯著提升,影響妊娠結局。同時,隨不孕年限的延長,精子可出現頂體蛋白活性降低、核染色質不成熟等,提高不孕癥夫婦精子和卵子結合障礙的可能性[10]。
3.1.2AMH、血清25(OH)D水平 血清25(OH)D 是維生素D在體內主要儲存形式,維生素D可調節體內鈣磷代謝,并參與機體各項生理活動。本研究結果顯示,血清25(OH)D水平對不孕癥胚胎移植是否成功具有顯著影響。分析原因:維生素D能有效調節轉化生長因子-β,促進細胞外基質的表達并抑制降解速度,使其參與細胞分化、增殖過程,有利于胚胎發育[11]。同時,維生素D還可直接參與性激素的釋放過程,提高人體內性激素的水平,有助于改善妊娠結局。本研究結果顯示,AMH水平為胚胎移植失敗的重要保護因素,AMH是女性卵巢儲備功能評價的重要指標,可反應卵巢內卵子數目,其水平越低表明卵巢內卵子數目越少,妊娠成功率越低[12]。張陽陽等[13]研究表明,AMH在調節細胞增殖、分化、凋亡和組織修復再生等過程中發揮重要作用,可抑制原始卵泡募集與竇卵泡的發育,延緩卵泡耗竭進程,提高妊娠成功率。AMH水平降低可促進子宮內膜細胞凋亡并影響其容受性,導致胚胎移植失敗。
3.1.3FSH、CD4+水平 FSH是腺垂體分泌的主要促性腺激素,能刺激卵泡生長和顆粒細胞増殖,誘導芳香化酶的活性。基礎FSH是反映患者卵巢功能的重要指標,FSH10~15IU/L預示卵巢低反應,>15IU/L預示妊娠率明顯降低,25IU/L預示無妊娠概率[14]。本研究結果顯示,CD4+是影響胚胎移植失敗的重要因素。分析原因:CD4+T細胞亞群具有免疫調節功能,在胚胎植入過程中可減輕母胎免疫系統排斥反應,并誘導容受植入的胚胎,有助于胚胎著床[15]。CD4+水平降低,可增加母體免疫排斥,導致耐受性弱,阻礙胚胎植入過程并導致植入失敗。
3.1.4TSH、FT4水平 研究顯示,患者基礎TSH水平正常對胚胎移植的妊娠率無影響,TSH>2.7mmol/L可降低活產率并增加流產率,表明TSH越高胚胎移植失敗風險越高[16]。本研究結果顯示,失敗組TSH水平明顯高于成功組,可能與高水平TSH降低卵母細胞的質量并影響胚胎質量有關。魏梓雯等[17]研究表明,甲狀腺功能與妊娠結局密切相關,其相關指標的異常可影響女性生殖功能,不利于排卵與胚胎發育。本研究結果顯示,FT4水平與胚胎移植失敗存在顯著相關性。FT4是能直接反應甲狀腺功能狀態的指標之一,其水平過高或過低均會影響妊娠結局,FT4水平偏低可能誘發甲狀腺功能減退癥,導致女性血清甲狀腺激素水平減退,并干擾正常卵巢功能,不利于排卵、胚胎發育[18]。
3.2 不孕癥女性患者首次胚胎移植失敗風險預測模型的效果驗證
Huang等[19]研究表明,采用疾病預測模型以多種相關因素為基礎,通過多因素的統計學分析方法預測或評估個體疾病發生現狀或潛在發生風險,為臨床提供預防和管理策略,有效降低疾病發生概率。本研究根據多因素Logistic回歸分析結果構建不孕癥女性患者首次胚胎移植失敗的預測模型,并采用Hosmer-Lemeshow擬合優度檢驗、ROC曲線下面積、臨床應用驗證評價模型的預測能力。其中H-L檢驗結果顯示,χ2=12.203,P=0.336,表明該模型具有良好校準能力;C-index范圍為0.818,表明預測模型觀察到的首次胚胎移植失敗與實際發生情況符合度較高。同時,構建模型的AUC為0.737(95%CI:0.697~0.777),約登指數為0.690,最佳截斷值0.122,敏感度為94.4%,特異性為74.6%,提示模型有較好的預測能力。最后以驗證集樣本計算模型預測準確率為83.33%,表明該模型預測準確率較高,能為醫護人員提供更為便捷的評估方式及準確的風險評估依據。
4 小結
本研究構建的不孕癥女性患者首次胚胎移植失敗風險預測模型能有效識別高危患者,為臨床制定前瞻性治療和管理提供有效依據。但仍存在研究樣本單一且樣本量偏小,研究從同一醫院取樣,屬于單一中心數據,難以保證所選樣本的代表性,且易造成潛在偏倚,導致研究結論可靠性受到影響;同時研究結論應用受限,本研究擬合的預測模型雖能判定不孕癥女性患者首次胚胎移植失敗發生風險,但并未據此形成風險評估量表,且本研究收集數據時間有限、相關實驗室檢查指標的缺乏,可能影響研究結論的局限性,不利于結論推廣應用。今后,應進一步優化研究取樣,從多地區不同級別醫院取樣,繼續開展研究,并納入更多風險因素以核驗研究結論,提高預測模型的準確度和可適度。

