內臟脂肪組織指數變化對非肝硬化病毒性肝炎肝細胞癌患者的影響
李博聞 費素娟
肝細胞癌(HCC)是消化系統常見惡性腫瘤類型[1]。其病因包括持續的乙型肝炎病毒(HBV)和丙型肝炎病毒(HCV)感染、飲酒以及糖尿病等相關的代謝紊亂等[2]。近年來,肥胖和糖尿病在世界范圍內流行率上升,導致肥胖相關的HCC病例數量有所增加[3]。大約20%的非酒精性脂肪性肝病病例、肥胖的肝臟表現和代謝綜合征表現為非酒精性脂肪性肝炎,他們有進展為肝硬化和HCC的風險[4]。根據歐洲肝臟研究協會和日本肝病學會指定的指南指出,肝硬化是HCC病例最主要的危險因素,建議對這些患者進行病情監測[5-6]。既往研究已闡明,肥胖、糖尿病及相關因素是HCC的危險因素。除此之外,有研究表明,高水平的胰島素抵抗穩態模型(HOMA-IR)指數、內臟脂肪組織指數(VATI)與HCV相關HCC的復發風險增加有關[7-8]。有關非肝硬化慢性肝病患者HCC發生危險因素的研究還處在探索之中,本研究將納入病例根據肝硬化狀態分為非肝硬化組、肝硬化組,旨在確定HBV或HCV感染的非肝硬化患者發生HCC的危險因素。
資料與方法
一、研究對象
搜集2019年1月—2022年6月期間徐州醫科大學附屬醫院收治的HBV/HCV感染HCC病例共計212例,其中男性143例、女性69例,年齡(65.0±11.8)歲。HCC診斷符合要求。排除標準:①年齡<18周歲;②酒精性、自身免疫性肝炎、非酒精性脂肪性肝病或黃曲霉毒素等因素引起的HCC;③合并其他惡性腫瘤;④伴有嚴重心、肺、腎等疾病;⑤孕婦和哺乳期婦女;⑥病史資料不全。參考既往文獻,當FIB-4指數>3.25時,慢性肝病患者可診斷存在肝硬化[9],據此將納入病例分為非肝硬化組、肝硬化組。研究符合醫院倫理委員會相關要求,納入病例簽署相關知情同意書。
二、研究方法
搜集納入病例臨床資料。使用SYNAPSE 3D軟件(Fujifilm Medical,日本)測量CT圖像中第四腰椎處的內臟脂肪塊橫截面積(cm2),用升高的平方(m2)對數值進行歸一化,獲得VATI。
三、統計學分析

結 果
一、HBV、HCV-HCC臨床資料比較
如表1所述,與HCV-HCC相比,HBV-HCC患者年齡、Child-Pugh評分、FIB-4指數及腫瘤分期差異具有統計學意義(P<0.05)。關于代謝綜合征,HBV-HCC患者糖尿病、高血壓比例低于HCV-HCC(P<0.05)。

表1 HBV-HCC、HCV-HCC患者臨床資料比較
二、非肝硬化、肝硬化HBV-HCC患者臨床資料比較
如表2所述,非肝硬化、肝硬化HBV-HCC患者VATI、Child-Pugh評分及HbA1c比較,差異具有統計學意義(P<0.05)。
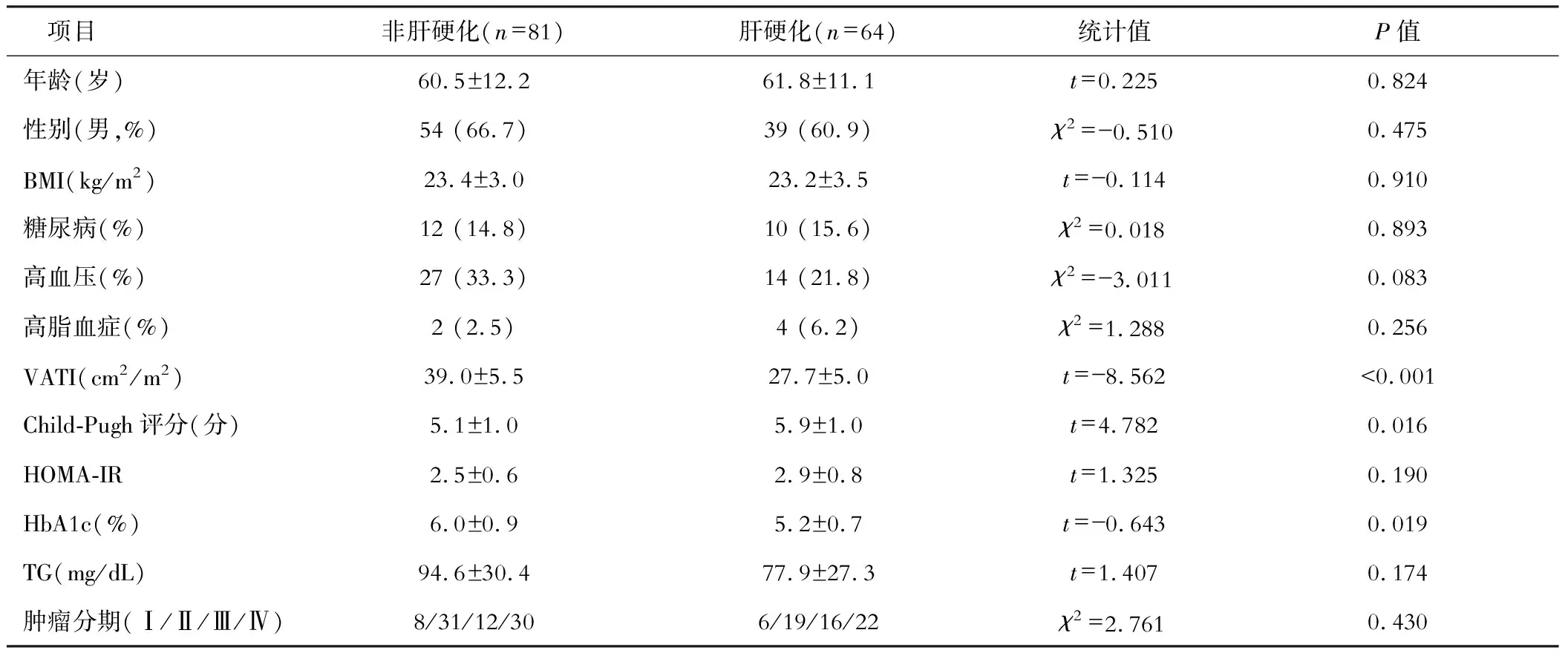
表2 非肝硬化、肝硬化HBV-HCC患者臨床資料比較
三、非肝硬化、肝硬化HCV-HCC患者臨床資料比較
如表3所述,非肝硬化、肝硬化HCV-HCC患者性別、VATI、Child-Pugh評分及HbA1c比較,差異具有統計學意義(P<0.05)。

表3 非肝硬化、肝硬化HCV-HCC患者臨床資料比較
四、多因素logistic回歸分析
多因素logistic回歸分析表明年齡、男性、VATI、HbA1c、高血壓以及HBV感染是非肝硬化患者HCC的獨立危險因素(P<0.05)。見表4。

表4 多因素logistic回歸分析
討 論
非肝硬化狀態的HCC在臨床實踐中經常被忽視。本研究旨在確定非肝硬化病毒性肝炎患者發生HCC的危險因素。過半HBV患者在發展為肝硬化之前就已經患有HCC,本次研究證實HBV陽性是非肝硬化患者發展為HCC的獨立危險因素。結合這項結果,為了在早期檢出HBV相關HCC病例,有必要在未成為肝硬化的CHB患者中篩選出高危群體。
本研究首次闡明VATI水平升高是感染HBV或HCV的非肝硬化患者發生HCC的獨立危險因素。據報道,肥胖相關的致癌驅動因素,如促炎性脂肪因子、異位脂質積聚,以及胰島素樣生長因子,能夠單獨或協同起來促進HCC發生[10-12]。VAT包含分泌脂肪因子的大脂肪細胞,它們參與了HCC的發生、發展[13]。臨床研究表明,VATI的高積累是任何病因的HCC和非病毒性肝炎復發的風險因素[8, 14]。以上結果提示,通過評估VATI可能有助于篩查非肝硬化患者HCC發生的高風險患者。
此外,我們再次驗證了代謝綜合征包括糖尿病、高血壓是非肝硬化患者發生HCC的獨立危險因素。除此之外,男性也與HCC致癌作用有關,這些發現與先前的研究結論是相一致的[15]。因此,即使是非肝硬化患者,如果這些病例當中存在一項或多項危險因素時,也可能存在著極高的HCC風險。HCC監測篩查的間隔時間應根據HCC的可能風險因素,包括代謝紊亂、年齡和性別,以及肝病的病因和肝硬化的存在來確定。
綜上所述,較高的VATI、男性、糖尿病、高血壓以及HBV感染等是非肝硬化患者發生HCC的危險因素,針對上述因素對非肝硬化患者進行HCC篩查具有臨床意義。
利益沖突聲明:所有作者均聲明不存在利益沖突。