牛肺表面活性劑聯合咖啡因對新生兒肺透明膜病患兒血氣炎癥指標及肺循環功能的影響
黃小偉, 蘇紅苗, 廖趙妹
(1.海南省瓊海市人民醫院兒科, 海南 瓊海 571400 2.海南醫學院第二附屬醫院兒科, 海南 海口 570311)
新生兒肺透明膜病即新生兒呼吸窘迫綜合征,是新生兒科常見病,好發于早產兒、低體重兒,其主要是由肺表面活性物質缺乏所致,患兒的肺泡難以擴張,趨于萎陷,并引起呼氣性肺不張,繼而導致呼吸困難甚至呼吸衰竭、肺出血,病情呈進行性加重,嚴重時可導致患兒死亡[1]。臨床一般采用氧療和機械通氣、改善呼吸、支持治療等方法進行處理,咖啡因具有刺激呼吸中樞、改善呼吸肌功能等作用,是目前臨床治療新生兒肺透明膜病的常用藥物之一[2]。牛肺表面活性劑是一種天然型肺表面活性物質,已有的研究認為其可補充體內缺乏的肺表面活性物質,降低肺泡表面張力、維持肺泡擴張、改善肺順應性,從而改善患兒氧合狀況[3]。但其對患兒機體炎癥反應狀態、肺循環功能的影響相關研究較少。本研究探討牛肺表面活性劑聯合咖啡因對新生兒肺透明膜病患兒血氣、炎癥指標及肺循環功能的影響。
1 資料與方法
1.1一般資料:納入2020年1月到2022年12月在我院進行治療的新生兒肺透膜病患兒145例作為研究對象,采用電腦隨機法對患兒進行簡單隨機分組,對照組患兒(n=72)給予枸櫞酸咖啡因治療,觀察組患兒(n=73)給予牛肺表面活性劑聯合咖啡因治療,比較兩組患兒一般資料,差異均無統計學意義(P>0.05),見表1。納入標準:①臨床診斷符合《諸福棠實用新生兒學》[4]中關于新生兒肺透膜病的診斷標準,經X片及血氣檢查證實;②臨床資料完整,家屬同意本研究提供的治療方案;③患兒血氣指標提示肺功能存在異常;④胎齡為27~37周;排除標準:①患兒合并胎糞吸入或存在嚴重心腦血管疾病及先天性疾病;②患兒對本研究藥物(枸櫞酸咖啡因、牛肺表面活性劑)存在嚴重過敏反應;③合并有肺部出血;④中途退出研究的患兒。
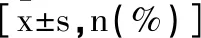
表1 兩組患兒一般情況比較
1.2方法:所有患兒均給予NCPAP無創通氣、藍光照射、保溫、早期液體和營養支持等基礎治療。對照組患兒給予枸櫞酸咖啡因(意大利AlfaWassermannSpA,規格:1mL:20mg)治療,首劑量為20mg/kg,靜脈泵注30min。24h后,給予維持劑量5mg/kg,靜脈泵注10min,1次/d。觀察組患兒給予牛肺表面活性劑(華潤雙鶴藥業股份有限公司,規格:70mg)聯合咖啡因治療,將牛肺表面活性劑70mg/kg加0.9%氯化鈉注射液2mL,振蕩后抽吸到5mL注射器中,經氣管插管注入肺內部,分別取平臥位、右側臥位、左側臥位、半臥位等體位分4次注入藥液,注入速度不宜過快,給藥間隔加壓給氧1~2min,給藥后4h盡量不吸痰,繼續給予NCPAP無創通氣治療。兩組均連續治療7d。
1.3觀察指標:比較患兒治療前后的血氣指標、炎癥因子水平及肺循環功能情況,比較其組間治療效果的差異。①臨床療效評估標準:以患兒治療后臨床癥狀有較明顯改善,體征及呼吸頻率恢復正常為顯效;以患兒臨床癥狀有改善,但患兒呼吸仍舊淺促,口周發紺,四肢體溫未恢復正常,但有所緩解為有效;以患兒治療后體征指標、臨床癥狀及血氣分析均未得到改善,甚至加重為無效。對患兒治療有效率進行計算:總有效率=[(顯效例數+有效例數)/治療例數]×100%;②于治療前后分別取患兒的橈動脈血,采用血氣分析儀對患兒的動脈血氧分壓(Arterial partial pressure of oxygen,pO2)、堿剩余(Base excess,BE)、二氧化碳分壓(Partial pressure of carbon dioxide,pCO2)及pH值進行檢測;于治療前及治療后24h和48h取患兒足跟血,離心處理取血清(3000 r/min、10min),采用酶聯免疫吸附法檢測白介素-6(Interleukin-6,IL-6)及乳酸脫氫酶(Lactate dehydrogenase,LDH)水平,比較組內差異;③對患兒進行心臟超聲檢查,采用彩色多普勒超聲診斷儀測定其血管外肺水含量(Extravascular lung water content,EVLW)、右室每搏功指數(Right ventricular stroke work index,RVSWI)、肺循環阻力(Pulmonary circulation resistance,PVR)、平均肺動脈壓(Mean pulmonary artery pressure,MPAP),比較組間差異。

2 結 果
2.1兩組療效比較:經治療,觀察組的有效率(86.30%)高于對照組(73.61%),P<0.05,見表2。

表2 兩組療效比較n(%)
2.2兩組治療前后BE、pO2、pCO2及pH值比較:治療前兩組患兒的pO2、BE、pCO2及pH水平比較差異均無統計學意義(P>0.05)經過治療患兒血氣指標得到改善,pO2、BE及pH值顯著升高,患兒的pCO2水平均降低,觀察組患兒血氣指標改善幅度大于對照組(P<0.05),見表3。
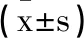
表3 兩組治療前后pO2 BE pCO2及pH值比較
2.3治療前及治療后24h和48h兩組IL-6及LDH水平比較:治療前兩組患兒的IL-6及LDH處于相同水平(P>0.05);治療后,患兒的IL-6水平為先升高后降低的趨勢,LDH水平隨時間推移不斷下降,觀察組患兒的IL-6及LDH水平均低于對照組對應時間節點(P<0.05),見表4。
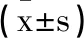
表4 治療前及治療后24h和48h兩組IL-6及LDH水平比較
2.4兩組肺循環功能比較:兩組治療前肺循環功能比較差異無統計學意義(P>0.05)。經治療,患兒的EVLW、PVR、MPAP均有所降低,RVSWI水平升高,且觀察組患兒升高幅度及降低幅度均高于對照組,差異有統計學意義(P<0.05)。見表5。
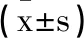
表5 兩組肺循環功能比較
3 討 論
流行病學調查發現,新生兒肺透明膜病的發病率約為0.05%,其發病率與胎齡、出生時體質量有關,胎齡越小、出生時體質量越輕,發病率越高。肺透明膜病引起的死亡在早產兒死亡因素中占53%~72%[5]。咖啡因是一種中樞神經系統興奮劑,基礎研究已證實其可興奮延髓呼吸中樞、促進支氣管擴張,緩解膈肌疲勞,從而減輕低氧狀態下呼吸抑制狀態[6]。陳少軍等[7]研究發現,枸櫞酸咖啡因聯合磷酸肌酸鈉治療新生兒肺透明膜病有助于改善患兒肺功能,減輕低氧血癥、心肌損傷程度,并能降低心肺不良反應,對患兒預后有益。
新生兒肺發育不成熟、肺表面活性物質分泌不足是導致肺泡萎陷的重要原因。補充外源性的肺表面活性物質有助于改善新生兒呼吸窘迫程度。肺表面活性物質分為動物來源和人工合成制劑,前者的磷脂純度高,其療效優于后者。牛肺表面活性劑是從健康的新生小牛肺中提取分離而得的制劑,本研究將其應用于新生兒透明膜病的治療中,發現觀察組的有效率高于對照組。經治療后兩組患兒的血氣指標均有所改善,pO2、BE及pH值顯著升高,患兒的pCO2水平顯著降低,且觀察組患兒血氣指標改善幅度大于對照組。上述結果提示,采用牛肺表面活性物質聯合咖啡因治療新生兒透明膜病的療效更好,可更有效地糾正患兒機體缺氧狀態,改善血氣指標。這是由于牛肺表面活性劑中含有磷脂和肺表面活性物質,注入患兒肺內后可降低肺泡表面張力,保持肺泡在呼氣末處于膨脹狀態,以維持充分的氣體交換,減輕因肺表面活性物質缺乏所致的肺損傷,從而糾正機體缺氧狀態[8]。
機體缺氧狀態下肺泡巨噬細胞持續釋放炎癥因子,誘導全身炎癥反應。IL-6是經典的炎癥因子,可誘導急性時相蛋白產生,活化T細胞、B細胞而引起肺部炎癥性損傷[9]。本研究發現,治療后兩組炎癥因子水平為先升高后降低的趨勢,觀察組IL-6水平均低于對應時間節點對照組。這一結果提示,采用牛肺表面活性物質聯合咖啡因治療新生兒透明膜病有助于減輕患兒機體炎癥狀態。這與牛肺表面活性物質聯合咖啡因治療可更好地改善患兒肺氣體交換、糾正缺氧狀態有關。而炎癥反應的減輕有利于保護機體各系統、各器官,對患兒的預后有益。
NCPAP無創通氣是新生兒肺透明膜病的基礎治療手段之一,呼吸末正壓通氣可改善肺氧合功能,但同時會增加胸腔內壓力,導致回心血量減少而影響每搏輸出量[10]。胸腔內壓力增加后還會壓迫肺間質毛細血管,增加肺毛細血管阻力而導致代償性肺動脈高壓,易導致肺循環功能損傷[11]。本研究發現,治療后兩組EVLW、PVR、MPAP均有所降低,RVSWI水平升高,且觀察組各指標變化幅度均高于對照組。這一結果提示,采用牛肺表面活性物質聯合咖啡因治療新生兒肺透明膜病有助于改善患兒的肺循環功能。這是由于牛肺表面活性劑可提高肺順應性,增加肺潮氣量及功能殘氣量,預防低氧血癥,并能促進內源性肺表面活性物質分泌和肺上皮細胞再生,增加呼吸驅動力,使自主呼吸趨于正常,幫助患兒早日脫機,從而減輕呼吸機引起的肺循環功能損傷。
綜上所述,在對新生兒肺透明膜病進行治療時,采用牛肺表面活性物質聯合咖啡因治療,可以有效改善的肺循環功能,糾正血氣及炎癥異常,從而提高療效。

