原發性腎病綜合征患兒血清白細胞介素6、白細胞介素1β、白細胞介素2水平與急性腎損傷相關性分析
宋琳嵐, 黃 博, 董艷迎, 牛云鶴, 李 燕, 周 源
1.西安交通大學附屬第二醫院 檢驗科,陜西 西安 710004;西安交通大學附屬西安市兒童醫院2.檢驗科;3.腎臟科,陜西 西安 710003
原發性腎病綜合征(primary nephrotic syndrome,PNS)是以腎小球病變為主的臨床綜合征,屬于兒科常見病之一[1]。急性腎損傷(acute kidney injury,AKI)是PNS患兒常見嚴重合并癥,不僅使病情加重,疾病治療難度增加,還影響患兒康復,給患兒及家屬增添心理壓力及經濟負擔[2]。有研究報道,兒童AKI經早期發現和規范化治療,能夠降低發展成慢性腎衰竭甚至死亡的風險[3]。明確PNS患兒合并AKI的機制及參與疾病進展的關鍵因子,采取有效靶向治療減輕患兒AKI,對改善患兒預后有重要意義。PNS屬于免疫介導的炎性疾病,免疫功能紊亂及炎癥細胞因子分泌異常參與PNS病變進展,炎癥介質異常分泌提示機體組織可能存在感染或損傷情況[4-5]。白細胞介素(interleukin,IL)-6、IL-1β和IL-2均為炎癥介質,在調節機體炎性反應方面發揮重要作用,但目前關于IL-6、IL-1β、IL-2參與PNS發病及合并AKI的具體機制尚未明確[6]。本研究旨在探討PNS患兒血清IL-6、IL-1β、IL-2水平與AKI的相關性。現報道如下。
1 資料與方法
1.1 一般資料 選取西安交通大學附屬第二醫院自2021年10月至2022年11月收治的80例PNS患兒為研究對象。納入標準:符合PNS診斷標準[7];年齡2~14歲;臨床資料完整。排除標準:先天性或遺傳性腎病綜合征;繼發于乙型肝炎病毒感染、系統性紅斑狼瘡、過敏性紫癜、骨髓瘤等的腎病綜合征;使用腎毒性藥物;合并心腦血管、肝或免疫系統等嚴重疾病;伴精神認知障礙。根據是否合并AKI將PNS患兒分為A組(合并AKI,n=36)與B組(未合并AKI,n=44)[8]。A組:男性25例,女性11例;年齡3~13歲,平均(8.46±2.17)歲。B組:男性23例,女性21例;年齡2~14歲,平均(8.62±2.41)歲。兩組患兒一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究經醫院倫理委員會批準。所有患兒家屬均簽署知情同意書。
1.2 研究方法 根據患兒發生AKI后的峰值血肌酐(serum creatinine,Scr)水平、尿量評定AKI分期[9]:Scr升高至基礎值1.5~1.9倍或尿量<0.5 ml/(kg·h)(時間>6 h)為1期;Scr升高至基礎值2.0~2.9倍或尿量<0.5 ml/(kg·h)(時間>12 h)為2期;Scr升高至基礎值3.0倍及以上或24 h持續少尿或無尿>12 h為3期。采集所有患兒入院時外周靜脈血5 ml,以3 000 r/min離心10 min。采用化學發光酶聯免疫分析法檢測并比較兩組患兒血清IL-6、IL-1β、IL-2水平,試劑盒由西門子有限公司提供。采用貝克曼肌酐酶法檢測血清Scr水平。采集所有患兒排空膀胱后24 h尿液,存于配有防腐劑的有蓋清潔容器內,采用雙縮脲法進行24 h尿蛋白定量測定。
1.3 觀察指標 檢測并比較兩組患兒IL-6、IL-1β、IL-2水平及24 h尿蛋白定量及血清Scr水平。
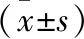
2 結果
2.1 兩組患兒血清IL-6、IL-1β、IL-2水平比較 B組患兒血清IL-6、IL-1β水平均高于A組,IL-2水平低于A組,差異均有統計學意義(P<0.05)。見表1。
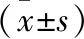
表1 兩組患兒血清IL-6、IL-1β、IL-2水平比較
2.2 兩組患兒24 h尿蛋白定量及血清Scr水平比較 B組患兒24 h尿蛋白定量及血清Scr水平均高于A組,差異均有統計學意義(P<0.05)。見表2。
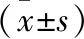
表2 兩組患兒24 h尿蛋白定量及血清Scr水平比較
2.3 血清IL-6、IL-1β、IL-2水平與AKI嚴重程度相關性分析 PNS患兒血清IL-6與24 h尿蛋白定量、血清Scr水平、AKI分期呈正相關性(r=0.350、0.308、0.537,P<0.05)。PNS患兒血清IL-1β與24 h尿蛋白定量、血清Scr水平、AKI分期呈正相關性(r=0.418、0.504、0.595,P<0.05)。IL-2與24 h尿蛋白定量、血清Scr水平、AKI分期呈負相關性(r=-0.412、-0.420、-0.404,P<0.05)。
2.4 血清IL-6、IL-1β、IL-2對PNS患兒合并AKI的預測價值分析 血清IL-6、IL-1β、IL-2聯合預測PNS患兒合并AKI的ROC曲線下面積(area under curve,AUC)、特異度均高于血清IL-6、IL-1β、IL-2單獨預測,三者聯合預測價值最高。見表3、圖1。
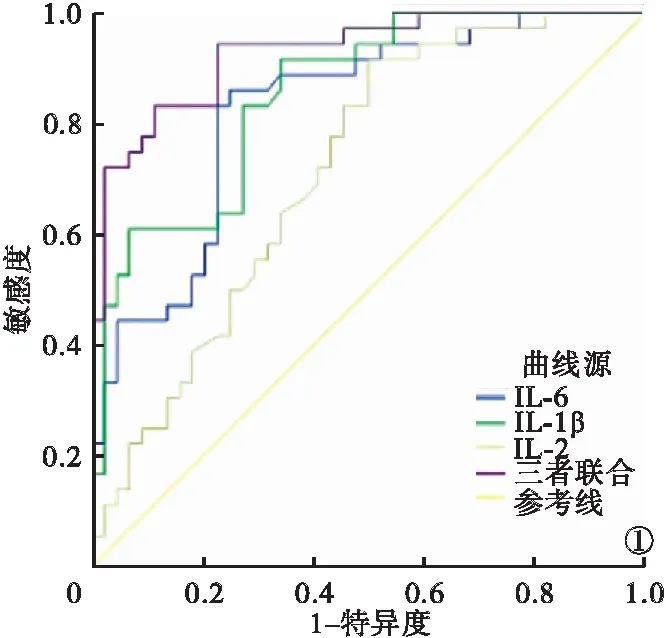
圖1 血清IL-6、IL-1β、IL-2單獨及聯合預測PNS患兒合并AKI的ROC曲線圖
3 討論
腎是特異性自身免疫感染因子及異常免疫應答的常見靶點,器官再生能力差、毒素累積、缺氧、動脈血容量不足等各種致病條件均可影響腎結構及功能喪失,最終導致腎小球硬化及腎損傷[10]。AKI為PNS患兒的嚴重合并癥,感染、重度水腫、急性腎小管壞死等因素均可導致AKI發生,AKI病理發展分為起始、延伸、維持和恢復4個階段[11]。起始階段腎組織輕微損傷,因腎內自發保護機制,該階段及時修復損傷可完全恢復;延伸階段由于腎缺血及再灌注延長,組織炎癥反應不斷擴大,致使腎小球濾過率下降,該階段是AKI早期診斷及治療干預的最佳時機;維持及恢復階段腎組織損傷嚴重,腎小球濾過率持續降低,這兩個階段需采取內源性再生手段幫助修復AKI,但完全恢復可能性較低[12]。因此,早期發現并及時給予有效治療措施對改善PNS患兒AKI至關重要。
IL-6為來源廣泛的正向調節因子,主要發揮促炎作用,正常機體血清IL-6水平處于低應答狀態,其表達既受機體穩態控制,又可在炎癥刺激后發生上調[13]。IL-1β由IL-1分泌,屬于常見炎癥因子,具有調節樹突狀細胞、巨噬細胞等作用,能驅化、促進輔助性T細胞17分化,刺激相關細胞因子產生,誘導炎癥反應及免疫失衡[14]。IL-2屬于輔助性T細胞1類細胞因子,能通過復雜免疫調節作用促使機體發揮抗感染、抗腫瘤、改善免疫失衡狀態等功能。本研究結果顯示:B組患兒血清IL-6、IL-1β水平均高于A組,IL-2水平低于A組,差異均有統計學意義(P<0.05)。這提示,血清IL-6、IL-1β、IL-2可能參與PNS患兒AKI發生過程。分析原因可能為:IL-6能夠通過反式呈遞通路促進T細胞分化,誘導腎小球間質成纖維細胞增殖及合成,加重腎小管間質病變,而內皮素可進一步趨化單核細胞分泌更多促炎因子,造成局部炎癥浸潤,同時IL-6能提高內皮細胞和巨噬細胞促凝血活性,使系膜細胞蛋白激酶活性增加,從而導致AKI[15-16]。有研究報道,靶向抗IL-6細胞因子的生物制劑可通過阻斷IL-6活性,抑制腎炎癥,來減輕炎癥介質誘導的AKI[17]。IL-1β可與IL-1受體結合,誘導其他白細胞介素、腫瘤壞死因子、干擾素等炎癥因子及促進纖維化介質合成,促使炎性細胞向腎組織浸潤,最終導致腎間質纖維化及腎小球硬化[18]。有研究認為,IL-1β是兒童PNS炎癥反應的核心介質,通過監測IL-1β有助于評估PNS病情進展,抑制機體IL-1B水平上升可能幫助緩解PNS患兒AKI情況[19]。炎癥因子介導的腎組織損傷在PNS發病過程中發揮重要啟動性作用,IL-2由活化T細胞產生,是參與體內免疫調控的多肽,其異常表達能激活多種免疫細胞,影響靶細胞的免疫應答反應,其水平降低提示機體細胞免疫功能下降,免疫系統出現紊亂,從而促進IL-1、IL-6等促炎因子產生[20]。Rose等[21]研究發現,IL-2缺乏可促使狼瘡性腎炎患者腎內CD4+活化,通過低劑量IL-2治療可降低腎內調節性T細胞活性及其增殖,從而改善腎組織損傷。
24 h尿蛋白定量與腎病關系密切,健康機體尿液蛋白含量極低,尿蛋白含量的持續增多是腎組織受損的重要標志[22]。Scr是人體肌肉代謝產物,可通過腎小球濾過,并近乎全部隨尿液排除體外,因此臨床常用血清Scr輔助評估人體腎功能損害程度,血Scr升高說明腎功能受損[23]。本研究結果顯示,B組患兒24 h尿蛋白定量及血清Scr水平均高于A組,差異均有統計學意義(P<0.05)。這說明,PNS合并AKI患兒腎功能損傷更為嚴重。本研究結果還發現:血清IL-6、IL-1β均與24 h尿蛋白定量、血清Scr水平、AKI分期呈正相關性;IL-2與24 h尿蛋白定量、血Scr水平、AKI分期呈負相關性。這表明,炎癥介質IL-6、IL-1β、IL-2均與AKI有關。本研究中ROC曲線分析得出,血清IL-6、IL-1β、IL-2三者聯合預測價值最高。這表明,血清IL-6、IL-1β、IL-2的聯合檢測可作為PNS患兒合并AKI的生物學預測指標,臨床可通過早期檢測PNS患兒血清IL-6、IL-1β、IL-2水平評估AKI發生風險,及時采取針對性預防措施修復AKI。
綜上所述,血清IL-6、IL-1β、IL-2水平均與PNS患兒合并AKI顯著相關,可用作未來生物學標志物和分子治療的藥物靶標。

