胃腸道惡性腫瘤病人PICC相關性上肢靜脈血栓形成的危險因素及預測價值分析
焦蕊蕊
胃腸道惡性腫瘤是發病率較高的惡性腫瘤,包括胃癌、結腸癌和直腸癌等,病人確診后早期多以根治術結合術后化療為主,晚期病人因喪失手術時機,多以化療為主,然而由于化療周期長,為了避免反復建立靜脈通路給病人帶來的痛苦,醫院會采用經外周靜脈置入中心靜脈導管(peripherally inserted central catheterization,PICC)的方式將化療藥物直接輸注到中心靜脈,PICC的使用不但減輕了反復建立靜脈通路給病人帶來的痛苦,還可有效避免長時間輸注刺激性藥物或其他液體而引起的血管損傷,在化療病人中應用極為廣泛[1-3]。但PICC使用過程中若護理不當可增加血栓形成、感染和靜脈炎等并發癥發生風險,加之胃腸道惡性腫瘤病人術后臥床時間較長,更易形成血栓,而上肢靜脈血栓形成是較為嚴重的并發癥,也是導致惡性腫瘤病人術后死亡的主要原因之一[4-6]。
接受化療的惡性腫瘤病人PICC相關性血栓發生率相差較大,有研究報道,該發生率在2.7%~51.4%[7]。多數病人在PICC相關性血栓形成后早期并無明顯癥狀,多是在出現紅腫熱痛時按照機械性靜脈炎對癥處理,故而導致PICC相關性血栓漏診率較高,而PICC相關性血栓的早期診斷對改善病人預后是極為重要的。明確惡性腫瘤化療病人PICC相關性血栓發生的危險因素,并及時給予相應的預防措施,對降低PICC相關性血栓發生率具有重要意義[8]。本研究以接受化療的胃腸道惡性腫瘤病人為研究對象,探討PICC相關性上肢靜脈血栓形成的危險因素,分析相關因素的預測價值及臨界值,旨在為臨床PICC相關性上肢靜脈血栓的預防提供參考。
1 資料與方法
1.1 一般資料
選取2018年1月—2022年10月在我院通過PICC實施化療的500例胃腸道惡性腫瘤病人為研究對象。納入標準:活體組織病理學檢查證實為胃腸道惡性腫瘤者;通過PICC實施化療者;留置PICC期間定期進行導管維護者;人口學資料及臨床各項資料完整者。排除標準:入院時已有上肢靜脈血栓形成者;伴有全身急慢性或重癥感染者;化療3個周期內死亡者;伴有自身免疫系統、內分泌系統或血液系統等嚴重疾病者;子女或其主要照顧者不會使用智能手機者。本研究經我院醫學倫理委員會審核通過。
1.2 方法
1.2.1 PICC相關性上肢靜脈血栓診斷標準
1)癥狀性血栓:置管側上肢腫脹或疼痛明顯,皮膚呈暗紅色,近端靜脈不能被壓陷。2)彩色多普勒超聲檢查提示管腔內可見實性回聲,靜脈內血流信號消失或靜脈血流頻譜異常,擠壓肢體遠端無血流增強表現。3)對于有癥狀的血栓,結合彩色多普勒超聲檢查即可確診;對于置管側肢體無癥狀,彩色多普勒超聲檢查有上述表現也可確診;對于置管側肢體無癥狀且超聲無陽性發現但臨床高度懷疑有血栓形成者可通過靜脈造影確診。
1.2.2 資料收集方法
結合相關文獻并通過醫院信息系統收集可能與PICC相關性上肢靜脈血栓形成有關的影響因素,包括病人人口學資料及各項臨床資料,其中人口學資料主要有性別、年齡、體質指數(BMI)、吸煙史、飲酒史,臨床資料包括病史(血栓史、大型手術史、冠心病史)、合并基礎病(高血壓、糖尿病、高脂血癥)、PICC置管信息[穿刺部位、送管次數、導管尖端位置、穿刺靜脈、導管/靜脈內徑比例(C/V)、既往PICC置管史]、原發腫瘤信息(原發腫瘤、TNM分期、治療方式)、置管前實驗室檢查指標[血漿D-二聚體(D-D)、血小板計數(PLT)]。
1.2.3 統計學方法
采用SPSS 25.0軟件做數據統計,定性資料用例數、百分比(%)表示,采用χ2檢驗。采用ROC曲線分析單因素分析中差異有統計學意義的連續性變量,獲得最佳截斷值后以此進行二分類分組,進行二元Logistic回歸分析胃腸道惡性腫瘤病人PICC相關性上肢靜脈血栓形成的獨立危險因素,以P<0.05為差異有統計學意義。
2 結果
2.1 胃腸道惡性腫瘤病人PICC相關性上肢靜脈血栓形成的單因素分析
本研究共納入通過PICC實施化療的胃腸道惡性腫瘤病人500例,其中有PICC相關性上肢靜脈血栓形成39例,發生率為7.80%。根據PICC相關性上肢靜脈血栓形成與否將病人分為血栓組和非血栓組。單因素分析結果顯示,兩組病人血栓史、送管次數、C/V、既往PICC置管史及置管前血漿D-D水平比較差異有統計學差異(P<0.05),見表1。
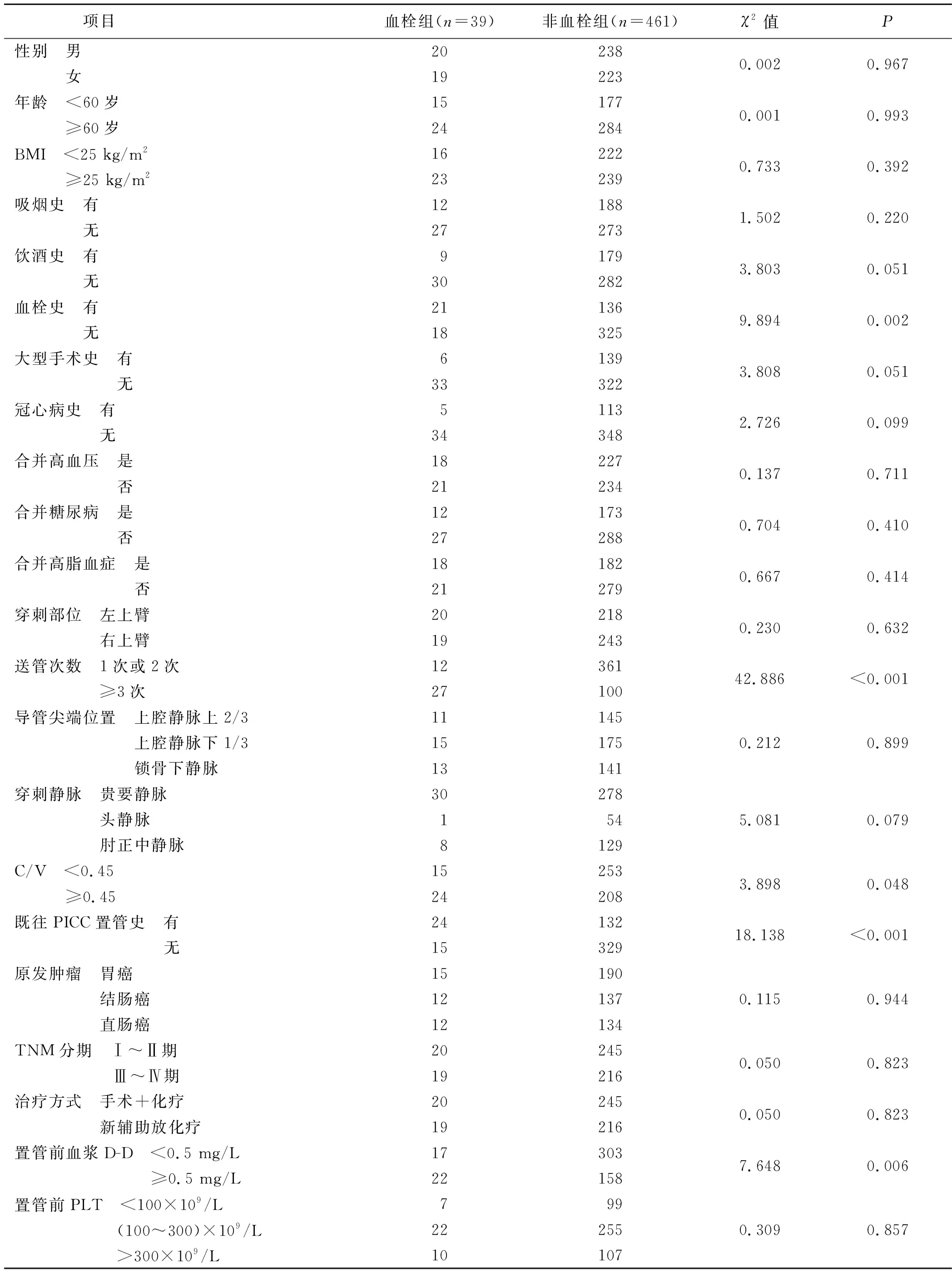
表1 胃腸道惡性腫瘤病人PICC相關性上肢靜脈血栓形成的單因素分析 單位:例
2.2 單因素分析中差異有統計學意義的連續性變量的ROC曲線分析
單因素分析中差異有統計學意義的連續性變量有C/V和置管前血漿D-D水平,繪制二者預測胃腸道惡性腫瘤病人PICC相關性上肢靜脈血栓形成的ROC曲線。結果顯示,C/V和置管前血漿D-D水平的曲線下面積(AUC)分別為0.778和0.868,臨界值(cutoff值)分別為0.375和0.475 mg/L。見表2和圖1。
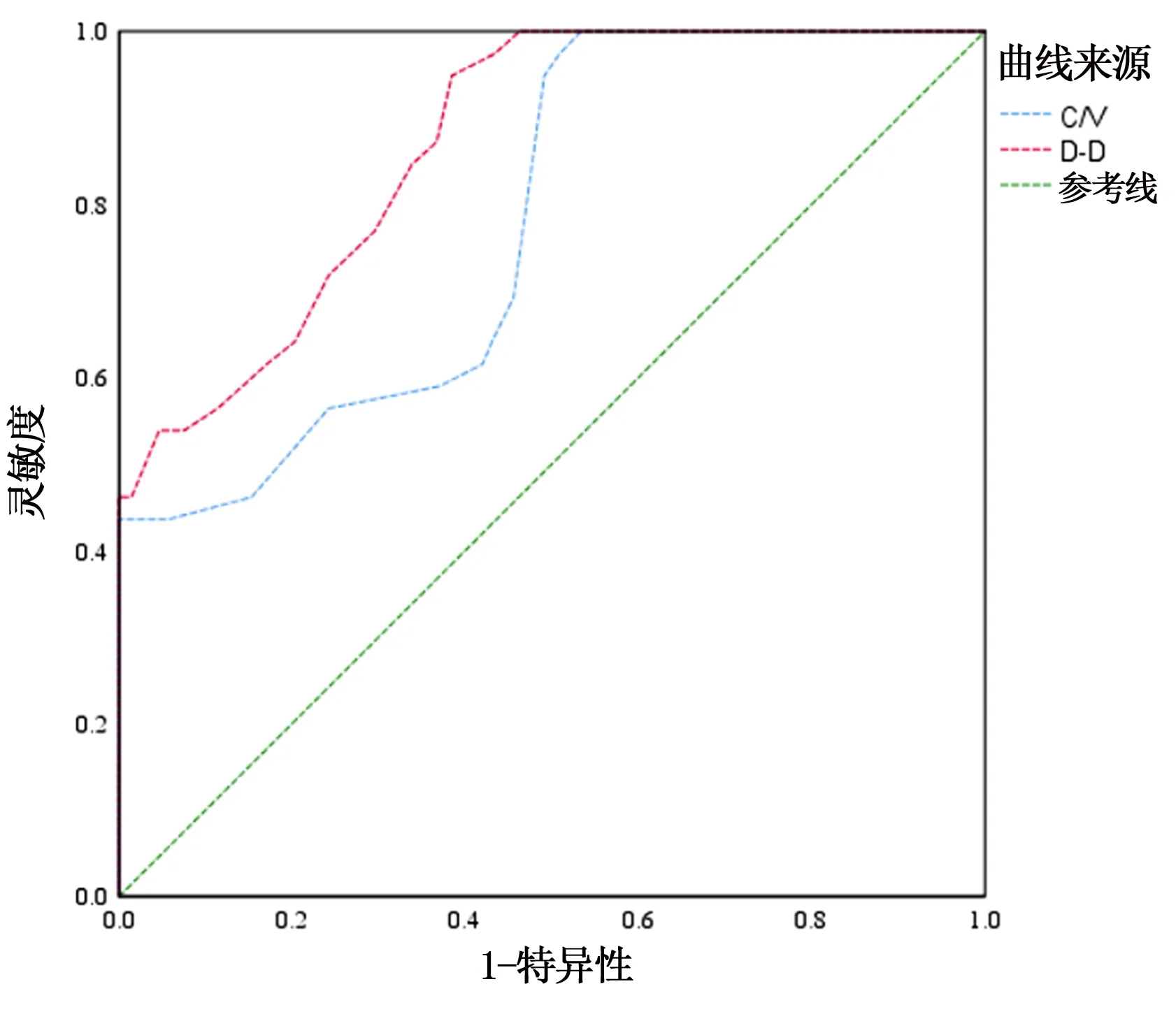
圖1 C/V和置管前血漿D-D水平預測胃腸道惡性腫瘤病人PICC相關性上肢靜脈血栓形成的ROC曲線

表2 C/V和置管前血漿D-D水平預測胃腸道惡性腫瘤病人PICC相關性上肢靜脈血栓形成的ROC曲線分析
2.3 胃腸道惡性腫瘤病人PICC相關性上肢靜脈血栓形成的二元Logistic回歸分析
以上述單因素方差分析有差異的5個因素為自變量,以是否有PICC相關性上肢靜脈血栓形成為因變量進行二元Logistic回歸分析。結果顯示,血栓史、既往PICC置管史、C/V和置管前血漿D-D水平是胃腸道惡性腫瘤病人PICC相關性上肢靜脈血栓形成的獨立危險因素(P<0.05),見表3、表4。

表3 自變量賦值情況

表4 胃腸道惡性腫瘤病人PICC相關性上肢靜脈血栓形成影響因素的二元Logistic回歸分析
3 討論
3.1 胃腸道惡性腫瘤病人PICC留置期間PICC相關性上肢靜脈血栓發生率較高
PICC可為病人提供長期的靜脈通路,其導管尖端位置在中心靜脈深靜脈內,不易脫出,留置時間長,既可減少刺激性藥物對血管的刺激,還可避免反復靜脈進針對病人帶來的痛苦,在臨床尤其是需要反復靜脈給藥的病人如腫瘤化療病人中應用極為廣泛[9-10]。但對于靜脈而言,PICC屬于異物,留置期間不可避免會出現感染、血栓形成等相關并發癥,其中上肢靜脈血栓形成就是較為嚴重的并發癥之一[11-12]。有研究顯示,長期留置PICC的病人,PICC相關性上肢靜脈血栓發生率在10%~35%,致死率可達15%~50%[13]。本研究共納入接受PICC的胃腸道惡性腫瘤病人500例,其中有PICC相關性上肢靜脈血栓形成39例,發生率7.80%,稍低于陳梅等[14]報道的9.00%,明顯低于閆影等[15]報道的20.44%,或許與閆影等[15]選擇的都是80歲以上的高齡病人有關,因為高齡病人多合并基礎疾病,且年齡越大,病人自身的血管舒張功能越差,所以置入PICC后相關并發癥發生率越高。
3.2 胃腸道惡性腫瘤病人PICC相關性上肢靜脈血栓形成的獨立危險因素分析
本研究單因素分析篩選出血栓組和非血栓組病人有差異的5個因素,血栓史、送管次數、C/V、既往PICC置管史及置管前血漿D-D水平,隨后繪制連續性變量C/V和置管前血漿D-D水平預測胃腸道惡性腫瘤病人PICC相關性上肢靜脈血栓形成的ROC曲線,得出二者的cutoff值分別為0.375和0.475 mg/L,隨后進行的二元Logistic回歸分析結果顯示,血栓史、既往PICC置管史、C/V和置管前血漿D-D水平是胃腸道惡性腫瘤病人PICC相關性上肢靜脈血栓形成的獨立危險因素(P<0.05)。
3.2.1 血栓史
Al-Asadi等[16]研究指出,靜脈血栓史是導致病人PICC相關性上肢靜脈血栓形成的風險因素之一,本研究與該結果一致。惡性腫瘤病人本身血液就處于高凝狀態,若病人曾有血栓史,其血液黏度會更高,所以置入PICC后易再次引發血栓形成。故而在進行PICC置管前,要詳細了解病人病史,對于有靜脈血栓史的惡性腫瘤病人,因其很容易再發血栓,所以不建議使用PICC,若必須使用,必須按照高危病人預防標準做好相應的預防血栓形成工作。
3.2.2 既往PICC置管史
有研究指出,PICC置管次數越多,PICC相關性上肢靜脈血栓形成風險越大[17]。對于靜脈而言,PICC屬于異物,置入后靜脈管腔變窄,血流速度減慢,容易誘發血栓形成。若既往曾有PICC置管史或多次置入PICC,穿刺靜脈血流速度減慢,形成血栓風險明顯增加。所以對于此類病人,可考慮穿刺不同靜脈,降低PICC相關性上肢靜脈血栓形成風險。
3.2.3 導管因素
多項研究指出,導管因素如導管管徑、導管材質等是導致PICC相關性上肢靜脈血栓形成的危險因素之一[18-20]。C/V是導管和靜脈內徑的比例,隨著導管內徑的增加,置入靜脈后對穿刺靜脈內皮損傷的程度也隨之增大,而導管在靜脈管腔中所占容積增加,必然導致靜脈管腔中血流速度減慢,故而容易誘發血栓形成。本研究經過對C/V繪制ROC曲線分析,結果發現其預測胃腸道惡性腫瘤病人PICC相關性上肢靜脈血栓形成時的cutoff值為0.375,說明C/V>0.375時,PICC相關性上肢靜脈血栓形成風險明顯增加,與華榮譽等[21]報道的0.340相近。故而在進行置管前,可通過B超測量擬置管靜脈的管腔直徑,選擇內徑合適的導管,盡量選用C/V<0.375的導管,既保證治療需要,又明顯降低PICC相關性上肢靜脈血栓形成風險。
3.2.4 置管前血漿D-D水平
正常生理情況下,機體凝血系統和纖溶系統處于動態平衡狀態,凝血過程中纖溶系統被激活,大量纖溶酶形成,致使交聯纖維蛋白降解形成大量的多聚體,最終導致血液凝固。D-D是反映血液處于高凝狀態的有效指標,其水平異常升高,提示纖溶系統亢進,血液黏稠度增加,易誘發血栓形成[22-23]。本研究ROC曲線分析顯示,置管前血漿D-D水平預測胃腸道惡性腫瘤病人PICC相關性上肢靜脈血栓形成時的cutoff值為0.475,說明置管前血漿D-D水平>0.475 mg/L時,PICC相關性上肢靜脈血栓形成風險明顯增加。所以在進行PICC置管前,需要篩查病人血漿D-D水平,對于其水平異常升高,尤其是血漿D-D水平>0.475 mg/L的病人,應權衡利弊,做好預防措施。
4 小結
胃腸道惡性腫瘤病人PICC相關性上肢靜脈血栓發生率較高,血栓史、既往PICC置管史、C/V和置管前血漿D-D水平是胃腸道惡性腫瘤病人PICC相關性上肢靜脈血栓形成的獨立危險因素。了解PICC相關性上肢靜脈血栓形成的影響因素有助于臨床篩查高危病人,及時給予必要的干預措施,降低PICC相關性上肢靜脈血栓形成風險。但本研究樣本量有限,對于其他因素如年齡、導管尖端位置及原發腫瘤信息等是否會影響PICC相關性上肢靜脈血栓形成仍需要進行更深入的研究以證實。

