計(jì)算機(jī)導(dǎo)航輔助與傳統(tǒng)內(nèi)側(cè)開放脛骨高位截骨術(shù)治療膝內(nèi)側(cè)骨關(guān)節(jié)炎的早期療效比較
程加峰,趙平,耿家金,楊民,張永強(qiáng),張強(qiáng),汪洋,魯斌,徐超,唐尚文
(蕪湖市第一人民醫(yī)院骨一科,安徽 蕪湖 241000)
內(nèi)側(cè)開放楔形脛骨高位截骨術(shù)(open wedge high tibial osteotomy,OWHTO)治療內(nèi)側(cè)間室骨關(guān)節(jié)炎臨床療效滿意[1-4]。文獻(xiàn)報(bào)道術(shù)后下肢力線糾正的準(zhǔn)確性決定了其長期臨床療效[5-6]。但筆者臨床工作中發(fā)現(xiàn)傳統(tǒng)OWHTO術(shù)患者,術(shù)后患者力線糾正和術(shù)前規(guī)劃經(jīng)常出現(xiàn)偏倚,主要與患者體位、C型臂透視角度及術(shù)中下肢力線確定方法有關(guān),術(shù)中C型臂需要分次完成髖、膝、踝3個(gè)部位透視,確定下肢力線情況,往往導(dǎo)致力線判斷不準(zhǔn)確。近年來,隨著計(jì)算機(jī)導(dǎo)航設(shè)備及應(yīng)用軟件的發(fā)展,計(jì)算機(jī)導(dǎo)航輔助OWHTO手術(shù)有了新的進(jìn)展。計(jì)算機(jī)導(dǎo)航輔助OWHTO,提高了術(shù)中下肢力線糾正的精準(zhǔn)度,為術(shù)后獲得良好的下肢力線提供的有力保障,避免術(shù)后下肢力線糾正不足或過度糾正[7-9]。筆者對本院骨一科2019年6月至2021年6月收住的60例(60膝)接受OWHTO手術(shù)的膝關(guān)節(jié)內(nèi)側(cè)間室骨關(guān)節(jié)炎患者進(jìn)行前瞻性對照研究,比較兩種手術(shù)治療膝關(guān)節(jié)內(nèi)側(cè)間室骨關(guān)節(jié)炎的早期療效,現(xiàn)報(bào)告如下。
1 資料與方法
1.1 一般資料 納入標(biāo)準(zhǔn):(1)年齡>50歲,<70歲,符合內(nèi)側(cè)間室膝關(guān)節(jié)骨關(guān)節(jié)炎診斷標(biāo)準(zhǔn);(2)脛骨近端內(nèi)翻角(medial proximal tibial angle,MTPA)<83 °,膝關(guān)節(jié)屈曲攣縮<15 °;(3)既往無手術(shù)側(cè)膝關(guān)節(jié)手術(shù)病史;(4)隨訪時(shí)間超過1年。排除標(biāo)準(zhǔn):(1)膝關(guān)節(jié)骨關(guān)節(jié)炎,不符合OWHTO手術(shù)指征;(2)患有腰部疾患影響同側(cè)下肢;(3)患有同側(cè)股骨頭壞死;(4)患有自身免疫性疾病或代謝障礙性疾病導(dǎo)致的膝關(guān)節(jié)炎;(5)膝關(guān)節(jié)屈曲攣縮>15 °;(6)有手術(shù)禁忌者。
本研究共納入60例(60膝)患者,根據(jù)術(shù)中是否使用計(jì)算機(jī)導(dǎo)航分為導(dǎo)航組和非導(dǎo)航組。導(dǎo)航組30例30膝,男14例,女16例;年齡57~69歲,平均(62.77±3.44)歲;左側(cè)12例,右側(cè)18例。非導(dǎo)航組30例30膝,男13例,女17例;年齡56~69歲,平均(62.13±3.54)歲;左側(cè)13例,右側(cè)17例。
兩組患者年齡、性別、患膝側(cè)別、術(shù)前HSS膝關(guān)節(jié)評分和WOMAC評分等比較差異均無統(tǒng)計(jì)學(xué)意義(P>0.05),具有可比性。所有患者知情同意,本研究經(jīng)蕪湖市第一人民醫(yī)院倫理委員會(huì)批準(zhǔn)通過。
1.2 術(shù)前規(guī)劃及測量 術(shù)前常規(guī)拍攝膝關(guān)節(jié)正側(cè)位、髕骨軸位及雙下肢負(fù)重全長正位X線片,并使用Orthoview軟件進(jìn)行術(shù)前規(guī)劃和測量,計(jì)算出術(shù)中需要撐開的角度及需要糾正的角度等。
1.3 手術(shù)方法 兩組患者由同一主刀醫(yī)生及其團(tuán)隊(duì)完成,手術(shù)入路、內(nèi)固定材料及圍手術(shù)期管理均相同。采用氣管插管全身麻醉或腰硬聯(lián)合麻醉。麻醉滿意后取仰臥位,常規(guī)消毒鋪巾,止血帶下進(jìn)行手術(shù)。(1)關(guān)節(jié)鏡手術(shù):建立髕韌帶旁前內(nèi)、前外入路,置入關(guān)節(jié)鏡后按一定程序進(jìn)行關(guān)節(jié)腔探查,然后根據(jù)滑膜、半月板、軟骨損傷情況進(jìn)行相應(yīng)處理,如滑膜清理術(shù)、半月板部分切除成形術(shù)、軟骨打磨成形術(shù)、微骨折術(shù)等,并再次確定是否需要接受OWHTO手術(shù)。(2)內(nèi)側(cè)開放楔形脛骨高位截骨術(shù):取脛骨結(jié)節(jié)內(nèi)側(cè)縱行切口,長約6 cm,逐層切開顯露脛骨近端,并進(jìn)行內(nèi)側(cè)副韌帶淺層松解,于鵝足近端鉆入2枚克氏針至合頁點(diǎn),C型臂透視確定截骨線位置滿意后,Hoffman拉鉤置入脛骨后方進(jìn)行血管神經(jīng)束保護(hù),用擺鋸進(jìn)行脛骨結(jié)節(jié)后側(cè)截骨,注意保留合頁完整性,然后在進(jìn)行脛骨結(jié)節(jié)水平截骨,兩截骨線夾角約110 °,后通過疊形骨刀緩慢撐開截骨間隙至所需寬度,置入撐開器按術(shù)前規(guī)劃進(jìn)行撐開,非導(dǎo)航組利用C型臂確定下肢力線糾正情況,導(dǎo)航組利用計(jì)算機(jī)導(dǎo)航確定下肢力線糾正情況,使糾正力線通過Fujisawa點(diǎn),然后使用Tomofix鋼板進(jìn)行固定。(3)非導(dǎo)航組透視方法:術(shù)中使用力線桿,C型臂分別透視髖關(guān)節(jié)、膝關(guān)節(jié)及踝關(guān)節(jié),確定力線桿通過髖關(guān)節(jié)中心、踝關(guān)節(jié)中心及膝關(guān)節(jié)Fujisawa點(diǎn)。導(dǎo)航組采用計(jì)算機(jī)導(dǎo)航確定下肢力線糾正情況。先將2枚固定釘固定在脛骨和股骨,安裝接收器。注冊髖、膝、踝關(guān)節(jié)中心,截骨完成后,導(dǎo)航監(jiān)視下糾正下肢力線,達(dá)到糾正目的。兩組患者目標(biāo)力線均設(shè)置為膝關(guān)節(jié)Fujisawa點(diǎn)。
1.4 術(shù)后處理 術(shù)后兩組患者處理方案相同。常規(guī)放置負(fù)壓引流管、冷敷、預(yù)防感染、抗凝、抗炎鎮(zhèn)痛及對癥等治療。患者麻醉消退后,鼓勵(lì)患者進(jìn)行踝泵運(yùn)動(dòng)、膝關(guān)節(jié)屈伸活動(dòng)等。如果無特殊情況,術(shù)后24 h拔除負(fù)壓引流管。拔除引流管后復(fù)查術(shù)后X線片,后扶拐患肢部分負(fù)重下床行走。出院后,門診定期復(fù)查(術(shù)后1個(gè)月、3個(gè)月、6個(gè)月及12個(gè)月),評估患者截骨處愈合情況及美國特種外科醫(yī)院(hospital for special surgery,HSS)膝關(guān)節(jié)評分和西安大略和麥克馬斯特大學(xué)(Western Ontario and McMaster Universities,WOMAC)骨關(guān)節(jié)炎指數(shù)評分。無特殊情況,一般術(shù)后6周完全負(fù)重行走。
1.5 觀察指標(biāo) (1)手術(shù)時(shí)間;(2)術(shù)中透視次數(shù);(3)術(shù)后并發(fā)癥;(4)手術(shù)前后脛股角、脛骨近端內(nèi)翻角;(5)Δ脛股角(術(shù)后實(shí)際脛股角與術(shù)前設(shè)計(jì)脛股角的差值絕對值);(6)術(shù)后1個(gè)月、3個(gè)月、6個(gè)月及12個(gè)月HSS膝關(guān)節(jié)評分和WOMAC評分。
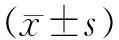
2 結(jié) 果
2.1 兩組手術(shù)時(shí)間及透視次數(shù)比較 導(dǎo)航組手術(shù)時(shí)間較非導(dǎo)航組長,差異有統(tǒng)計(jì)學(xué)意義(P<0.01)。導(dǎo)航組透視次數(shù)較非導(dǎo)航組少,差異有統(tǒng)計(jì)學(xué)意義(P<0.01,見表1)。
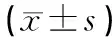
表1 兩組手術(shù)時(shí)間和透視次數(shù)比較
2.2 兩組術(shù)后手術(shù)并發(fā)癥比較 兩組患者術(shù)后均未見切口愈合不良、切口感染。導(dǎo)航組3例發(fā)生下肢靜脈血栓,非導(dǎo)航組2例發(fā)生下肢靜脈血栓,均為肌間隙血栓,差異無統(tǒng)計(jì)學(xué)意義(P>0.05)。導(dǎo)航組2例截骨處延遲愈合,非導(dǎo)航組3例患者出現(xiàn)截骨處延遲愈合,差異無統(tǒng)計(jì)學(xué)意義(P>0.05)。
2.3 兩組脛股角、脛骨近端內(nèi)翻角及Δ脛股角比較 兩組患者手術(shù)前后脛股角、脛骨近端內(nèi)翻角比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05)。導(dǎo)航組Δ股脛角較非導(dǎo)航組小,差異有統(tǒng)計(jì)學(xué)意義(P<0.05,見表2)。

表2 兩組脛股角、脛骨近端內(nèi)翻角及Δ脛股角比較
2.4 兩組術(shù)后HSS評分和WOMAC評分比較 兩組患者術(shù)后HSS評分:術(shù)后6個(gè)月>術(shù)后3個(gè)月>術(shù)前,差異有統(tǒng)計(jì)學(xué)意義(P<0.05),但術(shù)后12個(gè)月HSS評分與術(shù)后6個(gè)月比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05)。兩組患者術(shù)后WOMAC評分:術(shù)后6個(gè)月<術(shù)后3個(gè)月<術(shù)前,差異有統(tǒng)計(jì)學(xué)意義(P<0.05),但術(shù)后12個(gè)月WOMAC評分與術(shù)后6個(gè)月WOMAC評分比較差異無統(tǒng)計(jì)學(xué)意義(P>0.05)。導(dǎo)航組術(shù)后各時(shí)間點(diǎn)HSS評分和WOMAC評分與非導(dǎo)航組比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05,見表3~4)。
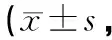
表3 兩組術(shù)后各時(shí)間點(diǎn)HSS評分比較分)
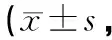
表4 兩組術(shù)后各時(shí)間點(diǎn)WOMAC評分比較分)
2.5 典型病例 55歲女性患者,因“右膝關(guān)節(jié)疼痛4個(gè)月,加重伴活動(dòng)受限1月余”入院。入院診斷:右膝內(nèi)側(cè)間室骨關(guān)節(jié)炎。行右膝關(guān)節(jié)鏡檢、清理+計(jì)算機(jī)導(dǎo)航下內(nèi)側(cè)開放楔形脛骨高位截骨術(shù)。術(shù)后患者臨床療效滿意,疼痛緩解,功能基本恢復(fù)正常。手術(shù)前后影像學(xué)資料見圖1~4。

圖1 術(shù)前下肢全長X線片示右下肢力線位于膝關(guān)節(jié)中心內(nèi)側(cè) 圖2 術(shù)后下肢全長X線片示右下肢力線通過膝關(guān)節(jié)中心外側(cè)目標(biāo)點(diǎn)

圖3 術(shù)前X線片示右膝關(guān)節(jié)內(nèi)側(cè)間室狹窄、磨損 圖4 術(shù)后X線片示內(nèi)固定位置良好,截骨線合頁完整
3 討 論
3.1 計(jì)算機(jī)導(dǎo)航在OWHTO術(shù)后下肢力線糾正中的優(yōu)勢 OWHTO手術(shù)主要是通過調(diào)整下肢力線,降低膝關(guān)節(jié)內(nèi)側(cè)間室骨關(guān)節(jié)炎患者內(nèi)側(cè)間室壓力,達(dá)到治療目的[10-11]。傳統(tǒng)的OWHTO手術(shù),主要通過術(shù)前雙下肢負(fù)重正位X線片測量,進(jìn)行術(shù)前規(guī)劃,計(jì)算術(shù)中撐開角度,再通過術(shù)中力線桿輔助下透視,確定矯正的角度和撐開的尺寸。上述方法,受患者體位、透視角度、測量誤差等因素影響,存在較大的誤差[8]。文獻(xiàn)報(bào)道傳統(tǒng)OWHTO手術(shù)的14項(xiàng)隊(duì)列研究中,有8項(xiàng)研究報(bào)告其矯形準(zhǔn)確率低于75%[12]。計(jì)算機(jī)輔助OWHTO手術(shù),術(shù)中利用導(dǎo)航監(jiān)視下肢力線變化,可以提高糾正角度和撐開尺寸的準(zhǔn)確性,在影像學(xué)及臨床結(jié)果方面均具有優(yōu)勢[7-8]。本研究同樣發(fā)現(xiàn)計(jì)算機(jī)輔助OWHTO手術(shù)患者,術(shù)后下肢力線的控制顯著優(yōu)于非導(dǎo)航組,表明計(jì)算機(jī)導(dǎo)航系統(tǒng)在OWHTO力線重建控制的精準(zhǔn)度與可重復(fù)性方面具有優(yōu)勢。關(guān)于OWHTO手術(shù),術(shù)后下肢力線應(yīng)該糾正到什么位置,仍有爭論。早期學(xué)者共識是把下肢力線糾正到通過Fujisawa點(diǎn)(60%~62%)[13],但后來也有學(xué)者提出不同意見,認(rèn)為保持輕度內(nèi)翻術(shù)后臨床療效更滿意[14]。此外,也有學(xué)者認(rèn)為下肢力線調(diào)整應(yīng)該根據(jù)患者膝關(guān)節(jié)軟骨磨損程度進(jìn)行個(gè)性化選擇[15]。鑒于目標(biāo)力線仍有爭議,本研究還是采用了大部分學(xué)者共識,將患者目標(biāo)力線位置設(shè)置為Fujisawa點(diǎn)(60%~62%)。此外,文獻(xiàn)報(bào)道術(shù)中不做軸向加壓,術(shù)后下肢力線比術(shù)中做軸線加壓偏向內(nèi)側(cè)[8]。早期的臨床實(shí)踐中同樣發(fā)現(xiàn)類似的問題,本研究同樣證實(shí)這一點(diǎn)。
3.2 計(jì)算機(jī)導(dǎo)航對OWHTO手術(shù)早期臨床療效的影響 盡管計(jì)算機(jī)導(dǎo)航可以提高OWHTO手術(shù)糾正下肢力線的精準(zhǔn)度,但計(jì)算機(jī)導(dǎo)航是否可以提高OWHTO患者的臨床療效仍然存在爭論[16]。Sardana等[17]報(bào)道計(jì)算機(jī)輔助導(dǎo)航可以提高OWHTO手術(shù)患者的短期臨床療效,但也有少部分文獻(xiàn)報(bào)道計(jì)算機(jī)導(dǎo)航輔助OWHTO手術(shù)與傳統(tǒng)手術(shù)的臨床療效無差異[18-19]。2017年1篇Meta分析結(jié)果認(rèn)為計(jì)算機(jī)輔助HTO可以減少下肢力線糾正偏差,但對脛骨后傾角改變和膝關(guān)節(jié)術(shù)后功能評分無影響[20]。本研究發(fā)現(xiàn)兩組患者術(shù)后早期療效差異無統(tǒng)計(jì)學(xué)意義,可能與下肢力線微小改變并不具有臨床意義有關(guān)。至于中遠(yuǎn)期結(jié)果,需要進(jìn)一步研究證實(shí)。此外,本研究發(fā)現(xiàn)兩組患者術(shù)后12個(gè)月與6個(gè)月HSS評分和WOMAC評分差異無統(tǒng)計(jì)學(xué)意義,說明OWHTO術(shù)后6個(gè)月時(shí)膝關(guān)節(jié)已經(jīng)恢復(fù)到最佳狀態(tài)。
3.3 計(jì)算機(jī)導(dǎo)航對OWHTO手術(shù)時(shí)間、透視次數(shù)及并發(fā)癥的影響 計(jì)算機(jī)導(dǎo)航輔助OWHTO手術(shù)與其他手術(shù)一樣,具有一定的學(xué)習(xí)曲線。因此,筆者在開展了大概50余例的計(jì)算機(jī)導(dǎo)航輔助OWHTO手術(shù)后,進(jìn)行了本課題研究,從而使本研究結(jié)果更具有說服力。本研究發(fā)現(xiàn)計(jì)算機(jī)輔助OWHTO手術(shù)時(shí)間較傳統(tǒng)手術(shù)時(shí)間長,與文獻(xiàn)報(bào)道一致[19]。這與術(shù)中需要安裝紅外線反射球、導(dǎo)航注冊及截骨規(guī)劃有關(guān)。筆者在臨床實(shí)踐中發(fā)現(xiàn),隨著計(jì)算機(jī)導(dǎo)航的熟練使用,安裝紅外線反射球、導(dǎo)航注冊時(shí)間及截骨規(guī)劃時(shí)間均明顯縮短。因此,隨著計(jì)算機(jī)導(dǎo)航輔助OWHTO手術(shù)的開展,手術(shù)時(shí)間將逐漸減少,最終到達(dá)一個(gè)穩(wěn)定的水平。此外,計(jì)算機(jī)導(dǎo)航避免了傳統(tǒng)手術(shù)中需要反復(fù)透視,一定程度上也可能會(huì)節(jié)約一定時(shí)間。至于手術(shù)并發(fā)癥方面,本研究未發(fā)現(xiàn)兩組患者統(tǒng)計(jì)結(jié)果差異有統(tǒng)計(jì)學(xué)意義,說明計(jì)算機(jī)導(dǎo)航雖然增加了手術(shù)時(shí)間,但并未導(dǎo)致并發(fā)癥增加。上述研究結(jié)果,與既往研究報(bào)道一致[8]。值得提出的是,我們常規(guī)術(shù)后第3天進(jìn)行雙下肢血管彩超檢查,在兩組患者中均發(fā)現(xiàn)肌間隙血栓患者,雖然這些患者無特殊不適主訴,但值得我們引起重視。針對這些肌間隙血栓患者,我們要給予相應(yīng)處理,并最好不要使用下肢氣壓泵治療。
本研究的局限性主要有兩個(gè)方面:(1)本研究例數(shù)較少,隨訪時(shí)間只有1年,中長期療效有待進(jìn)一步研究;(2)只進(jìn)行了冠狀面下肢力線的比較,對矢狀面下肢力線未進(jìn)行比較。本研究發(fā)現(xiàn)計(jì)算機(jī)導(dǎo)航在OWHTO手術(shù)中下肢力線糾正方面均具有優(yōu)勢,筆者相信隨著計(jì)算機(jī)導(dǎo)航技術(shù)的發(fā)展,這種優(yōu)勢在OWHTO手術(shù)中將會(huì)更加明顯,并對中遠(yuǎn)期臨床療效產(chǎn)生影響。

