芪參白虎湯灌腸在重癥肺炎高熱驚厥患兒退熱中應用效果
李 陽 文曉芳 焦銀鳳 河南科技大學第一附屬醫院兒科,河南省洛陽市 471000
重癥肺炎是兒科常見急危重癥,臨床主要表現為咳嗽咳痰、呼吸急促、高熱、煩躁不安等癥狀,嚴重者還可引起全身器官衰竭,甚至危及患兒生命。高熱驚厥是小兒重癥肺炎常見并發癥,由于小兒大腦皮層尚未發育健全,大腦神經元以及傳導纖維結構相對簡單,持續高熱癥狀會影響腦細胞代謝,引起神經細胞的異常放電,造成全身或局部肌群的強直性或陣攣性抽搐、雙眼球凝視等,甚至伴有意識喪失、大小便失禁。研究表明,持續的高熱驚厥會引起腦缺氧,導致缺氧性腦損傷的發生[1]。因此,及時有效的退熱對高熱驚厥患兒至關重要。目前,臨床常用的降退熱措施有酒精擦浴、冰袋冷敷等,雖然具有快速退熱的效果,但容易反復,降溫效果并不令人滿意。中藥灌腸法是一種常用的中醫特色護理技術,屬外治法之一,經導管將藥液直接灌注至直腸,以達到快速降溫作用。鑒于此,本研究選用中藥灌腸法為降溫措施應用于重癥肺炎高熱驚厥患兒的退熱處理,旨在探討其退熱效果。
1 資料與方法
1.1 一般資料 將我科2021年1月—2022年7月收治的85例重癥肺炎高熱驚厥患兒作為觀察對象,以隨機數字表法分為對照組和觀察組。對照組42例中,男18例,女24例;年齡4~7(5.82±0.75)歲;發熱病程14~45(31.19±5.12)h;腋溫39.0~40.6(40.50±0.52)℃。研究組43例中,男20例,女23例;年齡5~8(6.06±0.58)歲;發熱病程17~40(30.94±5.37)h;腋溫39.4~40.5(40.45±0.60)℃。兩組患兒腋溫、發熱病程等一般資料對比差異無統計學意義(P>0.05),具有可比性。
1.2 納入及排除標準 納入標準:符合《中國急診重癥肺炎臨床實踐專家共識》[2]中關于重癥肺炎診斷標準:以高熱、咳嗽、咳痰,呼吸急促等為主要臨床表現,痰培養可見致病菌,胸部X線示肺部有片狀陰影,聽診示肺部有干啰音和濕啰音。患兒均出現高熱驚厥癥狀,患兒家屬對本研究方案知情并同意。排除標準:合并其他肺部疾病,合并血液系統、神經系統等嚴重性全身性疾病,其他原因引起的驚厥者,存在肛周疾病影響灌腸者,對本研究所用藥物存在禁忌者等。
1.3 方法 兩組患兒入院后均接受抗感染、止咳、化痰、平喘、抗驚厥等基礎對癥治療。
1.3.1 對照組患兒接受酒精擦浴、冷敷等物理降溫的護理措施。(1)一般處理:指導患兒平臥位,松解衣領、袖口,頭偏向一側,及時清理患兒口鼻內分泌物,確保呼吸道的通暢,預防窒息的發生,開通靜脈通道,低流量吸氧。(2)高熱處理:首先將75%醫用酒精兌入32℃左右的溫開水中,使酒精濃度為25%~30%,然后以離心的方向擦拭四肢、背部,上肢擦拭順序為:上肢頸外側—上肢外側—手背—側胸—腋窩—上肢內側—手掌。下肢擦拭順序為:髂骨—下肢外側—下肢內側—腹股溝—內踝—腘窩—足部,全身擦拭時間不宜超過20min,必要時配合頭部冰袋冷敷。
1.3.2 研究組患兒接受中藥灌腸干預。中藥選用芪參白虎湯,組方:黃芪6g、太子參9g、石膏(先煎)30g、知母9g、炙甘草6g、粳米9g。上藥加水約300ml浸泡30min后開始煎煮,武火煮沸后改文火慢煎30min,濾出藥液約150ml放至冰箱保存備用,用時取藥液50ml加熱至38℃左右,裝入無菌輸液袋內,采用一次性輸液管,輸液管的末端涂抹石蠟油,輕輕插入患兒肛門,緩慢注入藥液,注入結束后讓患兒微微抬起臀部,使臀部保持一定高度,讓藥液在體內保留3h左右,每天灌腸2次。兩組患兒均于體溫恢復后停止干預,3d后對比效果。
1.4 觀察指標 (1)分別記錄兩組患兒各時間段腋溫,包括用藥前、用藥后30min、用藥后1h、用藥后2h。(2)分別記錄兩組患兒退熱起效時間、解熱時間以及驚厥消失時間,以用藥后腋溫降低0.5℃的時間為退熱起效時間,以體溫恢復正常溫度且不再升溫的時間為解熱時間。(3)在干預前及干預結束后采集兩組患兒空腹靜脈血,采用酶聯免疫吸附法檢測腦源性神經生長因子(BDNF)、乙酰膽堿酯酶(AchE)水平。(4)在干預前及干預結束后測定兩組患兒CD4+、CD8+水平,計算CD4+/CD8+。
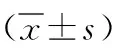
2 結果
2.1 兩組患兒各時間段腋溫比較 研究組患兒用藥后30min、1h、2h腋溫均低于對照組,差異有統計學意義(P<0.05),見表1。

表1 兩組患兒各時間段腋溫比較
2.2 兩組患兒退熱效果比較 研究組患兒退熱起效時間、解熱時間、驚厥消失時間均短于對照組,差異有統計學意義(P<0.05),見表2。

表2 兩組患兒退熱效果比較
2.3 兩組患兒BDNF及AchE比較 干預3d后,研究組患兒BDNF以及AchE水平均高于對照組,差異有統計學意義(P<0.05),見表3。
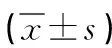
表3 兩組患兒BDNF及AchE比較
2.4 兩組患兒免疫功能比較 干預結束后,研究組患兒CD4+、CD4+/CD8+高于對照組,CD8+低于對照組,差異有統計學意義(P<0.05),見表4。
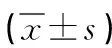
表4 兩組患兒免疫功能指標對比
3 討論
中醫認為小兒形體未盛,臟腑嬌嫩,肺脾不足,肺衛開闔失司,易受外邪襲擾,又因小兒為純陽之體,有從溫化火、從陽化熱之特點,因此高熱為小兒常見癥狀,且高熱發展迅速、病情急劇。火熱過盛繼而生痰,痰盛生驚,或引動肝風,或熱陷心包,故而發為“急驚風”,因此治療小兒高熱需求“速”、求“穩”,既要快速退熱,還要中病即止,不可過量應用寒涼之品,恐傷小兒純陽之體。本研究所用芪參白虎湯是在傳統白虎湯基礎上化裁而來,方中以生石膏為君藥,石膏辛甘大寒,入肺、胃二經,能清肺胃之熱而除煩止渴;以知母為臣藥,既助君藥清肺胃之熱,又能滋陰潤燥,救已傷之陰津,佐以黃芪、太子參、粳米,黃芪能補益肺衛,太子參可健脾益氣、生津潤肺,粳米可養胃和中、補脾清肺,三者均為溫、平之性,合用既可養護小兒之肺脾,使肺衛開闔有度,免受外邪侵擾,又可防止寒涼之性太過而損傷小兒純陽之體;炙甘草為使,調和藥性,諸藥配伍,共奏清熱除煩、補益脾胃之功效。
中藥灌腸法是中醫內病外治法之一,亦是中醫特色護理技術,其是在中醫理論指導下選配中藥煎煮并將藥液經導管灌注至肛門,保留在大腸內,充分吸收,通過肺與大腸相表里的關系,使藥效歸于肺,再經肺之朝百脈,宣發肅降功能輸布于臟腑、四肢,透達至全身,而發揮效果[3]。
本文結果顯示,兩組患兒用藥后30min、1h、2h的腋溫均明顯降低,而研究組患兒各時間段腋溫均低于對照組,退熱起效時間、解熱時間以及驚厥消失時間均短于對照組,表明芪參白虎湯灌腸的退熱效果及退熱時間優于傳統的退熱措施。干預后,兩組患兒BDNF以及AchE均明顯降低,由此可見高熱驚厥均不同程度影響著患兒的大腦神經功能,而研究組患兒BDNF及AchE高于對照組,表明研究組患兒大腦神經功能受高熱驚厥的影響較小,這可能與芪參白虎湯灌腸退熱效果有關,芪參白虎湯通過灌腸,保留至直腸、結腸內,而直腸內腸壁組織有著豐富的靜脈叢和半透膜,半透膜具有選擇性吸收和排泄功能,能夠將藥物充分吸收進入血液,經以下三種途徑發揮全身療效,能快速達到退熱效果,減輕高熱驚厥對患兒大腦神經功能的影響。(1)經門靜脈—肝臟通道進入體循環發揮效果;(2)經下腔靜脈進入體循環而發揮全身效果;(3)淋巴組織亦參與藥物的吸收,通過全身淋巴組織網而發揮全身療效[4-5]。
本文結果顯示,干預后兩組患兒CD4+以及CD4+/CD8+高于對照組,CD8+低于對照組,表明研究組患兒免疫功能明顯高于對照組,這可能是由于芪參白虎湯中黃芪、太子參、粳米具有補益脾胃、固護肺衛等功效,能使肺衛開闔有度,提升小兒抵抗能力。現代藥理學研究表明,黃芪中黃芪多糖成分能夠促進人體免疫細胞因子的分泌和抗體的生成,從而發揮免疫調節的作用[6]。太子參中苷類及多糖成分能夠有效提升脾虛、免疫功能低下小鼠模型的免疫能力,增強免疫功能[7]。白虎湯能夠降低白細胞、IL-6、CRP水平,具有良好免疫調理作用,同時還對內毒素致熱模型、脂多糖致熱模型、干酵母致熱模型具有顯著退熱效果[8]。長期以來,中醫護理基本照搬西醫護理的技能和理論,這就使得臨床缺乏中醫護理人才,導致中醫護理在實際操作中容易出現操作不規范、理論水平薄弱等不足,這就需要我們在今后的工作中,加大中醫護理的宣傳工作,讓患者了解、認識、認可、接受中醫護理。
綜上所述,芪參白虎湯灌腸能快速降低重癥肺炎高熱驚厥患兒腋溫,減輕高熱驚厥對患兒大腦神經功能的損傷,改善患兒免疫功能,值得臨床進一步研究。

