對比分析神經內鏡與小骨窗開顱術治療高血壓腦出血療效及安全性
胡小哲 關鵬
(鎮安縣中醫醫院腦病科,陜西 鎮安 711500)
高血壓腦出血(HICH)是導致高血壓患者殘疾、死亡最為常見的原因,也是我國老年人群死亡的主要原因之一[1]。目前臨床對于HICH患者的治療方式以保守治療和手術治療為主。目前臨床較為常用的手術方案以微創手術和開顱手術兩類。兩種手術方案的優劣臨床爭議較大[2]。小骨窗開顱手術為主要的開顱手術術式,而神經內鏡下血腫清除術為主要的微創手術術式。因此,本方案對比分析這兩種目前臨床使用較為廣泛的手術方式對高血壓腦出血患者治療臨床療效及安全性,以期為臨床高血壓腦出血患者手術方案優選提供參考。
1 資料與方法
1.1一般資料 選取2020年1月至2021年12月我院就診的高血壓腦出血患者70例,按照所采用的治療方案分為內鏡組與小骨窗開顱術,各35例。內鏡組中男22例,女13例,平均年齡(63.74±8.47)歲,平均術前GCS評分(10.01±2.51)分,平均術前血腫量(41.25±6.58)mL。小骨窗開顱術組中男23例,女12例,平均年齡(63.69±8.53)歲,平均術前GCS評分(10.04±2.48)分,平均術前血腫量(41.13±6.62)mL。納入標準:所有患者均符合中華醫學會神經病學分會制定的《中國腦出血診治指南(2014)》[3]中對高血壓腦出血的診斷標準,且頭顱CT、MRI檢查資料保存完整;年齡≥18歲;發病前認知功能正常,患者及家屬知情同意。排除標準:合并嚴重器官、系統功能障礙、血液系統功能障礙、肝腎功能障礙等影響手術實施的疾病者;無法配合完成手術者;既往有精神病使者妊娠期、哺乳期女性;經研究者評估可能存在影響研究方案結論的其它因素者;隨訪資料收集不全者。兩組患者一般資料比較差異無統計學意義(P>0.05)。
1.2方法 神經內鏡下微創手術:根據術前頭顱CT測定的血腫相關數據制定手術方案,明確最大血腫層面體表投影做好血腫中心標記。以距血腫最近處為手術入路,直接穿刺做一長度4~5cm切口,將直徑約2~3 cm骨瓣銑下,切開硬膜,過程中注意避開外側裂及皮質重要功能區,沿著血腫方向將神經內鏡穿刺組套穿刺進入血腫腔,定位血腫總位置,拔除套內芯,導管鞘留置,構建內鏡手術通道。于內鏡下,對血腫腔進行沖洗,將血凝塊吸除,吸除過程中緩慢推進內鏡,當內鏡靠近血腫內側邊緣時,對內鏡角度和方向進行調整,使周邊死角血腫徹底清除。若鏡下觀察到有活動性出血則采用雙極電凝止血,徹底止血后褪出內鏡,采用止血紗布貼附血腫腔壁,手術結束,關顱。小骨窗開顱術:根據術前頭顱CT定位血腫位置,以最大面積血腫位置距離頭皮最近處作馬蹄形切口,銑出一個直徑3~5 cm的骨瓣,切開硬膜,選擇皮質乏血管區將腦穿針穿刺明確血腫腔所在位置,抽吸血腫適當減壓,沿著穿刺方向將腦皮質切開,顯微鏡下觀察并調整方向,清除各個方向上的血腫,徹底止血后止血紗布貼附血腫腔壁。留置雙腔血腫腔引流管,關顱。
1.3觀察指標 比較兩組患者手術指標(手術耗時、術中出血量、術后下床活動時間、術后住院時間)情況;比較兩組患者臨床療效指標(血腫清除率、術后再次出血率、死亡率、術后不同階段GOS評分)情況;比較兩組患者術中術后并發癥發生情況。
2 結 果
2.1兩組患者手術指標比較 內鏡組患者術后下床活動時間、術后住院時間均較小骨窗開顱術組患者短,術中出血量更低(P<0.05),兩組患者手術耗時差異無統計學意義(P>0.05)。見表1。
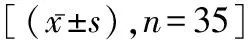
表1 兩組患者手術指標比較
2.2兩組患者術后恢復指標比較 內鏡組患者血腫清除率及術后GOS評分明顯高于小骨窗開顱術患者,術后再次出血率低于小骨窗開顱術組患者(P<0.05),兩組患者術后死亡率組間差異無統計學意義(P>0.05)。見表2。

表2 兩組患者術后恢復指標比較
2.3兩組患者術后并發癥率比較 術后,內鏡組患者術后發生消化道出血、尿路感染、下肢深靜脈血栓、肺部感染各1例,并發癥率11.43%;小骨窗開顱術組患者術后發生消化道出血、尿路感染、下肢深靜脈血栓、肺部感染各2例,并發癥率22.86%。內鏡組患者術后并發癥率低于小骨窗開顱術組(χ2=8.024,P<0.05)。
3 討 論
對于急危重癥高血壓腦出血患者,手術快速有效清除顱內血腫,恢復中樞神經細胞血氧供應,修復損傷神經功能。開顱手術是傳統治療腦出血的手術方式,隨著臨床經驗的不斷積累,已從傳統的大骨班開顱術逐漸過渡到小骨窗開顱后顯微鏡下清除血腫術,該方式需要將骨瓣打開,切開血腫部位腦實質,在顯微鏡下觀察血腫位置、大小、形狀,并通過抽吸血腫的方式達到治療目的[4]。神經內鏡下顱內手術是微創手術的常見手術術式,其具有切口相對小,穿刺建立手術通道后,在內鏡下可清晰顯示血腫情況,大大提高術中操作的精準度,降低過度牽拉顱內組織的幾率,降低患者的應激反應,促進患者術后康復效率及質量[5]。且神經內鏡具有充足的光源,術野清晰度高,醫師直視下操作,能準確找到沖洗位置及吸引血腫位置,并通過移動內鏡全面探查顱內血腫情況,使血腫清除更為徹底[6]。
本文結果顯示,兩組患者的手術耗時沒有統計學意義差異(P>0.05),這與手術醫師的技術熟練程度密切相關,本方案選擇的手術醫師均為年資超過3年的手術醫師,均有豐富的手術經驗,均可熟練完成手術。神經內鏡下手術組患者的術后下床活動時間、術后住院時間均較小骨窗開顱術組患者短,術中出血量更低(P<0.05);提示神經內鏡下手術對患者刺激更小,患者術后恢復速率更高。從患者神經功能、血腫清除率及再次出血率來看,神經內鏡組患者更具優勢。兩組患者的死亡率無統計學意義差異(P>0.05)。內鏡組患者術后并發癥率低于小骨窗開顱術組患者(P<0.05)。表明神經內鏡下血腫清除術治療高血壓腦出血患者的臨床療效更好,安全性更高。
綜上,相較于小骨窗開顱術,采用神經內鏡下微創手術治療高血壓腦出血患者,在降低術中出血量、縮短術后康復時間、提升術后恢復質量方面更具優勢,且并發癥率明顯下降,具有更高的安全性,是更適合高血壓腦出血患者的手術治療方案。

