MDT主導心肺康復訓練對ICU獲得性衰弱患者活動能力的影響
鄭青青 陳秀貞 吳莉玲
重癥監護室(intensive care unit,ICU)獲得性衰弱(ICU-acquired weakness,ICU-AW)是患者ICU 接受治療時產生的機體衰弱現象,這會導致患者對呼吸機產生依賴性,造成脫機困難;四肢肌力衰退,無法正常行動甚至造成癱瘓,增加ICU 治療的時間及死亡風險[1-2]。研究顯示,ICU 獲得性衰弱的患病率高達31.7% ~67.0%,這不僅影響治療效果,還對ICU 重癥患者的生命安全造成重大影響[3-4]。隨著醫療水平的提高,ICU 重癥患者的病死率顯著降低,現階段的治療目標也轉變為改善患者生活質量,所以對于ICU 獲得性衰弱的干預方案也越來越受到重視[5]。早期的機體功能鍛煉可以在一定程度上減緩ICU 獲得性衰弱的癥狀[6],現階段臨床的干預方案也多以護理為主。通過醫護人員幫助患者進行被動地鍛煉關節和肢體,以此達到恢復患者肌力,降低對呼吸機的過分依賴性。但由于護理方案的單一性,往往難以達到預期效果[7]。ICU 獲得性衰弱患者普遍存在嚴重的心理應激,心理的不良反應不僅會造成干預效果的減弱,還可能存在心理應激引發內分泌系統的紊亂的問題[8];這會極大地增加并發癥的發生率,不利于患者的機體功能的恢復。多學科協作診治(multidisciplinary team,MDT)主導下的心肺康復訓練是由多學科、多專業的醫務人員共同研究制定的科學、規范護理手段。MDT 模式下的醫務人員都會經過專業的培訓,對患者的病情、身體狀況有一個全方位的了解,既能滿足患者機體功能的需求,還能給予患者心理上的干預,彌補單一學科護理方案的不足之處[9]。本研究將探究MDT 主導心肺康復訓練對ICU 獲得性衰弱患者機體活動能力的影響,現報道如下。
1 資料與方法
1.1 一般資料
選取2020 年5 月—2023 年5 月在福建中醫藥大學附屬人民醫院ICU 接受治療的患者60 例作為研究對象。納入標準:(1)進入ICU 接受治療的時間超過24 h。(2)年齡≥18 歲。(3)生命體征平穩,意識清醒,能夠進行有效溝通。排除標準:(1)病情不穩定,隨時會出現病情惡化的可能。(2)四肢不健全。(3)正接受其他護理治療。(4)有精神障礙。所有患者均已簽署知情同意書,并通過了醫院倫理委員會批準。將上述患者通過數字隨機法分為觀察組和對照組,兩組各30例。觀察組男性15例,女性15例;年齡30~75歲,平均(55.36±7.67)歲;身體質量指數(body mass index,BMI)19.5 ~29.4 kg/m2,平均(24.14±2.51)kg/m2;急性生理與慢性健康狀況評分(acute physiology and chronic health evaluation,APACHE Ⅱ)16 ~29 分,平均(19.34±3.50)分;重癥肺炎患者11例、腦腫瘤患者9 例、重癥胰腺炎患者10 例。對照組男性14 例,女性16 例;年齡35 ~76 歲,平均(57.12±7.59)歲;BMI 18.8 ~29.2 kg/m2, 平 均(23.53±2.64)kg/m2;APACHE Ⅱ 15 ~29 分,平均(20.12±3.45)分;重癥肺炎患者12 例、腦腫瘤患者11 例、重癥胰腺炎患者7 例。兩組患者一般資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2 方法
對照組采用常規護理方案。(1)由醫護人員定時給予患者翻身叩背,1 次/2 h;四肢關節被動運動,20 min/次,2 次/d。(2)遵照治療方案進行雙下肢持續氣壓治療和使用肢體康復訓練設備進行雙下肢運動。(3)護理人員根據患者恢復情況給予配套的營養護理干預。
觀察組在對照組的基礎上采用MDT 主導早期心肺康復訓練。(1)組建MDT 團隊:首先,選擇具有豐富臨床經驗的醫生護士組成MDT 團隊,進行團隊培訓,保證團隊的質量;然后,按照學科專業分別負責患者心理治療、呼吸治療、康復治療和營養支持。(2)制定方案:由組內成員對患者進行全方位分析,制定出科學的、合理的、可行的干預方案。(3)心理治療:使用中醫調暢情志法對患者實施心理干預和心理矯正,給予患者安靜舒適的休息環境,可以增加視頻探視的時間,增強患者的求生欲,改善心理行為。(4)呼吸治療:醫師指導患者有意識地進行呼吸訓練如:深呼吸、做呼吸操等,30 min/ 次,2 次/d;指導患者進行有意識地擴胸運動,以患者無疲乏感為最佳,2 次/d。(5)康復治療:由醫師對患者關節進行全范圍活動,患者被動地接受關節運動,每個關節活動到最大范圍,2 次/d;定期幫患者翻身,給予患者功能性肌肉電刺激治療,1 次/d。(6)營養支持:由營養師負責對患者的營養狀況進行評估,針對患者的身體狀況進行科學有效地營養護理干預。
兩組患者干預時間均為4 周。
1.2 觀察指標
(1)記錄患者機械通氣時間和ICU 住院時間。(2)醫學研究理事會(medical research council,MRC)肌力評定法評分:包括屈頸、伸頸、肩外展等12 個項目,每個項目0 ~5 分,0 分:肌肉收縮無法用肉眼看見,關節無法活動;1 分:可觸及肌肉收縮,關節無法活動;2 分:不受外力影響下,關節活動范圍顯著提高;3 分:肌肉能夠小幅度抗擊外力影響;4 分:能抵抗中等外力的影響;5 分:肌肉正常收縮。總分為60 分,分數越低肌力越差,0 分為四肢癱瘓,60 分為肌力正常[10]。(3)切爾西危重患者身體功能評估工具(the Chelsea critical care physical assessment tool,CPAx)評分。包含了呼吸功能、咳嗽能力等10 個項目,每個項目0 ~5 分,總分50 分,分數越高身體功能越好[11]。(4)自理能力評估量表(Barthel index,BI)評分:包括上下樓梯、平地行走、控制大小便、穿衣、洗澡等共10 個項目,總分100 分,分數越高代表患者自理能力越強。得分≤40 分為重度依賴;得分41 ~60 分為中度依賴;得分61 ~99 分為輕度依賴;得分100 分為無需依賴[12]。
1.4 統計學方法
采用SPSS 25.0 統計軟件進行數據分析。符合正態分布的計量資料用(±s)表示,采用t檢驗。P<0.05 為差異有統計學意義。
2 結果
2.1 觀察組與對照組機械通氣時長及ICU 住院時長對比
觀察組患者機械通氣時長及ICU 住院時長均短于對照組(P<0.05),見表1。
表1 觀察組與對照組機械通氣時長及ICU 住院時長對比(d, ±s)

表1 觀察組與對照組機械通氣時長及ICU 住院時長對比(d, ±s)
組別 例數 機械通氣時長 ICU 住院時長觀察組 30 3.55±0.46 4.25±0.55對照組 30 5.21±0.85 6.42±1.15 t 值 - 9.407 9.323 P 值 - <0.001 <0.001
2.2 觀察組與對照組治療前后MRC 評分對比
干預后,觀察組患者的MRC 評分高于對照組(P<0.05),見表2。
表2 觀察組與對照組干預前后MRC 評分對比(分, ±s)
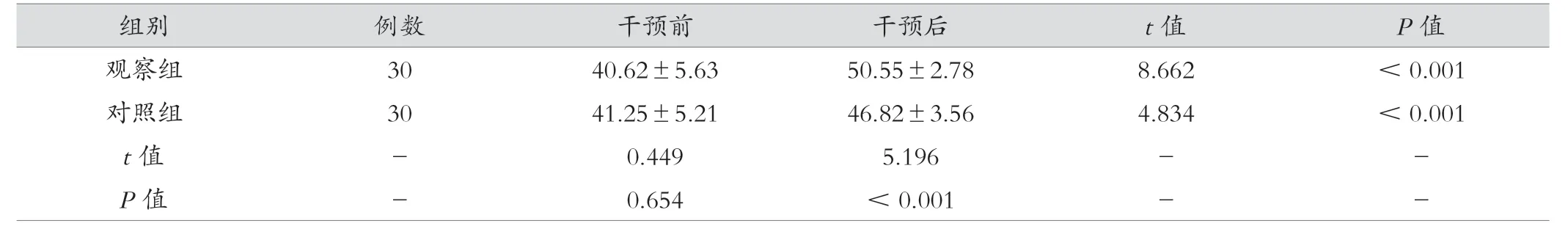
表2 觀察組與對照組干預前后MRC 評分對比(分, ±s)
組別 例數 干預前 干預后 t 值 P 值觀察組 30 40.62±5.63 50.55±2.78 8.662 <0.001對照組 30 41.25±5.21 46.82±3.56 4.834 <0.001 t 值 - 0.449 5.196 - -P 值 - 0.654 <0.001 - -
2.3 觀察組與對照組治療前后CPAx 評分對比
干預后,觀察組患者CPAx 評分高于對照組(P<0.05),見表3。
表3 觀察組與對照組干預前后CPAx 評分對比(分, ±s)
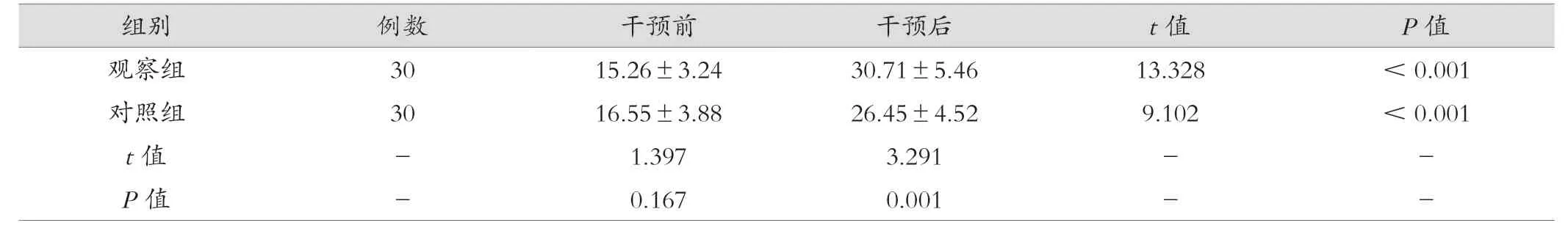
表3 觀察組與對照組干預前后CPAx 評分對比(分, ±s)
組別 例數 干預前 干預后 t 值 P 值觀察組 30 15.26±3.24 30.71±5.46 13.328 <0.001對照組 30 16.55±3.88 26.45±4.52 9.102 <0.001 t 值 - 1.397 3.291 - -P 值 - 0.167 0.001 - -
2.4 觀察組與對照組治療前后Barthel 評分對比
干預后,觀察組患者Barthel 評分高于對照組(P<0.05),見表4。
表4 觀察組與對照組Barthel 評分對比(分, ±s)
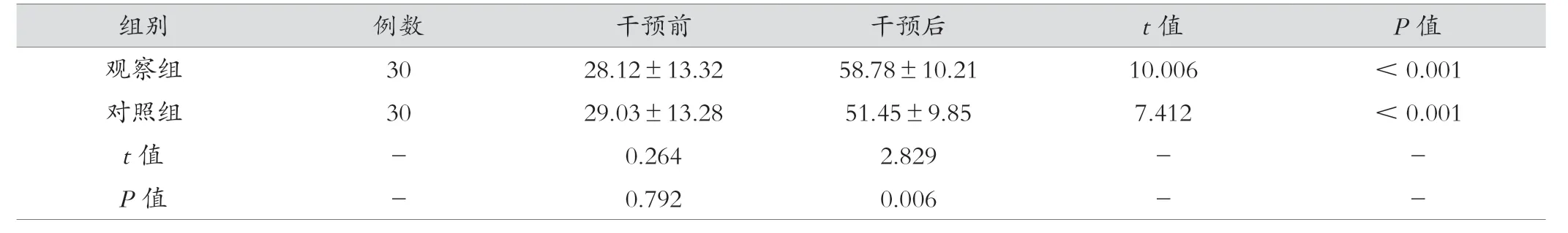
表4 觀察組與對照組Barthel 評分對比(分, ±s)
組別 例數 干預前 干預后 t 值 P 值觀察組 30 28.12±13.32 58.78±10.21 10.006 <0.001對照組 30 29.03±13.28 51.45±9.85 7.412 <0.001 t 值 - 0.264 2.829 - -P 值 - 0.792 0.006 - -
3 討論
ICU 獲得性衰弱是患者長時間使用機械通氣產生的對呼吸機的依賴性,導致患者的身體機能下降、肌肉衰竭、脫機困難、四肢癱瘓等,不僅提高了救治難度還長期影響著患者的康復[13]。患者由于肌肉長時間不活動引起肌肉萎縮、關節僵硬等癥狀,導致對呼吸機的依賴性增加,從而增加ICU 住院治療時間和ICU 獲得性衰弱的發生率[14]。ICU 獲得性衰弱作為一種臨床并發癥具有很高的患病率,對患者的生命健康具有嚴重的威脅。ICU 獲得性衰弱不僅會直接影響患者機體的活動能力,而且對于患者的心理健康也具有損害性,容易引發心理應激,造成神經性紊亂;甚至加重炎癥反應,破壞機體的免疫系統,最終導致一系列并發癥。就目前研究成果來看,并沒有針對ICU 獲得性衰弱的特效治療方案[15]。臨床上通常使用護理手段來緩解患者肌力衰退,增強關節活動能力,但效果并不明顯[16]。有研究表明,早期的心肺康復訓練對ICU 獲得性衰竭的護理效果良好,可以加快患者呼吸功能的恢復,幫助患者早日脫離呼吸機[17]。然而,由于ICU 患者病情的特殊性,常規的單一護理模式難以滿足不同患者的治療需求,容易導致護理效果不盡人意。因此,護理方案需要向多專業、多角度上發展。
MDT 模式具有操作性強、適用范圍廣、護理效果好等優點,有利于早期的診斷和分析處理,能夠結合不同患者的具體情況,做出最具針對性的護理方案[18]。MDT 主導的早期心肺康復訓練是基于多學科協作下的,兼具專業性與多樣性于一體的聯合護理方案。MDT 小組的成員是來自各個科室的具有豐富臨床經驗的醫師和護士,能保證護理方案的專業性與可行性。MDT 還可以從多角度出發,結合患者的不同病情,給予對應的治療方案。比如:在機體功能上,可以對患者進行有效的康復訓練,幫助患者恢復自主呼吸能力,擺脫對呼吸機的依賴性;還可以增強機體的活動能力,有意識地去鍛煉四肢肌肉力量,緩解肌力衰竭的癥狀;再配合科學的營養支持,保證患者機體功能的恢復。在心理上,給予患者心理輔導,疏通患者的心理阻礙,增加患者與家屬的溝通次數,減少心理應激反應的發生;提高患者的求生欲,防治其他并發癥的出現。上述這些是單一的護理方案難以兼顧的[19]。
本研究使用MDT 主導心肺康復訓練對ICU 獲得性衰弱患者進行干預,通過對比兩組患者的機械通氣時間、ICU 住院時間和干預前后MRC、CPAx、Barthel 的評分來判斷對患者機體活動能力的影響。 結果顯示:觀察組患者的機械通氣時間和ICU 住院時間均短于對照組(P<0.05);干預后,觀察組患者的MRC、CPAx、Barthel 評分均高于對照組(P< 0.05)。其原因在于:MDT 主導的心肺康復訓練能夠從多個角度對患者進行干預。首先是心理干預,幫助患者疏導心情,增強患者的求生欲,增加家屬探視的次數,給予患者一個安靜的環境,減少應激反應的發生。其次是科學合理的心肺康復訓練,MDT 研究出的康復訓練方案,包括呼吸訓練和主、被動肢體康復訓練,不僅可以滿足患者的機體恢復需求,同時還不會給患者造成太大的身體負擔,保證在患者可承受范圍內。最后還有配套的營養支持,由專業的營養師根據患者的身體情況來制定最合適的營養方案,給予患者最科學的營養支持。在MDT 主導的早期心肺康復訓練中,患者的呼吸能力得到很好的鍛煉,有助于加快自主呼吸功能的恢復,使患者早日脫離呼吸機。配套的一系列主、被動肢體康復訓練,能夠幫助患者改善四肢功能,提高患者肌力水平,對患者的機體活動能力具有較好的恢復效果[20]。
綜上所述,MDT 主導心肺康復訓練能夠幫助ICU 獲得性衰弱患者有效地恢復機體活動能力,縮短住院治療的時間,改善患者肌力水平,提高生活質量,體現了《重癥監護病房成人患者護理人文關懷專家共識》[21]的臨床參考或執行標準。

