撳針穴位埋針對全麻氣管插管蘇醒期患者臨床觀察*
毛遠睿,張朝駒,李 層
(1.湖北中醫藥大學,湖北 武漢 430070;2.荊州市中醫醫院,湖北 荊州 434000)
多數手術全麻患者合并精神緊張,對手術安全及術后康復有所顧慮,造成術前焦慮綜合征[1]。臨床觀察發現,全麻氣管插管會對氣道造成強烈異物刺激,進而在蘇醒期拔管時,產生嗆咳、躁動等強烈應激反應,使患者血流動力學指標產生異常波動,增加風險同時也加重患者不適感。據相關文獻報道,全麻蘇醒期嗆咳嚴重者甚至會出現痙攣性或爆發性發作,極易誘發腦血管意外、顱內壓升高及心臟驟停等難以預估的損傷[2],所以如何減輕蘇醒期患者拔管時嗆咳和穩定血流動力學指標值得研究。中醫針刺穴位刺激可有效降低患者嗆咳、躁動等應激反應,確保全麻蘇醒期患者血流動力學指標的平穩,減輕患者不適感,提高患者的就醫體驗,已成為全麻氣管插管手術預防蘇醒期應激反應的一項重要治療手段[3-4]。臨床實踐得出,對全麻手術患者圍手術期予撳針穴位埋針干預存在積極的治療效果,具有實際性的臨床應用及醫學研究價值,現將研究內容報道如下。
1 資料與方法
1.1 一般資料 選取荊州市中醫醫院于2022年4月—2023年3月行全麻氣管插管手術患者180例為研究對象,隨機將患者分為觀察組(n=90)和對照組(n=90),觀察組90例中男性46例,女性44例;年齡24~76歲,平均(50.8±4.1)歲;體質指數(BMI)為26~78 kg/m2,平均(21.8±1.8)kg/m2;手術時間為65~120 min,平均為(82±11.1)min。對照組90例中男性47例,女性43例:年齡25~76歲,平均(51.0±4.6)歲;體質指數(BMI)為19~26kg/m2,平均(22.5±1.9)kg/m2;手術時間為60~120 min,平均(81±10.2)min。研究方案通過醫院倫理委員會同意,并操作前做好患者及家屬告知簽署知情同意書。
1.2 診斷標準
1.2.1 納入標準 (1)均行外科或骨科擇期手術的患者。(2)性別不限。(3)年齡24~76歲。(4)符合ASA(美國麻醉醫師協會)標準Ⅰ~Ⅱ級。(5)患者心、腦、肺、腎功能良好,生命體征平穩,無其他系統并發癥。
1.2.2 排除標準 (1)呼吸道感染或其他感染者。(2)有長期慢性疾病史,有其他系統并發癥。(3)局部皮膚潰爛,不可行穴位埋針治療。2組病人一般資料對比,差異無統計學意義(P>0.05),具有可比性。
1.3 治療方法 觀察組病人術前1 d進行撳針穴位埋針干預,操作如下:主要取穴為雙側定喘、肺俞、合谷、太沖、曲池、內關對癥穴位;針刺前用75%的酒精或1%~2%碘伏消毒施術部位,于病人所定穴位埋撳針(云龍牌蘇械注準20142200224),瞄準穴位將撳針垂直刺入皮膚,并按壓撳針針帽處使患者感覺酸、麻、脹,實現“得氣”感,埋針期間多次自行按壓穴位,刺激局部經絡氣血運行。對照組病人不進行干預,常規術前準備。術前對患者均進行常規手術宣教,入室后調整手術體位,建立外周靜脈通道并予面罩吸氧,連接心電監測儀密切觀察患者生命體征,麻醉誘導:為患者靜脈注射0.4μg/kg的舒芬太尼、1.5~3mg/kg的異丙酚、0.8mg/kg的羅庫溴銨。麻醉維持:恒速泵注瑞芬太尼。
1.4 觀察指標 依據郝玉娟等[5]建立的觀察方法記錄拔管期患者發生嗆咳和血流波動參數:(1)對比2組患者拔管期嗆咳發生率及嚴重程度,無嗆咳為0級(0次),輕度嗆咳為1級(持續嗆咳<2 s),中度嗆咳為2級(持續嗆咳<5 s),重度嗆咳為3級(持續嗆咳>5 s,且有肢體運動),總發生率為1級、2級與3級的發生率。(2)對比2組患者T1(手術結束前5分鐘)、T2(拔管時)、T3(拔管后1分鐘)、T4(拔管后5分鐘),患者血流動力學參數的波動,包括:平均動脈血壓(MAP)、心率(HR)。
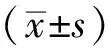
2 結果
2.1 2組患者蘇醒期拔管嗆咳發生率及嚴重程度分級 2組患者蘇醒期拔管嗆咳的發生率對比:觀察組嗆咳的發生率與嗆咳程度(33.30%)均顯著低于對照組(50.00%),差異有統計學意義(P<0.05)。見表1。
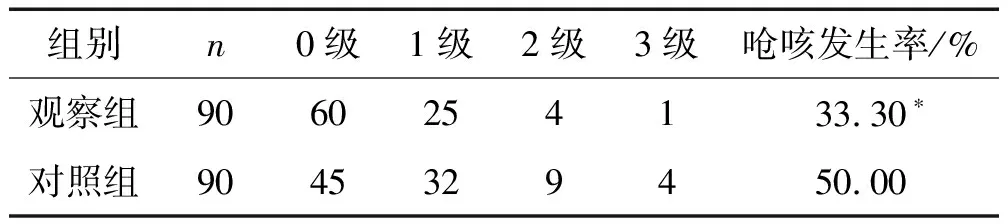
表1 2組患者蘇醒期拔管嗆咳的發生率及嚴重程度對比
2.2 2組間血流動力學指標各時間點循環數據比較 與對照組比較,T2、T3、T4時撳針穴位埋針組MAP、HR均下降,差異有統計學意義(P<0.05),見表2。
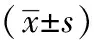
表2 2組患者蘇醒期拔管前后血流動力學指標對比
3 小結
撳針刺法屬于皮內針法之一,其針法體現“靜針留氣”的特點。《素問·陰陽應象大論篇》中指出“善治者,治于皮”。撳針療法通過針刺入皮下,持續產生微弱刺激,提高腧穴激動性與傳導性,激發人體正氣、經氣,使經絡氣血有序運行,起到對臟腑生理功能雙向性調節的作用[6]。氣管插管全麻手術患者在麻醉蘇醒期為減淺麻醉狀態,其精神意識、自主呼吸、吞咽反射等生理功能逐漸恢復正常。由于氣管導管對咽喉黏膜的刺激,導致呼吸道分泌物增加,促使NMDA(N-甲基-D天門冬氨酸)受體激活咳嗽感受器[7],啟動嗆咳反應,使患者在拔管操作時,常出現嗆咳、躁動、心率加快和血壓升高等并發癥[8]。本研究通過撳針刺法持續刺激局部皮膚感受器,釋放類似嗎啡作用肽類物質,隨血液流動至全身,引起內源性阿片效應,起到抗嗆咳、調節血流動力指標異常波動的效果[9-10],有效降低了全麻蘇醒期拔管的不良應激反應,減少患者術后不適感,對臟腑功能恢復有積極影響。
本研究給予全麻氣管插管病人撳針穴位以雙側定喘、肺俞、合谷、太沖、曲池、內關對癥穴位。據《針灸大成·玉龍歌》記載定喘是治療咳喘的經驗穴,可宣肺止咳;肺腧是肺臟經氣聚集之所,可宣暢氣機;合谷是氣血運行的樞紐,可調和氣血;太沖是人體降壓第一穴,可平肝潛陽以降壓;曲池是氣血匯合之處,可濁水氣、穩血壓。所選穴位具有調暢全身氣機升降,血液運行,達到止咳、降壓的目的[11]。本研究結果顯示:觀察組患者在全麻蘇醒期拔管嗆咳發生率及嚴重程度(33.30%)較對照組(50.00%)均明顯降低,觀察組患者較對照組無嗆咳例數明顯高于對照組,提示撳針對于全麻手術患者蘇醒期的嗆咳反應和嚴重程度有積極的抑制作用。觀察組與對照組患者在T1時的MAP、HR指標無明顯差異,在T2、T3、T4的MAP、HR指標存在明顯差異,觀察組患者在予以撳針穴位埋穴干預后蘇醒期拔管時T1、T2、T3、T4的MAP、HR指標相對平穩,對照組相對于觀察組蘇醒期拔管時T2、T3、T4的MAP、HR明顯上升,提示撳針療法對血流動力學指標有積極的調節作用。蔡雪嬌等[12]報道,撳針聯合穴位按摩對全麻術后PCA患者胃腸功能恢復有積極影響,術后惡心、嘔吐、厭食等不良反明顯改善。何濤等[13]報道,撳針干預能緩解全麻氣管插管圍手術期的應激反應,平穩血流動力學指標異常并改善自主神經功能。魏萍[14]報道,耳穴撳針能有效緩解腹腔鏡下取石保膽術的全麻患者蘇醒期躁動和疼痛等應激反應。該類型研究亦在說明,撳針穴位埋針對全麻患者蘇醒期嗆咳及血流動力學的影響均有很好的治療作用,也與我們的研究結果是相對應的,臨床上值得推廣應用。近幾十年來針法百家爭鳴,尤其穴位刺激在全麻手術蘇醒期的應用有著不可忽視的功效,但由于缺乏統一的穴位選擇及刺激方法,這時中醫的辨證思維油然而生,為了使祖國醫學更好地傳承,在蘇醒期得到更好的應用,開展一系列圍術期全麻患者對癥穴位刺激的影響研究迫在眉睫。
綜上所述,撳針療法通過針刺局部皮膚,引起神經末梢的傳導,調節臟腑功能,達到抗嗆咳,調節血流動力指標,減少蘇醒期應激反應的目的,且操作簡單、安全無痛苦,開辟了中醫預防蘇醒期嗆咳及血流動力學異常波動新的方向。

