急性胰腺炎患者凝血酶原時間和白細胞介素-6變化的臨床意義及其對預后的評估價值
陳開放,程江華,施濤
急性胰腺炎(AP)是臨床常見的急危重癥疾病,有較高的并發癥發生率和死亡率。血淀粉酶、脂肪酶、血鈣、血肌酐和尿素氮等多種生化指標用于AP風險評估[1],也有一些評分系統用于AP 嚴重程度評估,如急性生理學和慢性健康評估II(APACHE II)、序貫器官衰竭評估(SOFA)、急性胰腺炎嚴重程度床邊指數(BISAP)等[2],但重復性和敏感度差,無法及時反映病情變化。研究發現,AP 的發生發展與機體炎癥反應和血栓形成密切相關。白細胞介素-6(IL-6)、C 反應蛋白(CRP)早期異常升高與AP 的發生和預后直接相關[3]。血栓標志物包括凝血酶原時間(PT)、活化部分凝血活酶時間(APTT)、纖維蛋白原(FIB)、D-二聚體是AP 嚴重程度和不良預后的重要指標[4]。基于此,本研究探討PT 和IL-6 對AP 的診斷、嚴重程度及臨床預后的評估價值,報道如下。
1 對象與方法
1.1 研究對象 回顧性納入2022 年1 月至2023 年1 月金華市中心醫院收治的74 例AP 患者為研究組。納入標準:(1)年齡>18 歲;(2)符合AP 診斷標準[5],即持續性腹痛、血清淀粉酶或脂肪酶升高超過正常參考值至少3 倍,以及腹部影像學特征性表現;(3)發病時間<72 h;(4)臨床和隨訪資料完整。排除標準:(1)胰腺炎復發、慢性胰腺炎、胰腺腫瘤、術后胰腺病變;(2)重癥感染、自身免疫性疾病、原發血液系統疾病;(3)近期手術、放化療、創傷史;(4)嚴重心、肺、肝、腎功能障礙。另選同期本院收治的性別與年齡相匹配的40 例非胰腺炎急腹癥患者為對照組,包括急性膽囊炎25 例,胃腸炎7 例,闌尾炎8例。本研究經金華市中心醫院醫學倫理審查委員會批注[審批號:(2023)倫審第(45)號]。
1.2 方法 研究組根據疾病嚴重程度分為輕癥亞組(40 例)和重癥亞組(34 例),輕癥為無器官衰竭和胰腺壞死,否則為重癥[5];輕癥AP 患者給予禁食減壓、胃腸外營養、抑制胰酶分泌等治療,重癥AP 患者可考慮微創介入引流,監測生命體征,預防并發癥。治療1 個月后根據預后將研究組患者分為預后良好亞組(50 例)和預后不良亞組(24 例)。預后不良包括癥狀持續不緩解,血生化持續升高,出現嚴重并發癥,如器官障礙或者衰竭,胰腺壞死以及患者死亡。
比較研究組與對照組、輕癥亞組與重癥亞組、預后良好亞組與預后不良亞組患者的臨床資料[性別、年齡、體質量指數和APACHEII 評分]和血液生化指標[PT、APTT、FIB、D-二聚體和血小板計數(PLT)、IL-6、CRP和白細胞計數(WBC)、總膽固醇、低密度脂蛋白(LDL)、血糖、血鈣、血淀粉酶和脂肪酶]的差異。
1.3 統計方法 采用SPSS 20.0 統計軟件進行分析,計量資料以均數±標準差表示,采用t 檢驗;計數資料用[例(%)]表示,采用檢驗;相關性分析采用Spearman 相關分析;診斷效能分析受試者工作特征(ROC)曲線,并計算曲線下面積(AUC)。P <0.05表示差異有統計學意義。
2 結果
2.1 對照組與研究組臨床資料與生化指標比較 研究組APACHE II 評分、PT、IL-6、血淀粉酶和脂肪酶均高于對照組(均P <0.05),見表1。
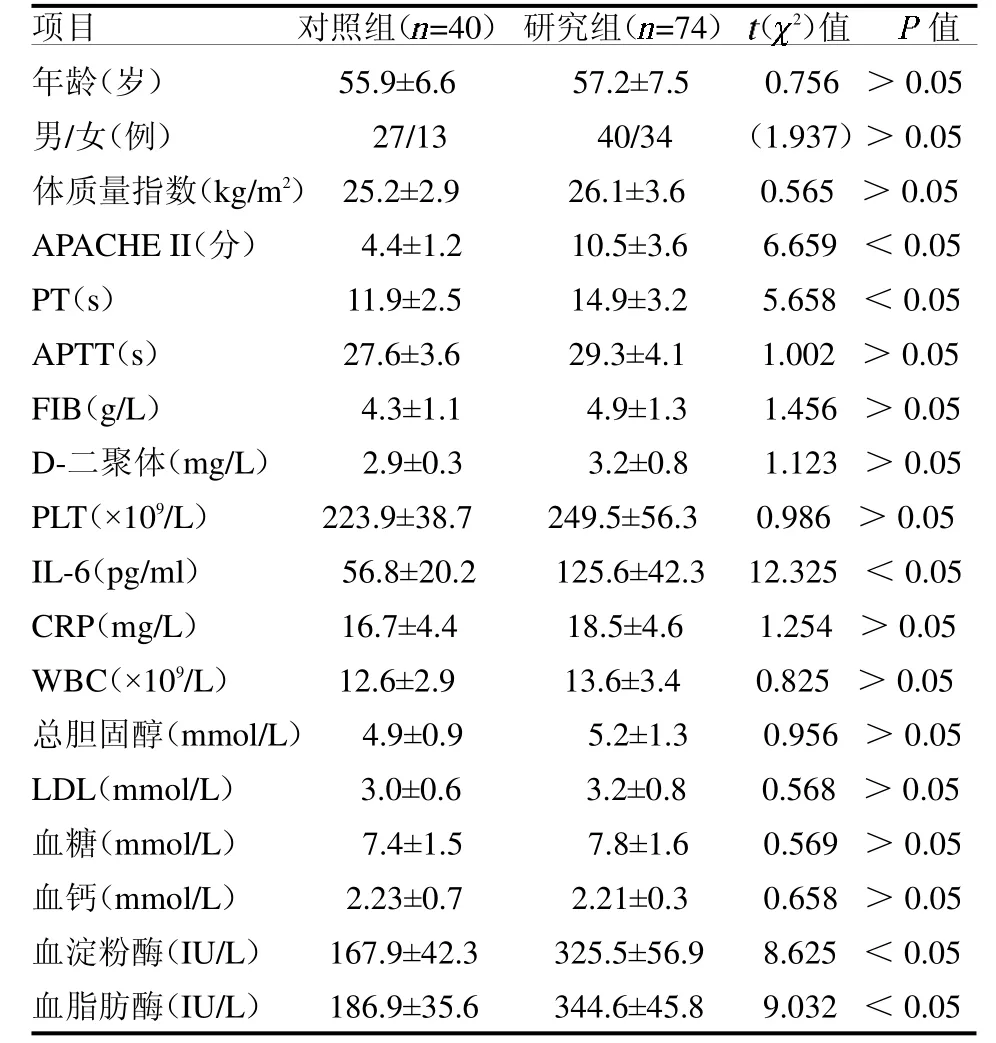
表1 對照組與研究組臨床資料與生化指標比較
2.2 輕癥亞組與重癥亞組AP患者臨床資料與生化指標比較 重癥亞組患者APACHE II 評分、PT、IL-6、血糖、血淀粉酶和脂肪酶高于輕癥亞組,血鈣低于輕癥亞組(均P <0.05),見表2。
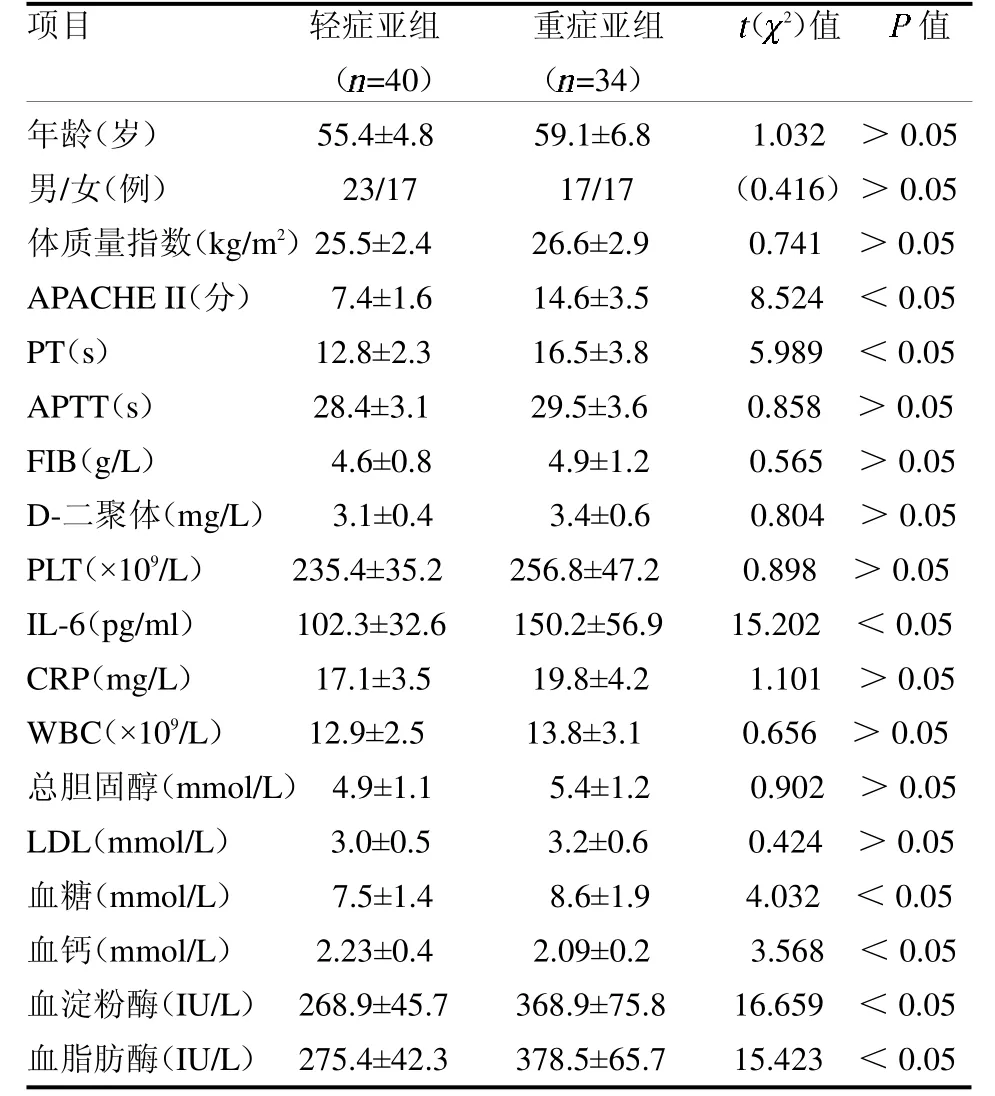
表2 輕癥亞組與重癥亞組AP 患者臨床資料與生化指標比較
2.3 預后良好亞組與預后不良亞組AP患者臨床資料與生化指標比較 預后不良亞組APACHE II 評分、PT、IL-6、血淀粉酶和脂肪酶均高于預后良好亞組(均P <0.05),見表3。
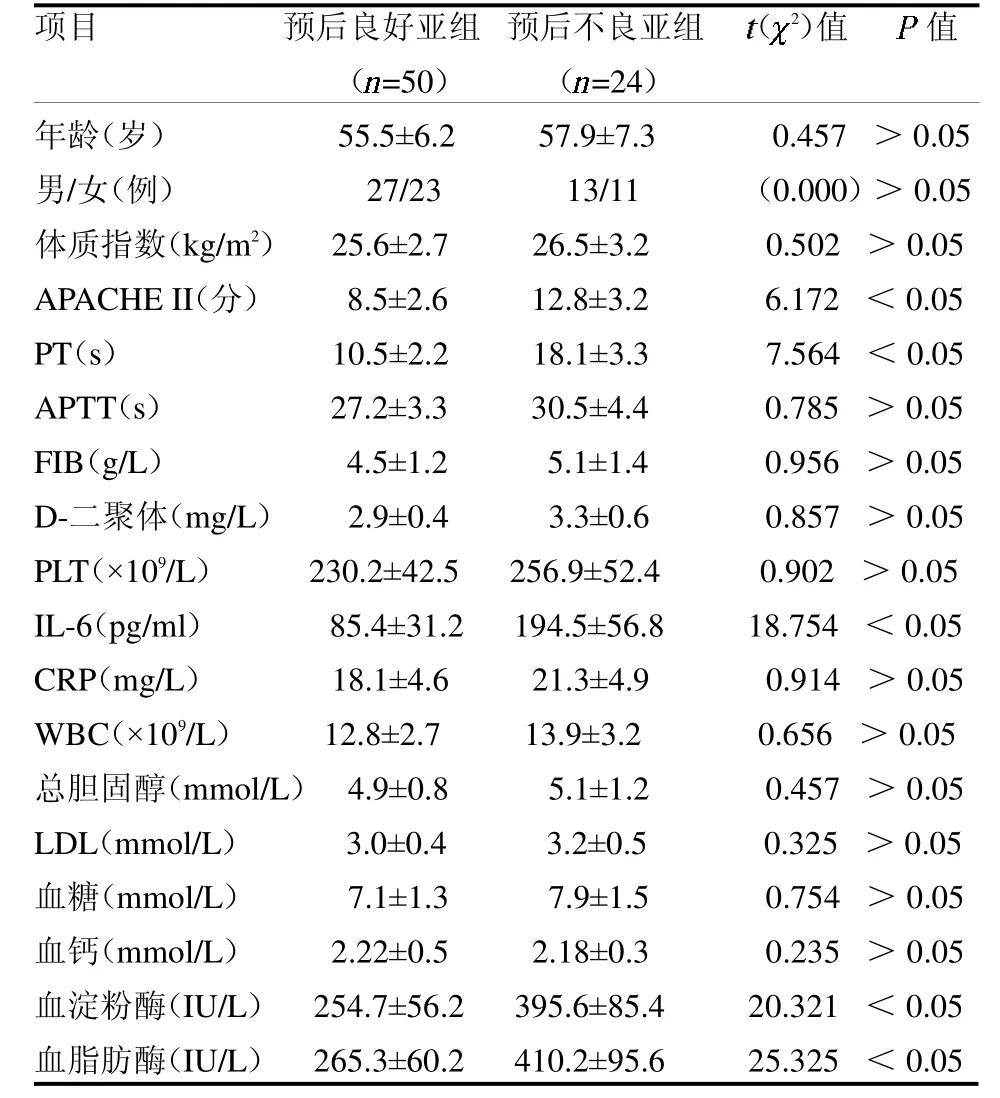
表3 預后良好亞組與預后不良亞組AP 患者臨床資料與生化指標比較
2.4 相關分析 PT 與APACHE II 評分、血淀粉酶和脂肪酶呈正相關(r=0.658、0.679 和0.612,均P <0.05),IL-6 與APACHE II 評分、血淀粉酶和脂肪酶呈正相關(r=0.712、0.776 和0.758,均P <0.05)。
2.5 PT和IL-6 的診斷性能 PT 和IL-6 診斷AP 的AUC分別為0.823和0.869,聯合診斷AUC為0.897;鑒別輕癥與重癥AP 的AUC 分別為0.857 和0.898,聯合診斷AUC為0.905;預測不良預后的AUC分別為0.841 和0.863,聯合診斷AUC 為0.899,見表4。
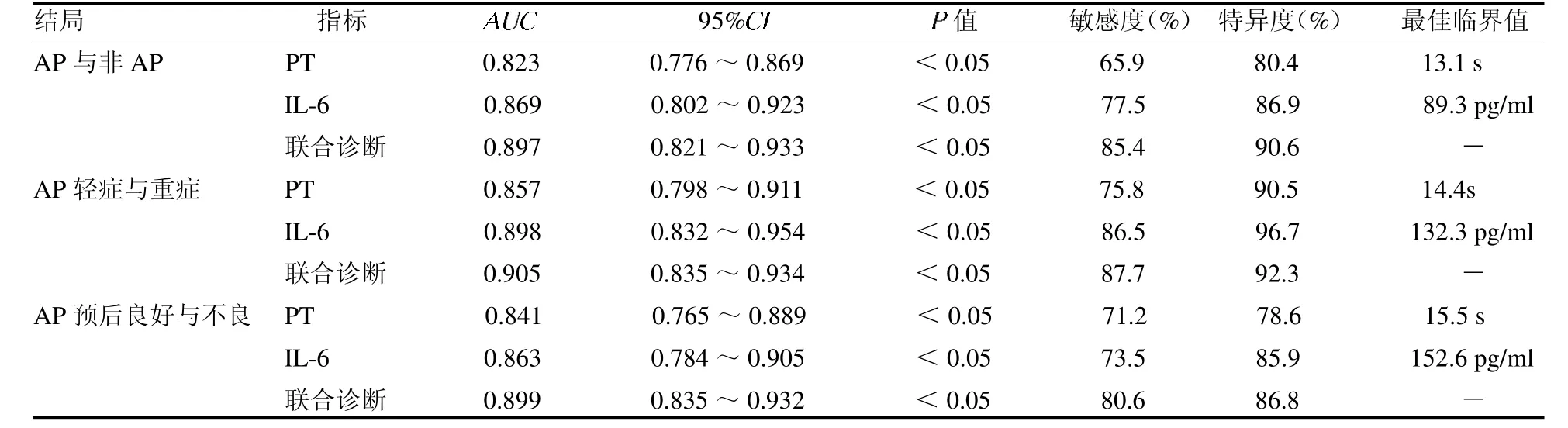
表4 PT 和IL-6 的診斷性能
3 討論
AP的臨床癥狀和預后具有高度異質性,大多數輕癥患者預后良好,15%~20%發展為重癥,死亡風險極高[6]。常規評分系統如APACHE II、SOFA、BISAP的敏感性和特異性范圍55%~90%,但這些系統太復雜,無法即時計算[7]。
本研究顯示,PT 和IL-6 水平與AP 發生、嚴重程度以及不良預后相關。炎癥和血栓形成密切相關,炎癥不僅導致血栓形成活性的開始和擴散,而且通過協同WBC 和PLT 活性導致炎癥進一步增加[8]。越來越多的證據表明,AP的發生和發展與血栓形成和炎癥擴散之間密切相互作用[9]。血栓形成和炎癥級聯瀑布樣反應被認為是重癥AP的定時炸彈,可導致多器官功能障礙和彌漫性血管內凝血[10]。氧化應激和炎癥介質在AP的病理生理學中起著重要作用。AP 中炎癥細胞的活化導致炎癥介質如IL-6、IL-1和腫瘤壞死因子(TNF)- 大量釋放導致疾病加重[11]。這些信號被持續放大,促進局部和胰腺外多器官損傷。AP 的嚴重程度取決于炎癥反應是否得到解決或放大導致多器官衰竭。與AP 相關的炎癥反應伴隨著IL-6 水平的升高,IL-6 主要由活化的單核吞噬細胞釋放,是肝臟急性期蛋白合成的關鍵介質。IL-6與AP 進展中的炎癥反應也有直接聯系。當急性炎癥發生時,IL-6 水平迅速增加,導致炎癥細胞因子級聯反應的啟動[12]。因此,IL-6 是炎癥反應程度的重要指標。高IL-6 水平表明AP 早期可能發生多器官衰竭[13]。
本研究顯示,PT和IL-6 診斷AP、鑒別輕重以及評估預后具有較好的準確性,而聯合診斷的效能更高。凝血異常導致AP 并發癥是高死亡率的的重要原因之一[14]。血栓形成系統在AP 的病理生理學中起著重要作用。微循環功能障礙是胰腺炎發病機制中的重要環節,與AP 嚴重程度成正相關[15]。胰腺炎影響全身和胰腺的血管系統,彌散性血管內凝血經常發生在嚴重膿毒癥、AP、創傷、實體瘤和血液惡性腫瘤中[16]。AP 死亡患者中約6%和7%觀察到具有臨床意義的出血和血栓性疾病[17]。微血管循環障礙也可影響到胃腸道、肝、肺和腎,是多器官功能障礙的重要機制。凝血級聯紊亂部分是由全身炎癥反應引起,重癥AP 中全身炎癥導致內皮功能障礙和凝血激活。PT 是微循環功能障礙的敏感性指標,持續增加往往表明預后不佳。
綜上所述,PT 和IL-6 有望成為AP 診斷、嚴重程度以及臨床預后的重要生化標志物,有較好的實踐價值。
利益沖突 所有作者聲明無利益沖突
作者貢獻聲明 陳開放:實施研究、采集數據、分析/解釋數據、統計學分析,論文撰寫;施濤:數據整理、統計學分析;程江華:研究指導、論文修改、經費支持

