痛風八味飲治療急性痛風性關節炎瘀熱阻滯證臨床觀察*
劉峻承 梁凱樂 吳慧楠 彭冬友 葉成斌
痛風是嘌呤代謝紊亂和(或)尿酸排泄障礙所致的一組異質性疾病,其臨床特征為血清尿酸升高、反復發作性急性關節炎、痛風石及關節畸形、尿酸性腎結石、腎小球、腎小管、腎間質及血管性腎臟病變等[1]。急性關節炎是痛風反復發作常見的臨床癥狀,筆者經長期臨床觀察及對比研究后發現,痛風八味飲治療急性痛風性關節炎療效確切,報道如下。
1 資料與方法
1.1 一般資料病例均來源于2022年7月—2023年3月云南中醫藥大學附屬昭通市中醫醫院腎病風濕科收治的瘀熱阻滯證急性痛風性關節炎患者80例,隨機分為治療組與對照組。其中治療組男36例,女4例;年齡18~64歲,平均(45.8±8.97)歲;病程最長20個月,最短0.5 d,平均(10.3±5.26)個月。對照組中男35例,女5例;年齡20~62歲,平均(45.5±9.39)歲;病程最長17個月,最短0.5 d,平均(11.8±4.38)個月。2組患者一般資料差異無統計學意義(P>0.05)。
1.2 診斷標準西醫診斷:急性關節炎發作1次以上;炎癥在1 d內達到高峰;單個關節炎;關節發紅;第1跖趾關節疼痛或腫脹;單側累及第1跖趾關節;單側累及跗骨關節;疑似痛風石、高尿酸血癥,關節內非對稱性腫脹(X線);不伴骨質侵蝕的骨皮質下囊腫(X線);關節炎癥發作時關節液微生物培養陰性[2]。具備其中6項即可。中醫診斷:瘀熱阻滯證:關節紅腫刺痛,局部腫脹變形,屈伸不利,肌膚色紫暗,按之稍硬,病灶周圍或有塊瘰硬結,肌膚干燥,皮色暗黧。舌質紫暗或有瘀斑,苔薄黃,脈細澀或沉弦[3]。
1.3 納入標準符合以上診斷標準;年齡18~65歲;入組前1周內未到相關科室診治,并簽署知情同意書。
1.4 排除標準處于妊娠期或哺乳期;患有嚴重消化系統、心腦血管系統及血液系統等原發性疾病;患有精神類疾病;出現嚴重關節畸形;腎損傷及肢體多處出現痛風石;對本研究藥物過敏;非急性痛風性關節炎所致的關節疼痛;不能配合完成治療。
1.5 治療方法
1.5.1 對照組予以秋水仙堿片聯合醋氯芬酸腸溶片,秋水仙堿片(國藥準字 H53020166,云南植物藥業有限公司,規格:0.5 mg×20片)每次0.5 mg,口服,2次/d;醋氯芬酸腸溶片(批號:國藥準字:H20050272,生產廠商:江蘇吉貝爾藥業股份有限公司)每次100 mg,口服,2次/d。
1.5.2 治療組在對照組的基礎上加用痛風八味飲。痛風八味飲組成:三七5 g,燈盞細辛5 g,百合5 g,紅藤5 g,土茯苓5 g,茯苓5 g,淫羊藿5 g,桂枝5 g。以開水500 ml浸泡30 min后,頻服代茶飲,每日3劑。2組患者治療期間均忌食高嘌呤食物及飲酒,治療周期均為1周。
1.6 觀察指標
1.6.1 癥狀體征積分①關節腫脹度:無關節腫脹0分;皮膚發紅,質地不明,骨突明顯2分;皮膚發紅、紋理消失、腫脹和骨突水平,骨標志不明4分;深紅色皮膚,紋理完全消失,腫脹高于骨突6分。②關節活動限度:關節正常活動0分;關節活動受限,仍可正常活動2分;不能進行一般活動但未臥床4分;關節活動嚴重受限,關節疼痛嚴重,需臥床6分。③關節疼痛:無壓痛0分;輕度疼痛2分;中度疼痛,患者能忍受,皺眉不適4分;重度疼痛,疼痛不能觸及6分。④有發熱、口渴、心煩不安、小便黃2分,無上述癥狀則記0分。⑤舌質淡紅、舌苔薄白、脈象平0分,舌質紅或暗、舌苔黃或膩、脈象滑或滑數各2分[2]。
1.6.2 實驗室檢查指標觀察2組患者血清尿酸(BUA)、C反應蛋白(CRP)以及白介素-1β(IL-1β)、白介素-6(IL-6)、腫瘤壞死因子(TNF-α)等炎癥細胞因子水平。
1.7 療效判定標準①臨床控制:疼痛、腫脹癥狀消失,關節活動正常,積分減少≥95%;②顯效:疼痛、腫脹癥狀消失,關節活動不受限,95%>積分減少≥70%;③有效:疼痛、腫脹癥狀基本消除,關節活動輕度受限,70%>積分減少≥30%;④無效:疼痛、腫脹癥狀與關節活動無明顯改善,積分減少<30%[2]。

2 結果
2.1 癥狀體征積分2組治療后癥狀體征積分較治療前顯著降低(P<0.01),且治療組評分低于對照組(P<0.05)。見表1。
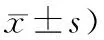
表1 2組患者癥狀體征積分比較 (分,
2.2 BUA CRP水平2組治療后BUA、CRP水平較治療前顯著降低(P<0.01),且治療組水平低于對照組(P<0.01)。見表2。
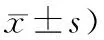
表2 2組患者BUA CRP水平比較 (例,
2.3 IL-6 IL-1β TNF-α水平2組治療后比較 IL-6、IL-1β、TNF-α水平較治療前顯著降低(P<0.01),且治療組細胞因子水平低于對照組(P<0.05)。見表3。
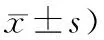
表3 2組患者IL-6 IL-1β TNF-α水平比較 (例,
2.4 臨床療效經卡方檢驗,2組總有效率差異有統計學意義(P<0.05)。見表4。

表4 2組患者療效比較 (例,%)
3 討論
急性痛風性關節炎屬于中醫學 “痹證”范疇。多因飲食失宜,濕濁內蘊,日久化熱,阻滯經絡,以致氣滯血瘀,不通則痛。或由于久病失治,傷及脾胃,則使脾腎陽虛、寒濕痰瘀阻絡、氣血凝滯不通而致病[4]。《格致余論》曰:“彼痛風者,大率因血受熱已自沸騰,其后或涉冷水,或立濕地,或扇取涼,或臥當風。寒涼外摶,熱血得寒,污濁凝澀,所以作痛。夜則痛甚,行于陰也”“治法以辛熱之劑,流散寒濕,開發腠理,其血得行,與氣相和,其病自安”。《類證治裁·痹證》曰:“久痹不愈,必有濕痰敗血瘀滯經絡”。《脾胃論》曰:“脾病則下流乘腎,土克水,則骨乏力,是為骨蝕,令人骨髓空虛,足不能履地”。國醫大師朱良春先生認為:“體內濁毒,滯留血中,不得泄利,是痛風發病之主要原因”[5]。云南吳氏扶陽流派善用“溫通”之法治療痹證,認為“溫”可以扶陽,溫里祛寒,溫則氣血流通[6];“通”可以通降理氣,舒筋活絡,利濕化痰,能使病邪外出,氣血調暢。《靈樞·百病始生》有:“卒然外中于寒,若內傷于憂怒,則氣上逆,氣上逆則六輸不通,溫氣不行,凝血蘊里而不散,津液澀滲,著而不去,而積皆成矣”。《素問·標本病傳論》云:“知標本者,萬舉萬當,不知標本,是謂妄行”。積為瘀血,由氣體運行失常所致,其病機本質為陽氣失于流通,氣滯血瘀,因“陽為動力,陰為物質”,所以疏其血氣是氣滯血瘀證治療的重要法門。脾胃為“后天之本,氣血生化之源”,且“諸病亦多生脾胃”,脾主運化,其運化功能有賴于陽氣的溫煦推動,脾陽不振,則清陽為濕所困,變生腫滿等癥,脾陽健旺,則諸病自除。
痛風八味飲以活血止痛、清熱除濕為主,輔以健脾益腎,方中三七、燈盞細辛性溫,為君藥,共奏活血散瘀止痛之效;百合、大血藤、土茯苓為臣藥,清熱解毒,祛風除濕,通利關節;佐以茯苓、淫羊藿健脾滲濕,益腎助陽,增強祛風除濕之效;使以桂枝,溫通經脈、助陽化氣,增強三七、燈盞細辛活血止痛之力。
藥理研究表明,三七的主要成分對于治療關節炎有顯著作用,三七治療血瘀型和風濕熱證或兼血瘀型的關節炎效果明顯,且可改善臨床癥狀[7];燈盞花素具有改善微循環、擴張血管、鎮靜鎮痛、抗炎作用,還可抑制病變組織炎癥介質及致痛物質的釋放而使炎癥消退[8];大血藤含有生物堿、苷類,具有排泄尿酸及抗炎作用[9];百合能拮抗炎性細胞因子、抗氧自由基損傷和保護機體組織細胞[10];土茯苓有抗炎、鎮痛、利尿及解毒作用[11];淫羊藿苷具有較好的抗炎作用,能顯著改善GA病損關節的腫脹度、降低步態評分、改善滑膜組織傷[12];茯苓提取物抑制急、慢性炎癥效果顯著,能促進尿酸排泄,有效降低血尿酸水平,能夠通過調節尿酸轉運蛋白來促進尿酸的排出[13];桂枝含有β-谷甾醇能夠抑制促炎細胞因子釋放和核因子-κB的核易位發揮其抗炎活性[14]。
高尿酸血癥是急性痛風性關節炎發病的關鍵誘因,當尿酸鹽晶體析出沉積后,激活中性粒細胞并釋放了IL-1β、IL-6、TNF-α等炎癥因子,從而誘發一系列急性炎癥[15]。IL-1β是由活化巨噬細胞產生的IL-1激動劑,對急性痛風性關節炎病情發展啟關鍵性作用,IL-6是促炎細胞因子通過刺激中性粒細胞遷移從而重滑膜炎癥導致關節破壞,TNF-α誘導IL-1活化、增強IL-6介導的炎癥反應、激活核因子κB炎癥信號通路、參與慢性GA骨骼破壞與侵蝕,在炎性趨化因子和激活因子中起重要作用,共同促進急性痛風性關節炎的發生發展[16,17]。
本研究顯示,治療組癥狀體征積分、BUA、CRP、IL-1β、IL-6、TNF-α水平均優于對照組,治療組總有效率大于對照組,提示痛風八味飲能改善急性痛風性關節炎患者的癥狀及體征,降低BUA并減輕炎癥反應。另外,痛風八味飲易攜帶且避免了煎煮繁瑣的問題,方便患者隨時服用,有效減輕痛風性關節炎的急性發作。本次以臨床研究為主,以后還需要從分子生物學層面進一步探討痛風八味飲治療急性痛風性關節炎的作用機制。

