胃炎性纖維性息肉發生消化道出血的臨床特征及危險因素分析
王光榮,曹彬,馬莉,鞠輝,謝叢,張航,劉婉婷,孟毓珊,何寶國
(青島大學附屬醫院 1.消化內科;2.營養科,山東 青島 266000)
胃炎性纖維性息肉(gastric inflammatory fibroid polyp,GIFP)是一種消化道罕見的良性間葉源性腫瘤[1-2]。其可發生在全消化道,最常見的部位是胃竇[3],約占胃息肉的0.10%[4]。GIFP 臨床可表現為:腹痛、腹脹、嘔血和反復黑便等非特異性癥狀[5],少部分病灶體積較大,反復進入幽門造成球閥綜合征[6]。以消化道出血為臨床表現的GIFP,臨床較少見。因GIFP 內鏡下缺乏特異性表現,術前確診率極低[7]。一部分患者出現消化道大出血和出血性休克,被誤診為“胃惡性腫瘤”等惡性疾病,給患者帶來極大的心理壓力。另一部分患者,以長期黑便和慢性貧血為特征,反復發生消化道出血,多次胃鏡檢查和病理活檢均提示良性疾病,未能得到及時的內鏡手術或外科手術治療,導致患者反復出現消化道出血,危及生命。因此,本文回顧性分析66例GIFP患者的臨床資料,總結GIFP 發生出血的臨床特征及影響因素,以期提高臨床對該病的認識,為易發生出血的GIFP患者,提供及時的診斷和內鏡治療,避免不必要的外科手術。
1 資料與方法
1.1 一般資料
回顧性分析2013年1月1日—2022年9月30日青島大學附屬醫院66例(68處病變)經內鏡下切除或外科手術切除,病理確診為GIFP的患者的臨床資料。根據有無消化道出血,將患者分為:出血組和未出血組。其中,出血組16例均為單發;未出血組50例,有1例多發(52處病變)。GIFP多發生于女性,兩組患者性別比較,差異無統計學意義(P>0.05);出血組發病年齡(54.00±15.45)歲,明顯小于未出血組的(61.44±10.54)歲,差異有統計學意義(P<0.05)。見表1。
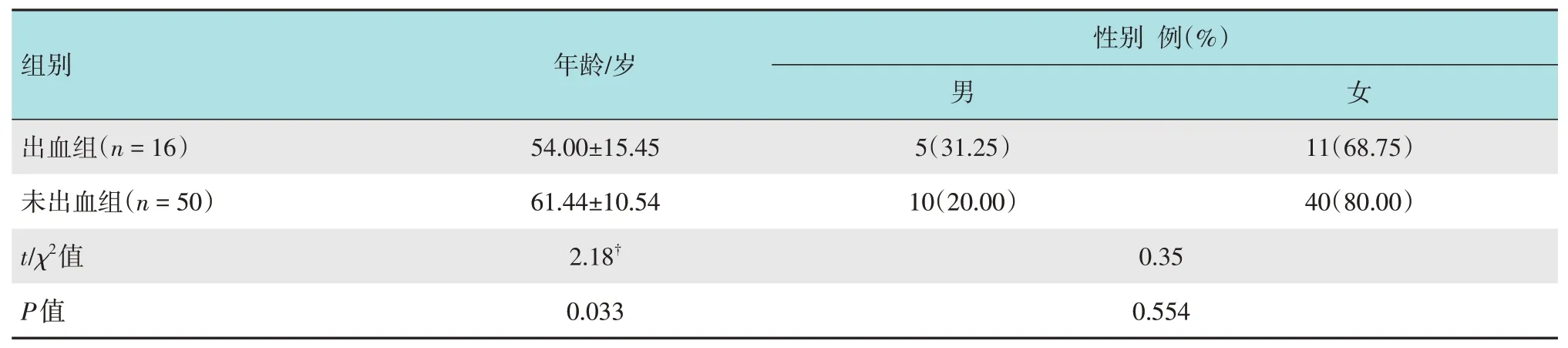
表1 兩組患者一般資料比較Table 1 Comparison of general data between the two groups
納入標準:病理檢查確診為GIFP;臨床資料完整。排除標準:發生消化道出血不是由GIFP引起;臨床資料不完整者。患者知情并簽署知情同意書。
1.2 內鏡下形態分型
內鏡下病變形態分為:息肉樣隆起、黏膜下隆起和新生物樣隆起[8](圖1)。山田分型:Ⅰ型為隆起的起始部平滑,沒有形成明顯的界限;Ⅱ型為病灶的起始部與周邊黏膜分界明顯,病灶呈半球狀隆起;Ⅲ型為隆起病灶的起始部與周邊成銳角,病灶基本為球形;Ⅳ型為隆起病灶基底部小于頂端,有明顯的蒂部。
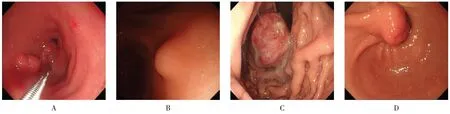
圖1 GIFP內鏡所示Fig.1 Endoscopic imaging of GIFP
1.3 方法
記錄患者的性別、年齡、臨床表現、病變部位、大小、幽門螺桿菌感染、內鏡下特征、手術方式和病理結果等臨床資料。比較兩組患者的臨床特征,分析臨床特征與消化道出血兩者之間的關系,探討GIFP發生消化道出血的危險因素。
1.4 統計學方法
選用SPSS 26.0 軟件進行統計學分析,計量資料用均數±標準差()表示,組間比較采用獨立樣本t檢驗;計數資料用例(%)表示,組間比較采用χ2檢驗、連續校正χ2檢驗或Fisher確切概率法。采用二元Logistic 回歸模型,以未出血組為對照組,分析GIFP發生消化道出血的危險因素。P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者臨床特征
66 例GIFP 患者臨床表現為:腹痛21 例(31.82%),腹脹14 例(21.21%),無癥狀12 例(18.18%),消化道出血16例(24.24%),上腹部不適6 例(9.09%),反酸和燒心3 例(4.55%),惡心和嘔吐1 例(1.52%)。其中,出血組以反復黑便10 例(62.50%)和長期貧血6例(37.50%)作為首發癥狀,血紅蛋白為(75.38±7.00)g/L,中度貧血15 例(93.75%);未出血組常表現為:腹痛21 例(42.00%),腹脹14 例(28.00%),無癥狀12 例(24.00%),上腹部不適6 例(12.00%),少部分表現為:反酸和燒心3 例(6.00%),惡心和嘔吐1 例(2.00%)。
2.2 兩組患者病灶情況比較
出血組病灶大小為(32.28±12.22)mm,明顯大于未出血組的(13.99±7.48)mm,兩組患者比較,差異有統計學意義(P<0.05)。68 處病灶,胃竇58 處(85.29%),賁門5 處(7.35%),胃體3 處(4.41%),胃底1 處(1.47%),胃角1 處(1.47%),兩組患者病灶部位比較,差異無統計學意義(P>0.05)。幽門螺桿菌感染情況:66例患者術前均行幽門螺桿菌檢查,出血組幽門螺桿菌陽性率為37.50%,未出血組幽門螺桿菌陽性率為57.69%,兩組患者比較,差異無統計學意義(P>0.05)。見表2。
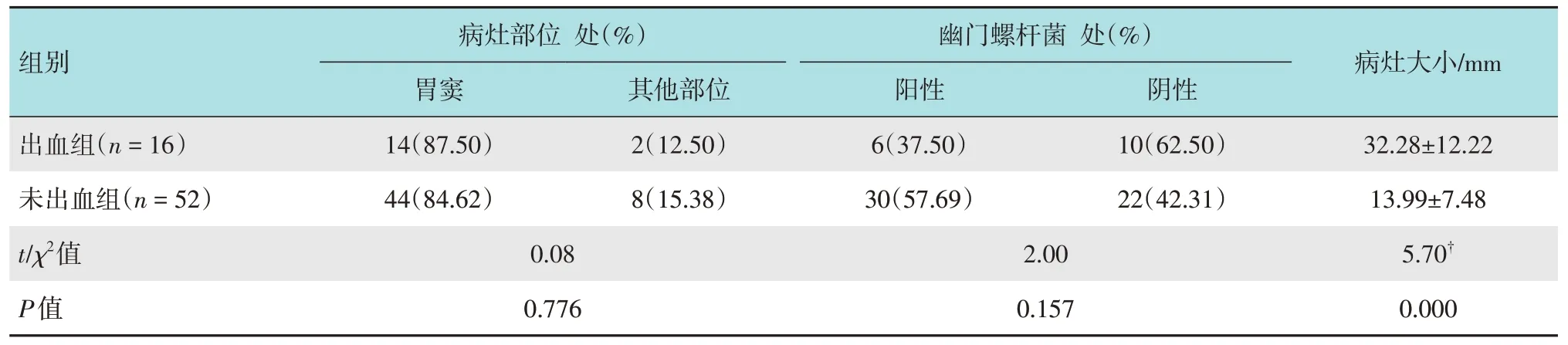
表2 兩組患者病灶情況比較Table 2 Comparison of lesions between the two groups
2.3 兩組患者內鏡下病灶特征
兩組患者內鏡下病灶特征比較見表3。
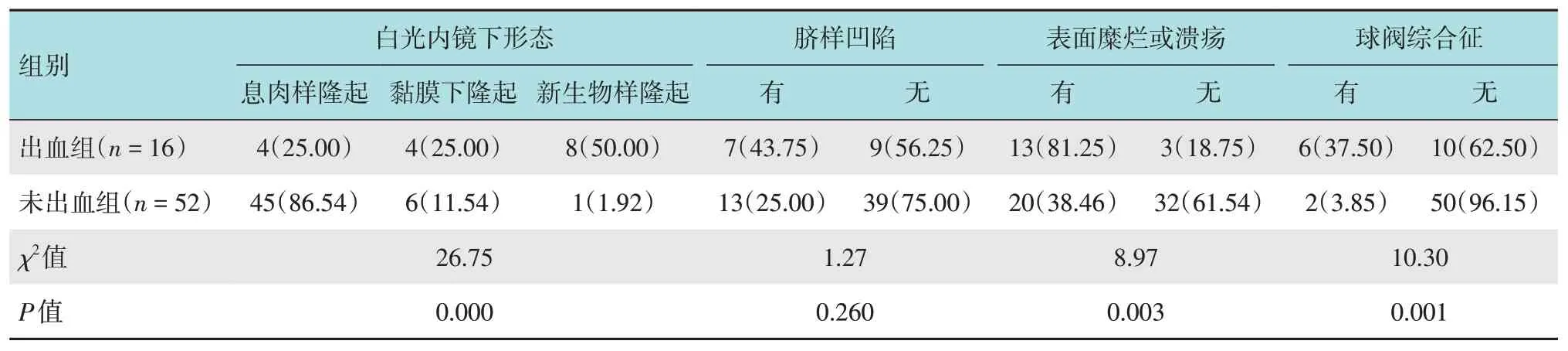
表3 兩組患者內鏡下病灶特征比較 處(%)Table 3 Comparison of endoscopic lesion characteristics between the two groups n(%)
2.3.1 白光內鏡下病灶形態 68 處病灶在白光內鏡下表現為:息肉樣病變49處(72.06%),黏膜下隆起10 處(14.70%),新生物樣隆起9 處(13.24%)。其中,息肉樣病變根據山田分型進行細分發現,山田Ⅰ型26 處(最多見,53.06%),山田Ⅱ型13 處(26.53%),山田Ⅳ型10處(20.41%)。出血組形態以新生物樣隆起為主,未出血組以息肉樣隆起為主,以山田Ⅰ型最多見。兩組患者白光內鏡下形態比較,差異有統計學意義(P=0.000)。
2.3.2 表面特征 出血組病灶表面有潰瘍或糜爛發生率高于未出血組,差異有統計學意義(P=0.003);兩組患者病灶表面有臍樣凹陷發生率比較,差異無統計學意義(P>0.05)。
2.3.3 球閥綜合征 出血組球閥綜合征發生率高于未出血組,差異有統計學意義(P=0.001)。
2.4 超聲內鏡術前診斷率
本研究66例患者68處病灶,47例(49處)術前行超聲內鏡檢查,23 處起源于黏膜肌層(46.94%),26處起源于黏膜下層(53.06%),均未累及固有肌層和漿膜層,兩組患者超聲內鏡下特征比較,差異無統計學意義(P>0.05)。見表4。超聲內鏡所示:以低回聲為主(81.63%),少數以等回聲、高回聲或混雜回聲為主(圖2)。出血組(n=13)有7 處病變(53.85%)超聲內鏡檢查提示有血流信號影,未出血組(n=36)有7 處病變(19.44%)超聲內鏡檢查提示有血流信號影,其他均無血流信號影,出血組超聲內鏡有血流信號影的占比明顯高于未出血組,差異有統計學意義(P<0.05)。47 例(49 處)術前行超聲內鏡檢查的患者中,術前診斷為GIFP 19 處(38.78%),神經內分泌腫瘤7 處(14.29%),異位胰腺8 處(16.33%),胃息肉6 處(12.24%),胃惡性腫瘤6 處(12.24%),胃間質瘤2 處(4.08%),平滑肌瘤1 處(2.04%);19 例(19 處)術前未行超聲內鏡檢查的患者,均在術后病理診斷為GIFP,術前診斷為:胃息肉15 例(78.95%),胃惡性腫瘤2 例(10.53%),胃間質瘤2例(10.53%)。本研究GIFP術前診斷正確19 處,總體正確診斷率為27.94%。術前行超聲內鏡檢查的患者中,GIFP 術前診斷正確19 處(38.78%),術前未行超聲內鏡的患者,術前均未診斷為GIFP。術前行超聲內鏡檢查的患者,正確診斷率明顯高于未行超聲內鏡的患者(χ2=20.82,P=0.000)。

表4 兩組患者超聲內鏡下特征比較 處(%)Table 4 Comparison of echoendoscope features between the two groups n(%)
2.5 治療方式
66 例GIFP 患者,行內鏡下切除術60 例(90.91%),外科手術6例(9.09%)。出血組行外科手術6 例(37.50%),行內鏡黏膜下剝離術(endoscopic submucosal dissection,ESD)10 例(62.50%)。未出血組均為內鏡下治療。其中,ESD 37 處(71.15%),內鏡下黏膜切除術(endoscopic mucosal resection,EMR)10 處(19.23%),內鏡下息肉切除術5 處(9.62%)。出血組外科手術率明顯高于未出血組(χ2=16.98,P=0.000)。兩組患者病理檢查均符合GIFP 特征:纖維母細胞樣梭形細胞增生,圍繞血管呈漩渦狀洋蔥皮樣結構,周圍淋巴細胞、漿細胞和嗜酸性粒細胞較多浸潤。見圖3。其中,42例患者行免疫組化,結果顯示:CD34(+)100.00%,波形蛋白(+)100.00%,CD117(-)90.00%,DOG-1(-)100.0%,S-100(-)100.00%,SMA(-)81.00%,Ki67陽性指數1.00%~5.00%。
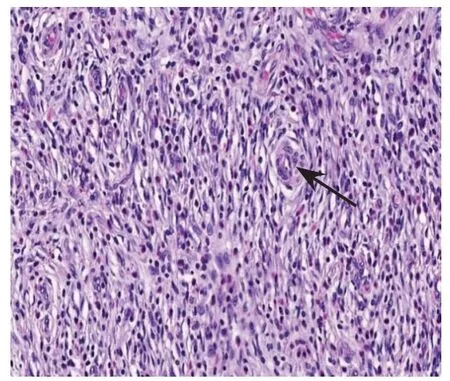
圖3 GIFP病理圖Fig.3 Pathological imaging of GIFP
2.6 GIFP發生消化道出血的單因素和多因素Logistic回歸分析
2.6.1 單因素分析 白光內鏡下,病灶形態、表面伴有潰瘍或糜爛和有球閥綜合征,是GIFP 發生消化道出血的影響因素(>1,P<0.05)。見表5。
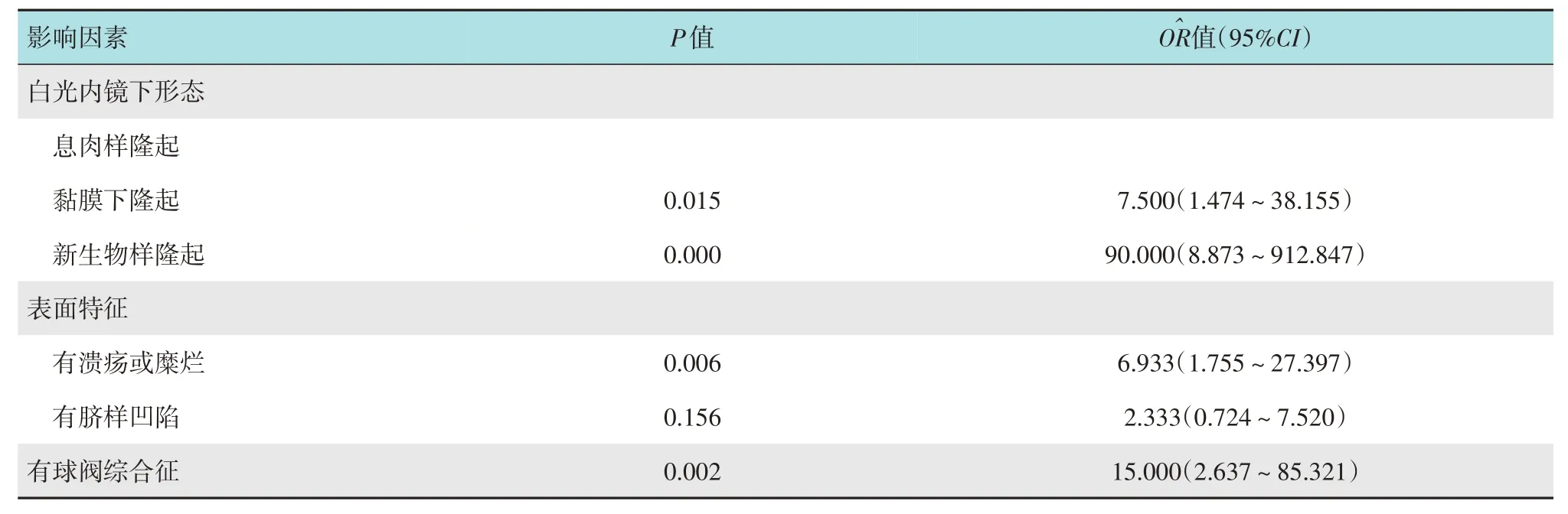
表5 GIFP發生消化道出血的單因素分析Table 5 Univariate analysis of risk factors for gastrointestinal hemorrhage in GIFP
2.6.2 多因素Logistic 回歸分析 將表5 中差異有統計學意義的因素,納入多因素Logistic回歸模型,結果發現:內鏡下呈黏膜下隆起和新生物樣隆起,表面伴有潰瘍或糜爛,有球閥綜合征,是GIFP 發生消化道出血的獨立危險因素(>1,P<0.05)。見表6。
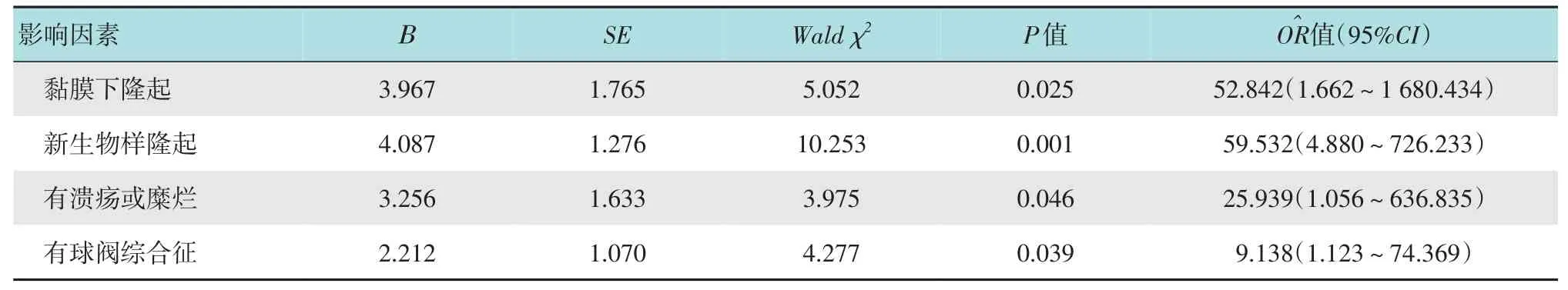
表6 GIFP發生消化道出血的多因素Logistic回歸分析Table 6 Multivariate Logistic regression analysis of risk factors for gastrointestinal hemorrhage in GIFP
3 討論
3.1 GIFP的發病機制
第4 版WHO 消化道腫瘤病理學和遺傳學分類,將GIFP 歸為消化道良性間葉源性腫瘤[9]。GIFP 的病因和發病機制尚不明確,一般認為是:機體組織對胃腸道感染、損傷或異物的過度反應性病變[10-11],導致CD34+細胞迅速增殖而引起的血管炎癥[12]。此外,GIFP 表達血小板衍生生長因子受體α(plateletderived growth factor receptor α,PDGFR-α),且存在基因突變,可使炎性細胞迅速增殖,從而表現出胃黏膜隆起性病變[13-14]。由此可見,GIFP 與PDGFR-α 基因激活突變有關[15]。
3.2 GIFP的臨床特點
本研究結果顯示,GIFP多發生于40~60歲女性,發生消化道出血的年齡明顯小于未出血組,考慮原因可能是:消化道出血導致患者較早有嚴重的癥狀,常被提前發現。出血組病灶明顯大于未出血組。出血組常以反復黑便作為首發癥狀,部分患者因長期貧血而就診,少數患者表現為嘔血,多為中度貧血;未出血組常表現為非特異性癥狀。因此,GIFP 消化道出血的相關臨床表現多為:反復黑便和不明原因的貧血,伴有急性消化道出血及周圍循環衰竭的較為少見,嘔血更罕見,胃鏡檢查較少有發現活動性出血的病例。可見,GIFP 發生消化道出血多為慢性失血,為行內鏡介入手術贏得了時間。
3.3 GIFP的內鏡下形態
有文獻[8]報道,GIFP的內鏡下形態分為:息肉樣隆起、黏膜下隆起和新生物樣隆起,表面可伴有潰瘍和糜爛,部分病變表面有點狀或臍樣凹陷。本研究發現,出血組病變較大,以新生物樣隆起為主,表面有潰瘍或糜爛,易發生球閥綜合征;未出血組病變較小,以息肉樣病變為主,山田Ⅰ型最常見,病變表面光滑,極少發生球閥綜合征。因此,無論是否有活動性出血,如果發現GIFP 具有以上出血特征,應及時行內鏡下治療,減少消化道出血的發生。
3.4 GIFP的超聲內鏡下特點
本研究中,兩組患者超聲內鏡均提示:病變多起源于黏膜肌層和黏膜下層,呈均質低回聲;出血組53.85%的患者,超聲內鏡提示有豐富血流信號影,未出血組19.44%的患者,超聲內鏡提示有血流信號影。因此,當GIFP超聲內鏡提示有豐富血流信號影,應警惕消化道出血的發生。腹部增強CT 提示:胃占位性病變向腔內突起,病灶與胃壁寬基底相連,增強后黏膜明顯強化,黏膜下腫塊持續強化[16-17],以上表明:GIFP 有血供豐富的特點,這個特點是發生消化道出血的原因,也是易被誤診為胃腸道間質瘤、胃惡性腫瘤、異位胰腺和類癌等疾病[18]的原因之一。
3.5 術前行超聲內鏡對正確診斷率的影響
本研究中,GIFP術前總體正確診斷率為27.94%,術前行超聲內鏡的患者中,術前正確診斷率為38.78%。GIFP 術前多被診斷為胃息肉、異位胰腺和胃惡性腫瘤,少部分為胃間質瘤和平滑肌瘤。有研究[19-20]發現,GIFP多起源于黏膜固有層,向下累及黏膜下層,幾乎不侵犯固有肌層,組織學以增生的梭形細胞為主,圍繞血管呈漩渦狀洋蔥皮樣結構,周圍淋巴細胞、漿細胞和嗜酸性粒細胞較多浸潤[9-13]。而本研究中,術前活檢病理均表現為慢性活動性炎癥,可能與病變多位于黏膜肌層或黏膜下層,表面活檢組織學檢查無法取到具有典型病理特征的組織有關。術前行超聲內鏡的患者,術前正確診斷率明顯高于未行超聲內鏡的患者(χ2=20.82,P=0.000)。因此,術前行超聲內鏡,在診斷方面具有重要價值。此外,還有研究[21]提出,GIFP 患者100.00% 表達波形蛋白,82.00%~100.00%的GIFP 患者表達CD34,不表達CD117、DOG-1 和S-100,這與本研究結果基本一致。表明:免疫組織化學法對于診斷GIFP,具有重要作用。
3.6 GIFP的治療方法
內鏡下切除術是目前治療GIFP 的主要方法[22]。本研究結果顯示,出血組有37.50%的患者,通過外科手術治療,因多數患者發生急性出血或病變較大,內鏡下切除較困難,或術前疑診為惡性腫瘤等預后差的疾病,而行外科手術;兩組其他患者均行內鏡下切除術。出血組外科手術的比例明顯高于未出血組(χ2=16.98,P=0.000)。GIFP 伴有消化道出血的患者,多為慢性出血。因此,大多數患者是有機會接受內鏡微創治療的。結合國內外文獻和筆者的分析,建議有出血風險的GIFP 患者,若生命體征穩定,可限期行內鏡下手術切除,如:病變較小,累及黏膜層,且伴有蒂或亞蒂者,可行EMR;累及黏膜下層者,寬基底或無蒂,可行ESD治療,根據術后病理,再決定是否行追加外科手術,可避免部分或全部切除胃等較大損傷的操作。當GIFP發生急性活動性大出血時,應及時行外科手術治療。GIFP 患者術后大多預后較好,病變切除后,較少復發[12]。
綜上所述,GIFP 發生消化道出血的獨立危險因素為:病變呈新生物樣隆起或黏膜下隆起,表面有潰瘍或糜爛,有球閥綜合征。當內鏡下發現GIFP 具有以上任意特征,且超聲內鏡提示有血流信號影時,表明GIFP 近期有發生出血的風險,應及時給予限期內鏡下切除,避免發生危及生命的消化道出血;而當病變較小,且不具備以上任意特征者,可繼續觀察,定期復查內鏡。

