腹腔鏡胃穿孔修補術對胃潰瘍合并胃穿孔患者胃腸功能及炎癥因子水平的影響
[關鍵詞] 胃潰瘍;胃穿孔;腹腔鏡胃穿孔修補術
胃潰瘍主要是指胃內壁黏膜或更深層發生潰瘍,而胃穿孔為胃潰瘍最常見且最嚴重的并發癥之一,在并發后,患者可出現持續性的劇烈疼痛,并同時伴有體溫升高等,隨著病情加重,還可出現血壓降低、心率較快、休克等,嚴重影響身體健康及生命安全[1]。故而,患者患病后,應積極采用有效治療措施,從而實現良好控制病情的目標。而相關研究表明,針對此類患者,通過運用腹腔鏡胃穿孔修補術開展治療,能夠有效促使患者胃腸功能得到有效改善,同時大幅度降低炎癥因子水平。具有顯著療效[2]。本文為探討腹腔鏡胃穿孔修補術對胃潰瘍并胃穿孔患者的應用效果,特隨機選取2020年1月—2022 年1 月期間福建醫科大學附屬泉州第一醫院收治的180例胃穿孔合并胃潰瘍患者臨床資料進行分析。現報道如下。
1 資料與方法
1.1 一般資料
隨機選擇本院收治的180例胃潰瘍合并胃穿孔患者開展研究。根據入院先后順序分為A、B組。A組中男48 例,女42 例;年齡22~74 歲,平均(45.51±4.35)歲。B 組中男47 例,女43 例;年齡23~75 歲,平均(44.53±4.42)歲。兩組一般資料比較,差異無統計學意義(Pgt;0.05),具有可比性。患者及家屬均知曉本研究目的并自愿簽署知情同意書,并經醫學倫理委員會批準。
1.2 納入與排除標準
納入標準:①符合臨床胃潰瘍合并穿孔診斷標準患者;②臨床資料完整并可積極配合治療患者。
排除標準:①功能障礙嚴重患者;②患有傳染病患者;③精神疾病、意識功能障礙無法積極配合治療患者;④臨床資料缺失患者。
1.3 方法
入組患者均接受術前訪視,術區皮膚消毒、麻醉,術后抗感染治療等。
A 組予以開腹胃穿孔修補術治療,具體如下:首先指導患者采用仰臥位,在其上腹部正中位置下一切口,長度約為15~20 cm,并逐步分離組織及肌肉,隨后探查胃穿孔部位,同時清理滲出物,且剪取少量病灶邊緣組織,用于術后病理檢查,然后采用全層間斷縫合胃壁3 針,令穿孔關閉,并采用大網膜對其進行加蓋固定,最后,采用0.9% 的生理鹽水清洗患者腹腔,放置引流管,關腹,術畢。
B 組患者使用腹腔鏡胃穿孔修補術進行治療,首先指導患者調整體位為頭高腳低體位,在其臍部上方進行穿刺,建立氣腹,并將壓力控制在12 mmHg,置入腹腔鏡,其次分別在肋骨中線左右3 cm 處進行穿刺,作為操作孔。然后,在腹腔鏡的指引下清理腹腔積液,并明確穿孔位置,剪取穿孔部位的組織,用于術后病理檢查。最后在腹腔鏡下,采用7號絲線全層間斷縫合胃壁1~3針,并采用大網膜進行加蓋固定,待完成上述操作后,采用0.9% 的生理鹽水清洗患者腹腔,放置引流管,縫合切口,術畢。
1.4 觀察指標
比較兩組術后并發癥發生率。主要包括創口感染、出血、吻合口梗阻、吻合口瘺[3]。
比較胃腸功能指標變化情況。包括胃動素(motilin, MTL)、胃泌素(gastrin, GAS)、抑胃多肽(gastric inhibitory polypeptide, GIP)。
比較兩組炎癥因子水平。主要包括白介素-6(interleukin-6, IL-6)、腫瘤壞死因子(tumor necrosisfactor, TNF- α)、C 反應蛋白(C-reactionprotein,CRP)。
比較兩組臨床指標。主要包括術后疼痛評分視覺模擬評分法(Visual Analogue Scale, VAS) [4] 評分,總分值10分,分值與患者術后疼痛評分呈正相關;患者術中出血量、切口長度、肛門首次排氣時間、術后住院時間等。
1.5 統計方法
采用SPSS 17.0統計學軟件對數據進行分析,計量資料經檢驗符合正態分布,采用(xˉ±s)表示,組間差異比較進行t 檢驗;計數資料采用[n(%)]表示,組間差異比較進行χ2 檢驗。Plt;0.05 為差異有統計學意義。
2 結果
2.1 兩組患者并發癥情況比較
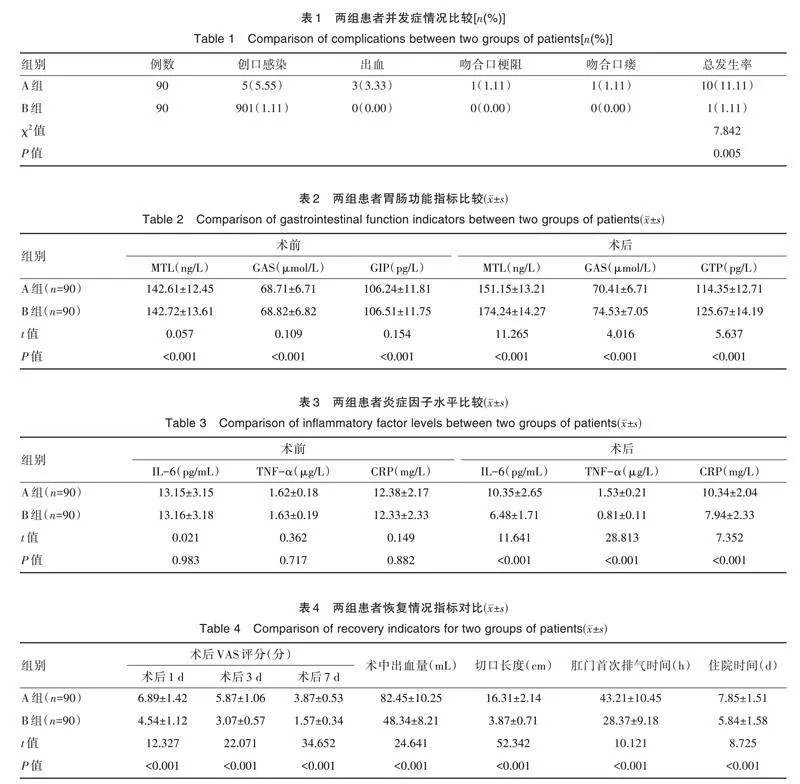
B組術后并發癥發生率為1.11%(1/90),低于A組的11.11%(10/90),差異有統計學意義(Plt;0.05),見表1。
2.2 兩組患者胃腸功能指標比較
術前,兩組MTL、GAS、GIP水平比較,差異無統計學意義(Pgt;0.05);術后,B 組MTL、GAS、GIP 水平高于A組,差異有統計學意義(Plt;0.05),見表2。
2.3 兩組患者炎癥因子水平比較
術前,兩組IL-6、TNF-α、CRP 水平比較,差異無統計學意義(Pgt;0.05);術后,B 組IL-6、TNF-α、CRP 水平低于A 組,差異有統計學意義(Plt;0.05),見表3。
2.4 兩組患者恢復情況比較
B 組術后1、3、7 dVAS 評分及術中出血量低于A 組,B 組切口長度、肛門首次排氣時間、住院時間短于A組,差異有統計學意義(Plt;0.05),見表4。
3 討論
開腹胃穿孔修補術作為臨床傳統的治療方式,其主要是指在患者的腹部下作一長切口,然后完成相關手術操作,雖然其可有效控制患者病情,但此種手術方式仍存在一定風險,對患者身體造成的創傷較大,胃腸功能恢復較慢。患者術后恢復不理想,生存質量較低[5-7]。其次,開腹手術在操作時極易損傷周圍正常胃黏膜,進而極易導致患者術后再次發生胃穿孔,且有研究顯示,開腹胃穿孔修補術,術后患者再次發生胃穿孔的概率為5.00%,甚至更高,不僅如此,術后切口愈合不良、脂肪液化等發生風險較高,以及影響患者腹部創口部位美觀性[8-9]。故而,如何能夠在確保臨床手術治療效果的同時,提高手術治療安全性、提升患者生存質量為臨床首要解決問題之一。而隨著腹腔鏡技術的不斷發展,有學者指出[10-11],可將腹腔鏡技術應用于胃穿孔的手術治療中,治療效果理想,相較于傳統開腹手術更具有一定優勢。為能夠對其臨床價值展開更深層次探究,本院故開展此次研究。
在此次研究中,通過對A 組與B 組患者應用開腹胃穿孔修補術、腹腔鏡胃穿孔修補術治療,結果顯示,相較于A 組,B 組術后MTL(174.24±14.27)ng/L、GAS(74.53±7.05)μmol/L、GIP(125.67±14.19)pg/L較高(Plt;0.001)。且徐建[12]在開展相關研究時,其研究結果顯示,觀察組44 例患者采用腹腔鏡胃穿孔修補術治療,術后MTL(173.86±14.25)ng/L、GAS(74.51±7.04)μmol/L、GIP(125.61±14.18)pg/L 等胃腸動力指標較高(Plt;0.05)。進一步分析其原因為:①腹腔鏡技術為一種新型微創方法,在進行胃穿孔手術治療時,僅需在患者腹部下作幾個小孔,然后在腹腔鏡的引導下完成手術[13-15]。且腹腔鏡可在不影響腹腔臟器的情況下,從不同角度對患者的腹腔進行探查,準確判斷病灶部位,并可迅速找到穿孔部位,并進行修補,以及徹底清洗腹腔膿液等,手術效果理想。此種手術方式是在密閉的腹腔內進行,內環境產生感染概率較小,有效避免空氣中的塵埃、細菌等對腹腔產生刺激,對患者身體造成的損傷較小,術后胃腸功能恢復較快,并可有效預防腸粘連的發生。②在進行腹腔鏡胃穿孔修補術手術操作時,其對病灶周圍產生的機械性牽拉較低,故可有效避免損傷病灶周圍胃黏膜,從而有效降低術后再次發生胃穿孔的風險。不僅如此,腹腔鏡胃穿孔修補術,手術切口較小,且較為分散和隱蔽,故在愈合后,不會影響患者腹部美觀。
綜上所述,腹腔鏡胃穿孔修補術,可促進患者腸胃功能良好恢復,減少術后住院時間,大幅度提升患者生存質量。

