以護理為主導的慢病管理對癲癇患兒情緒、睡眠障礙等的影響
孫曉娟
(江蘇省南通市第一人民醫院/南通大學第二附屬醫院兒科,南通,226001)
癲癇是一種中樞神經系統疾病,誘發因素多種多樣,具有較高的發病率,意識忽然喪失、精神及行為障礙等是其主要臨床表現[1]。小兒癲癇,也叫兒童癲癇,是一種由腦部神經元細胞異常放電引起反復癲癇發作的慢性腦功能障礙性疾病。小兒癲癇發作以刻板性、重復性和短暫性為主要特征,表現為突發昏厥、口吐白沫、四肢抽搐、面部青紫等。如治療不及時或病情控制不佳,可造成嚴重后果。小兒癲癇可能會影響智力發育。長期、頻繁的癲癇發作可能導致腦組織出現不可逆的損傷,影響智力發育。一旦確診,應積極配合醫生治療,遵醫囑,按療程,科學治,以免病情加重。本研究探討以護理為主導的慢病管理對癲癇患兒情緒和睡眠障礙的影響。現報道如下。
1 資料與方法
1.1 一般資料 選取2021年2月至2023年2月江蘇省南通市第一人民醫院/南通大學第二附屬醫院兒科收治的癲癇患兒66例進行回顧性研究,依據護理方法分為觀察組和對照組,每組33例。觀察組中男20例,女13例,年齡2~14歲,平均年齡(8.14±1.23)歲。對照組中男19例,女14例,年齡2~14歲,平均年齡(8.33±1.41)歲。2組一般資料經統計學分析,差異無統計學意義(P>0.05),具有可比性。本研究經我院醫學倫理委員會審批通過。
1.2 納入標準 1)均有異常腦電;2)均符合癲癇的診斷標準[2];3)均經腦電圖檢查確診。
1.3 排除標準 1)有智能障礙;2)有代謝系統慢性病變;3)有先天性心臟病。
1.4 研究方法
1.4.1 對照組 監測患兒生命體征,督促患兒每天按時服藥等。采用播放動畫片、兒歌等方式轉移患兒注意力,給患兒家長介紹疾病相關知識,使其能密切配合臨床治療與護理工作。
1.4.2 觀察組 1)檔案管理。建立完整的個人健康檔案;2)隨訪管理。安排專人定期隨訪患兒,每月1次,并認真填寫隨訪記錄,隨訪內容包括患兒規律服藥情況、生活事件等,如果病情加重,則督促患兒及時轉診;3)健康教育。設置健康教育日,每月1次,給患兒家長講授癲癇相關知識及護理技能,使其熟練掌握情緒管理方法;4)心理干預。在患兒就診時主動了解患兒的情緒狀況,如果患兒出現情緒障礙、睡眠障礙,則積極疏導其心理,并給予其團體治療,開通咨詢電話,及時解答相關問題,強化醫患溝通,給患兒及其家長提供心理支持;5)自我管理。督促患兒家長幫助患兒規律服藥,按時復診;6)家庭護理。指導患兒家長記錄患兒病情,監督患兒服藥,教給患兒家長癲癇發作處理方法。隨訪1個月。
1.5 觀察指標 1)情緒障礙、日常生活能力。采用漢密爾頓抑郁量表17項版(HRSD-17)、漢密爾頓焦慮量表(HAMA)、兒童焦慮型情緒障礙篩查量表(SCARED)、兒童抑郁障礙自評量表(DSRSC)、日常生活能力量表(ADL),總分分別為0~17分、0~100分、0~82分、0~36分、14~56分,分別表示無—嚴重、高—低[3];2)智能狀況。采用簡易智能量表(MMSE),內容包括即刻記憶、短時記憶、語言理解、語言表達、語言復述、時間地點定向、物體命名、注意與計算、圖形描畫、閱讀理解10項,總分0~30分,表示差—好[4];3)睡眠狀況。采用Berlin睡眠問卷、匹茲堡睡眠質量指數量表(PSQI),總分均0~21分,表示好—差[5];4)缺陷感、自尊程度。分別采用缺陷感量表(FIS)、自尊量表(SES),總分分別0~30分、0~40分,分別表示重—無、低—高[6];5)生命質量。采用癲癇患兒生命質量評定量表(QOLIE-32),包括認知功能、發作擔憂、生命質量、總健康4項,每項0~100分,表示低—高[7];6)遵醫情況。分為完全遵醫、部分遵醫、不遵醫3項;7)健康行為領域問題發生情況。包括用藥、營養、睡眠3項;8)不良事件發生情況;9)家長滿意度。分為非常滿意、基本滿意、不滿意3項。

2 結果
2.1 2組患兒情緒障礙、日常生活能力、智能狀況、睡眠狀況、缺陷感、自尊程度、生命質量比較 管理前,2組患兒的HRSD-17評分、HAMA評分、SCARED評分、DSRSC評分、ADL評分、即刻記憶、短時記憶、語言理解、語言表達、語言復述、時間地點定向、物體命名、注意與計算、圖形描畫、閱讀理解評分及MMSE總分、Berlin評分、PSQI評分、FIS評分、SES評分、認知功能、發作擔憂、生命質量、總健康評分差異均無統計學意義(均P>0.05);管理后,2組患兒的HRSD-17評分、HAMA評分、SCARED評分、DSRSC評分、ADL評分均低于管理前(P<0.05),即刻記憶、短時記憶、語言理解、語言表達、語言復述、時間地點定向、物體命名、注意與計算、圖形描畫、閱讀理解評分及MMSE總分均高于管理前(P<0.05),Berlin評分、PSQI評分均低于管理前(P<0.05),FIS評分、SES評分、認知功能、發作擔憂、生命質量、總健康評分均高于管理前(P<0.05),觀察組患兒的HRSD-17評分、HAMA評分、SCARED評分、DSRSC評分、ADL評分均低于對照組(P<0.05),即刻記憶、短時記憶、語言理解、語言表達、語言復述、時間地點定向、物體命名、注意與計算、圖形描畫、閱讀理解評分及MMSE總分均高于對照組(P<0.05),Berlin評分、PSQI評分均低于對照組(P<0.05),FIS評分、SES評分、認知功能、發作擔憂、生命質量、總健康評分均高于對照組(P<0.05)。見表1~4。
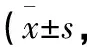
表1 2組患兒情緒障礙和日常生活能力比較分)
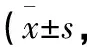
表2 2組患兒智能狀況比較分)
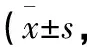
表3 2組患兒睡眠狀況、缺陷感、自尊程度比較分)
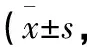
表4 2組患兒生命質量比較分)
2.2 2組患兒遵醫情況比較 觀察組患兒的遵醫率96.97%(32/33),對照組的遵醫率75.76%(25/33),觀察組高于對照組(χ2=4.632,P<0.05)。見表5。

表5 2組患兒遵醫情況比較[例(%)]
2.3 2組患兒健康行為領域問題發生情況比較 管理前,2組患兒的用藥、營養、睡眠問題發生率差異均無統計學意義(均P>0.05);管理后,2組患兒的用藥、營養、睡眠問題發生率均低于管理前(P<0.05),觀察組患兒的用藥、營養、睡眠問題發生率均低于對照組(P<0.05)。見表6。

表6 2組患兒健康行為領域問題發生情況比較[例(%)]
2.4 2組患兒不良事件發生情況比較 觀察組患兒的不良事件發生率3.03%(1/33),對照組的不良事件發生率24.24%(8/33),觀察組低于對照組(χ2=4.632,P<0.05)。見表7。

表7 2組患兒不良事件發生情況比較[例(%)]
2.5 2組患兒家長滿意度比較 觀察組患兒的家長滿意度96.97%(32/33),對照組的家長滿意度72.73%(24/33),觀察組高于對照組(χ2=7.543,P<0.05)。見表8。

表8 2組患兒家長滿意度比較[例(%)]
3 討論
有研究表明,以護理為主導的慢病管理能夠在極大程度上改善癲癇患兒的情緒狀態,提升癲癇患兒的主觀幸福感及生命質量[8]。本研究結果表明,觀察組患兒的HRSD-17評分、HAMA評分、SCARED評分、DSRSC評分、ADL評分均低于對照組,即刻記憶、短時記憶、語言理解、語言表達、語言復述、時間地點定向、物體命名、注意與計算、圖形描畫、閱讀理解評分及MMSE總分均高于對照組;Berlin評分、PSQI評分均低于對照組,FIS評分、SES評分及認知功能、發作擔憂、生命質量、總健康評分均高于對照組;觀察組患兒的遵醫率高于對照組。觀察組患兒的用藥、營養、睡眠問題發生率均低于對照組;觀察組患兒的不良事件發生率低于對照組;觀察組患兒的家長滿意度高于對照組。分析其原因為以護理為主導的慢病管理進一步回訪患兒及其家長,給患兒及其家長提供醫療咨詢,能夠改善患兒的依從性與共病情況,培養患兒家長積極認知問題的能力,增強個體解決問題的能力與信心,減輕患兒的精神障礙、睡眠障礙,從而為患兒身心健康提供有利條件,減輕疾病帶給家庭及社會的負擔,提升患兒及其家長的主觀幸福感。
綜上所述,癲癇護理中以護理為主導的慢病管理較常規管理更能改善癲癇患兒的情緒和睡眠障礙,值得推廣。
利益沖突聲明:無。

