驅(qū)動(dòng)壓導(dǎo)向個(gè)體化呼氣末正壓對(duì)后腹腔鏡手術(shù)患者肺功能及術(shù)后肺部并發(fā)癥影響
朱春義, 唐 旺, 劉 蘇, 王光磊
徐州醫(yī)科大學(xué)附屬醫(yī)院 麻醉科,江蘇 徐州 221000
近年來,由于切口小、術(shù)后恢復(fù)快等優(yōu)點(diǎn),后腹腔鏡手術(shù)逐漸成為泌尿外科手術(shù)的主要手段[1]。然而,后腹腔鏡手術(shù)需要建立氣腹和采取側(cè)臥折刀位,會(huì)使得患者的膈肌上移及胸壁活動(dòng)受限,降低患者術(shù)中的功能殘氣量和肺順應(yīng)性,影響患者術(shù)中的肺功能,增加術(shù)后肺部并發(fā)癥(postoperative pulmonary complications,PPCs)的發(fā)生[2]。因此,需要使用適當(dāng)呼氣末正壓(positive end-expiratory pressure,PEEP)來維持肺泡的開放,減少肺內(nèi)分流。但PEEP設(shè)置過低,并不能很好地維持肺泡的開放,設(shè)置過大則又可能導(dǎo)致肺過度膨脹[3-4]。因此,個(gè)體化的設(shè)置PEEP十分重要。本研究旨在探討驅(qū)動(dòng)壓(driving pressure,DP)導(dǎo)向的個(gè)體化PEEP對(duì)后腹腔鏡手術(shù)患者肺功能及PPCs的影響。現(xiàn)報(bào)道如下。
1 對(duì)象與方法
1.1 研究對(duì)象 選取自2022年9月至2023年1月于徐州醫(yī)科大學(xué)附屬醫(yī)院行全身麻醉下后腹腔鏡手術(shù)的54例患者為研究對(duì)象,其中,男性22例,女性32例;年齡18~65歲;體質(zhì)量指數(shù)(body mass index,BMI)18.5~30.0 kg/m2;美國(guó)麻醉醫(yī)師協(xié)會(huì)(American Society of Anesthesiologists,ASA)分級(jí)Ⅰ~Ⅲ級(jí)。排除標(biāo)準(zhǔn):嚴(yán)重肺部疾病;14 d內(nèi)有呼吸道感染;肺部手術(shù)史;戒煙時(shí)間<14 d;30 d內(nèi)接受過有創(chuàng)機(jī)械通氣;脊柱或胸廓畸形;嚴(yán)重心臟疾病。剔除標(biāo)準(zhǔn):受試者自愿退出本研究;改為開腹手術(shù);氣腹時(shí)長(zhǎng)<1 h或>3 h;術(shù)中出現(xiàn)嚴(yán)重并發(fā)癥。采用隨機(jī)數(shù)字表法將患者分為DP導(dǎo)向組(D組)和常規(guī)組(C組),每組各27例。本研究經(jīng)醫(yī)院倫理委員會(huì)批準(zhǔn)。所有研究對(duì)象均對(duì)本研究知情同意。
1.2 麻醉方法 所有患者術(shù)前禁食、禁飲。入室后開放靜脈通路,監(jiān)測(cè)心電圖、血氧飽和度、呼氣末二氧化碳分壓(PETCO2)和腦電雙頻指數(shù)(bispectral index,BIS),橈動(dòng)脈置管監(jiān)測(cè)血壓。麻醉誘導(dǎo):充分給氧去氮,予以咪達(dá)唑侖0.05 mg/kg、依托咪酯0.30 mg/kg、舒芬太尼0.50 μg/kg、羅庫(kù)溴銨0.60 mg/kg;麻醉維持:泵注丙泊酚2.00~5.00 mg/(kg·h)、瑞芬太尼0.10~0.30 μg/(kg·min),七氟烷1.3 MAC,調(diào)整藥量使BIS值維持在40~60,給予去氧腎上腺素維持平均動(dòng)脈壓在基礎(chǔ)值的20%以內(nèi),心率<45次/min時(shí),給予阿托品提高心率,間斷推注羅庫(kù)溴銨。
1.3 通氣參數(shù)設(shè)置 采用容量控制通氣,新鮮氣流量2 L/min,吸入氧濃度50%。吸呼比1.0∶1.5,吸氣暫停比設(shè)置為10%,潮氣量7 ml/kg,基于預(yù)計(jì)體質(zhì)量計(jì)算潮氣量[5]。PEEP設(shè)置為5 cmH2O(1 cmH2O=0.098 kPa),呼吸頻率設(shè)置為12次/min。側(cè)臥位氣腹建立后,D組通過最小化DP來滴定個(gè)體化PEEP,具體方法為側(cè)臥位氣腹建立后進(jìn)行一次肺復(fù)張,PEEP按3、5、7、9、11、13、15 cmH2O依次設(shè)置,選取DP(平臺(tái)壓-PEEP)最小時(shí)的PEEP作為DP導(dǎo)向的個(gè)體化PEEP;C組側(cè)臥位氣腹建立后進(jìn)行一次肺復(fù)張,全程維持5 cmH2O PEEP,調(diào)節(jié)呼吸頻率使PETCO2維持在35~45 mmHg(1 mmHg=0.133 kPa)。
1.4 觀察指標(biāo) 術(shù)前1 d記錄患者的年齡、性別、BMI、ASA分級(jí)、吸煙史、高血壓史、糖尿病史等一般情況。術(shù)中記錄輸液量、去氧腎上腺素用量。記錄氣腹前(T0)、氣腹后30 min(T1)、氣腹后1 h(T2)的氣道平臺(tái)壓(Pplat)、氣道峰壓(Ppeak),并計(jì)算氧合指數(shù)(oxygenation index,OI)、分流率(VD/VT)、DP、肺動(dòng)態(tài)順應(yīng)性(Cdyn)、肺靜態(tài)順應(yīng)性(Cst)。記錄術(shù)后7 d的PPCs發(fā)生率,PPCs的判定參照Z(yǔ)hang等[6]的方法,患者出現(xiàn)了其中一種癥狀,即判定發(fā)生了相應(yīng)級(jí)別數(shù)的PPCs。
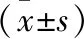
2 結(jié)果
2.1 兩組患者一般資料比較 兩組患者的年齡、性別、BMI、ASA分級(jí)、吸煙史、高血壓史、糖尿病史、側(cè)臥位方向、氣腹時(shí)長(zhǎng)、氣腹壓力比較,差異均無統(tǒng)計(jì)學(xué)意義(P>0.05)。見表1。

表1 兩組患者一般資料比較/例(百分率/%)
2.2 兩組患者呼吸力學(xué)指標(biāo)比較 D組在T1、T2時(shí)間點(diǎn)的Ppeak和Pplat均高于C組,差異均有統(tǒng)計(jì)學(xué)意義(P<0.05)。兩組在T1、T2時(shí)間點(diǎn)的 Ppeak、Pplat、DP均高于各組T0時(shí)間點(diǎn),Cdyn、Cst均低于各組T0時(shí)間點(diǎn),差異均有統(tǒng)計(jì)學(xué)意義 (P<0.05)。見表2。
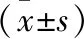
表2 兩組患者不同時(shí)間點(diǎn)呼吸力學(xué)指標(biāo)比較
2.3 兩組患者肺功能指標(biāo)比較 兩組患者在T1、T2時(shí)間點(diǎn)的OI均低于各組T0時(shí)間點(diǎn),差異均有統(tǒng)計(jì)學(xué)意義 (P<0.05)。見表3。
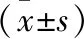
表3 兩組患者不同時(shí)間點(diǎn)肺功能指標(biāo)比較
2.4 兩組患者輸液量及去氧腎上腺素用量比較 D組術(shù)中去氧腎上腺素用量高于C組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見表4。
2.5 兩組患者PPCs發(fā)生情況比較 兩組患者的PPCs發(fā)生率比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05),且兩組均未發(fā)生嚴(yán)重PPCs。見表5。
3 討論
在全身麻醉手術(shù)中,為了減少PPCs的發(fā)生,目前多采用肺保護(hù)性通氣策略來進(jìn)行術(shù)中通氣。肺保護(hù)性通氣策略能產(chǎn)生肺保護(hù)作用可以通過肺靜態(tài)壓力-容量曲線(P-V曲線)來解釋,P-V曲線上有上拐點(diǎn)和下拐點(diǎn),上下拐點(diǎn)之間為安全區(qū)。為了使患者的呼吸在安全區(qū)內(nèi)進(jìn)行,傳統(tǒng)的肺保護(hù)通氣策略通常使用小潮氣量及適當(dāng)?shù)腜EEP[7-8]。然而,因?yàn)槭中g(shù)類型、手術(shù)人群的不同,固定的PEEP有時(shí)并不能很好地避免肺萎陷和肺過度膨脹[9-10],因此,需要個(gè)體化設(shè)置PEEP。由P-V曲線可知安全區(qū)內(nèi)的DP最小,DP導(dǎo)向的個(gè)體化PEEP設(shè)置,通過最小化DP來進(jìn)行PEEP滴定,使得患者的呼吸在安全區(qū)內(nèi)進(jìn)行,由此實(shí)現(xiàn)PEEP設(shè)置的個(gè)體化。
本研究結(jié)果顯示,對(duì)于行后腹腔鏡手術(shù)的患者,D組的PEEP值為9(8,9)cmH2O,D組與C組的DP、OI、VD/VT、Cdyn、Cst比較,差異均無統(tǒng)計(jì)學(xué)意義(P>0.05)。這與既往其他手術(shù)類型的研究結(jié)果不同,Park等[8]在胸科手術(shù)中的研究顯示,在潮氣量6 ml/kg的情況下,DP導(dǎo)向組的PEEP值為3(2,5),DP導(dǎo)向組降低了DP,減少了PPCs的發(fā)生;曹鵬等[9]研究顯示,在潮氣量7 ml/kg的情況下,DP導(dǎo)向組的PEEP值為(9.30±1.71)cmH2O,DP導(dǎo)向組降低了DP,改善了氧合,減輕了肺損傷。這可能是因?yàn)樵诤蟾骨荤R手術(shù)中,5 cmH2O PEEP已經(jīng)能較好地使患者的呼吸進(jìn)入安全區(qū),且7 ml/kg的潮氣量滿足小潮氣量的要求,適當(dāng)?shù)脑黾覲EEP,患者的呼吸也不會(huì)進(jìn)入過度膨脹區(qū),因此,D組與C組的DP、肺功能、肺順應(yīng)性差異不明顯。而對(duì)于胸科單肺手術(shù),6 ml/kg潮氣量+5 cmH2O PEEP會(huì)使得患者的呼吸傾向于進(jìn)入肺過度膨脹區(qū),對(duì)于腹腔鏡手術(shù),7 ml/kg潮氣量+5 cmH2O PEEP不足以使呼吸離開肺萎陷區(qū),這時(shí)候通過PEEP滴定,能使得患者的呼吸進(jìn)入安全區(qū),從而更好的產(chǎn)生肺保護(hù)作用。
本研究結(jié)果顯示,D組在T1、T2時(shí)間點(diǎn)的Ppeak、Pplat及術(shù)中去氧腎上腺素用量均高于C組,差異均有統(tǒng)計(jì)學(xué)意義(P<0.05)。這可能是因?yàn)榛颊叩暮粑幱诎踩珔^(qū)內(nèi),P-V曲線呈線性,PEEP增加,氣道壓也隨之增加。PEEP滴定過程和升高的氣道壓會(huì)使得患者的回心血量減少,血壓降低,血管活性藥物使用量增加[11]。
本研究結(jié)果還發(fā)現(xiàn),D組患者的PPCs發(fā)生率并未顯著高于C組,且兩組均未發(fā)生嚴(yán)重PPCs。這可能是因?yàn)閮山M均未發(fā)生明顯肺損傷,全身麻醉期間的呼吸機(jī)相關(guān)肺損傷是導(dǎo)致PPCs的重要因素[12],對(duì)于行后腹腔鏡手術(shù)的患者,7 ml/kg潮氣量+5 cmH2O PEEP已經(jīng)能較好的避免呼吸機(jī)相關(guān)肺損傷的發(fā)生。
本研究存在的局限性:第一,因?yàn)槁樽頇C(jī)默認(rèn)設(shè)置3 cmH2O的PEEP,因此,并未設(shè)置0 cmH2O PEEP組進(jìn)行對(duì)照研究。但既往已有研究表明,5 cmH2O相比0 cmH2O PEEP能夠提高后腹腔鏡手術(shù)患者術(shù)中氧合,改善肺功能[13]。第二,本研究的樣本量較小,需要大樣本研究來進(jìn)一步驗(yàn)證DP導(dǎo)向的個(gè)體化PEEP對(duì)后腹腔鏡手術(shù)患者PPCs的影響。
綜上所述,對(duì)于行后腹腔鏡手術(shù)的患者,7 ml/kg潮氣量+5 cmH2O PEEP已經(jīng)能較好地實(shí)現(xiàn)肺保護(hù)性通氣,DP導(dǎo)向的個(gè)體化PEEP不能明顯降低DP,改善肺功能,減少PPCs的發(fā)生。滴定個(gè)體化PEEP的過程以及選擇更高水平的PEEP會(huì)使氣道壓增高,回心血流減少,引起循環(huán)波動(dòng)。
- 臨床軍醫(yī)雜志的其它文章
- 初診多發(fā)性骨髓瘤患者預(yù)后影響因素分析
- 《臨床軍醫(yī)雜志》稿約
- 舒芬太尼、右美托咪定對(duì)胃癌根治術(shù)患者圍術(shù)期應(yīng)激反應(yīng)及鎮(zhèn)痛效果影響
- 磁共振液體衰減反轉(zhuǎn)恢復(fù)序列血管高信號(hào)征不同評(píng)分方法對(duì)急性前循環(huán)腦梗死伴同側(cè)大腦中動(dòng)脈狹窄患者預(yù)測(cè)價(jià)值研究
- 不同劑量泮托拉唑聯(lián)合奧曲肽治療肝硬化上消化道出血患者止血效果比較及其對(duì)血清一氧化氮、皮質(zhì)醇影響
- 再生障礙性貧血患者外周血γδT細(xì)胞亞群與紅細(xì)胞生成素、血小板生成素水平關(guān)系

