CBL和TBL教學模式在中醫藥循證醫學系統評價教學過程中的應用
王建華 王 列 孫 麗 陳彥君 倪 菲 鞠寶兆*
(1.遼寧中醫藥大學中醫學院,遼寧 沈陽,110847;2.遼寧中醫藥大學針灸推拿學院,遼寧 沈陽,110847)
循證醫學(Evidence-Based Medicine,EBM)是一種新的醫學實踐范式和終身學習過程,主張所有醫療衛生決策都應當依據當前最佳的、可獲得的研究證據[1]。循證醫學的概念自1992 年被首次提出后迅速傳播,在臨床、科研、公共衛生、衛生事業管理等領域發揮著越來越重要的作用[2-3]。20 世紀90 年代中期,循證醫學向醫學教育領域發展,形成了循證醫學教育(Evidence-Based Medicine Education,EBME)[4]。在我國,四川大學率先于2000 年將循證醫學列入本科生、研究生教學計劃,隨后國內院校紛紛將EBM 納入醫學本科生和研究生課程[5]。我校于2018 年開設面向全校各專業本科生的循證醫學選修課程。
系統評價(Systematic Review)作為產生高質量證據的重要方法,高居循證醫學證據金字塔的頂端[1]。系統評價章節的教學是循證醫學課程的重點。但目前循證醫學各章節的本科生教育普遍采取傳統的填鴨式教學[6]。通過對以往教學效果的反饋與思考,結合學生的實際需求,本研究對系統評價的教學方式進行了改革,探索在以授課為基礎的傳統教學法(Lecture-Based Learning,LBL)教學模式基礎上融合應用案例教學法(Case-Based Learning,CBL)和小組合作式學習(Team-Based Learning,TBL)的教學模式,對系統評價的教學效果和學生綜合素質的影響。
1 資料與方法
1.1 一般資料
選擇2022 年4 月—2022 年6 月遼寧中醫藥大學參加中醫藥循證醫學課程系統評價章節學習的一至三年級的60 例本科生作為研究對象,采用隨機數表法分為試驗組和對照組,每組30 例。兩組學生的性別、年齡、年級等指標相比,差異無統計學意義(P>0.05),具有可比性,見表1。本研究所有學生均簽署了知情同意書。
表1 兩組學生一般資料比較 [(±s)/n]
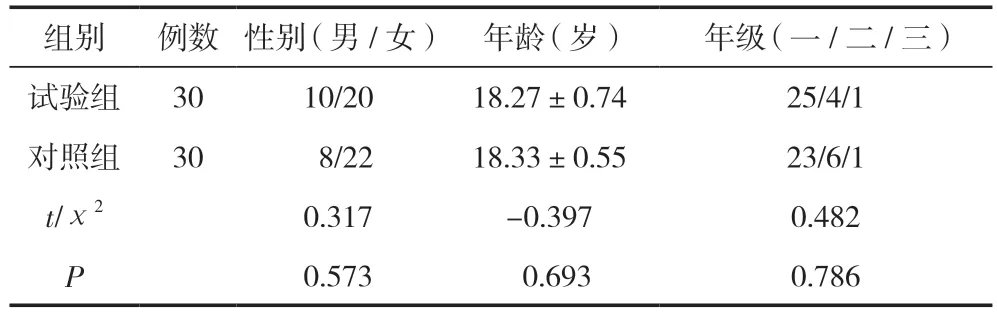
表1 兩組學生一般資料比較 [(±s)/n]
組別 例數 性別(男/女) 年齡(歲) 年級(一/二/三)試驗組 30 10/20 18.27±0.74 25/4/1對照組 30 8/22 18.33±0.55 23/6/1 t/χ2 0.317 -0.397 0.482 P 0.573 0.693 0.786
1.2 納入與排除標準
納入標準:性別、年齡不做限制。
排除標準:①不配合教學過程的開展;②問卷填寫不規范。
1.3 方法
對照組30 名同學采用LBL 傳統教學模式。按照教學大綱的要求,利用幻燈片、多媒體等教學手段,以課堂講授為主,授課內容為系統評價的概念、系統評價的步驟和方法、系統評價證據的嚴格評價。向學生講解基本理論等知識,為加深學生理解,教學過程中引用已發表論文為例講授。單次課程時間為40 min,每周2 課時,連續9 周,總共18 課時。學習結束,學生在線完成隨堂測試和調查問卷。參考教材主要包括人民衛生出版社出版劉建平主編的《循證醫學》和《循證中醫藥臨床研究方法》。
試驗組30 名同學在對照組LBL 教學模式基礎上應用CBL 聯合TBL 的教學方式。線下理論知識學習:與對照組學生同時進行線下LBL 傳統教學模式。線上學習依據課程內容和進度,每2~3 周開展一次,具體步驟如下。①組群:教師建立循證醫學課程微信學習群,30 名同學均入群。②分小組:按照年級、性別、年齡均衡原則,將30 名同學分為5 個小組,每組6 名同學,每組選舉1 名小組長。③案例推送:教師在微信群中推送備課時精選的案例。④知識講授:教師課堂講授系統評價知識,同對照組。⑤小組討論:小組長組織組內成員根據教師講授的知識,分析案例中涉及的系統評價的七個步驟,評價案例中系統評價的證據。組員自主查閱相關資料,各小組長組織組員逐一發言,共同討論,意見統一后形成案例分析報告。⑥組間交流:來自5 個小組的5 份案例分析報告在組間相互傳閱,小組長組織組內成員一起學習討論,并查閱資料,不斷完善各自小組的案例分析報告,并記錄從其他組學到的經驗和教訓。⑦組間爭鳴:每個小組推選1 名匯報人,在講臺上面向全體組員做案例分析報告,其他組成員可以質詢爭鳴。⑧引導總結:教師全程把控時間節奏,給予鼓勵。待各組匯報完畢進行總結和適當校正講解。⑨采集數據:在微信群推送隨堂測試題和調查問卷,學生在線作答。
1.4 教學效果評價
課堂測試成績定量評價與調查問卷定性評價相結合。兩組學生在系統評價章節課程結束分別在線進行隨堂測試和填寫調查問卷。①隨堂測試題:依據課程內容自擬隨堂測試題,以選擇題形式考察基礎理論知識掌握程度,滿分100 分,得分越高表明學生對基礎理論知識的掌握程度越好。②采用現況研究設計,用問卷星制作調查問卷,了解其對教學方法和效果的看法。調查問卷涉及總結歸納思維、批判性思維、拓展知識面、證據檢索能力、證據評價能力、表達溝通能力、自主學習能力、發現分析解決問題能力、團隊協作能力、學習興趣、對教學模式的滿意度等條目,每個條目設置非常高、一般、很少三個選項,在微信群推送以供學生在線填寫。通過比較兩組隨堂測試成績和調查問卷結果,評估基于LBL 融入CBL和TBL 教學模式對系統評價的教學效果。回收60 份調查問卷,回收率100%。試驗組問卷的Cronbach,s’α 系數為0.79,對照組問卷的Cronbach,s’α 系數為0.76,問卷條目之間的一致性較好。
1.5 統計學分析
應用SPSS 23.0 統計分析軟件對數據進行處理。計量資料采用(±s)表示,結果行t 檢驗;計數資料用[n(%)]進行統計描述,行χ2檢驗,等級資料采用Wilcoxon 秩和檢驗進行組間比較,以0.05 為檢驗水準,進行雙側檢驗。
2 結果
2.1 兩組學生隨堂測試成績比較
試驗組隨堂測試成績高于對照組,差異有統計學意義(P<0.05),見表2。
表2 兩組學生隨堂測驗成績比較 (±s,分)
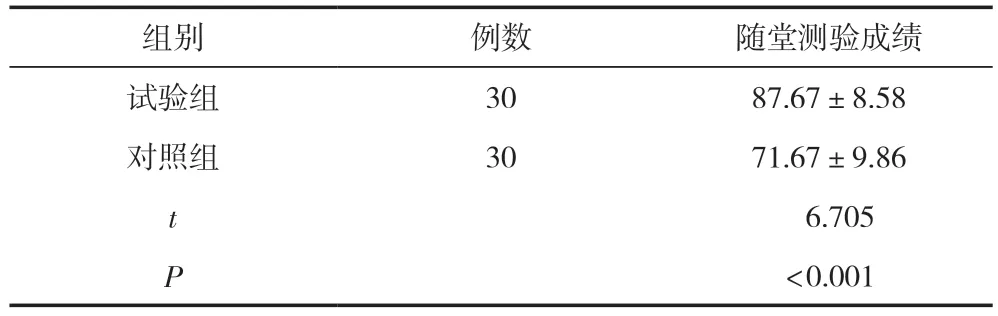
表2 兩組學生隨堂測驗成績比較 (±s,分)
組別 例數 隨堂測驗成績試驗組 30 87.67±8.58對照組 30 71.67±9.86 t 6.705 P<0.001
2.2 兩組的調查問卷結果比較
試驗組對能力提升的自評、學習興趣及對教學方法和效果的滿意度均明顯高于對照組,差異有統計學意義(P<0.05),見表3。
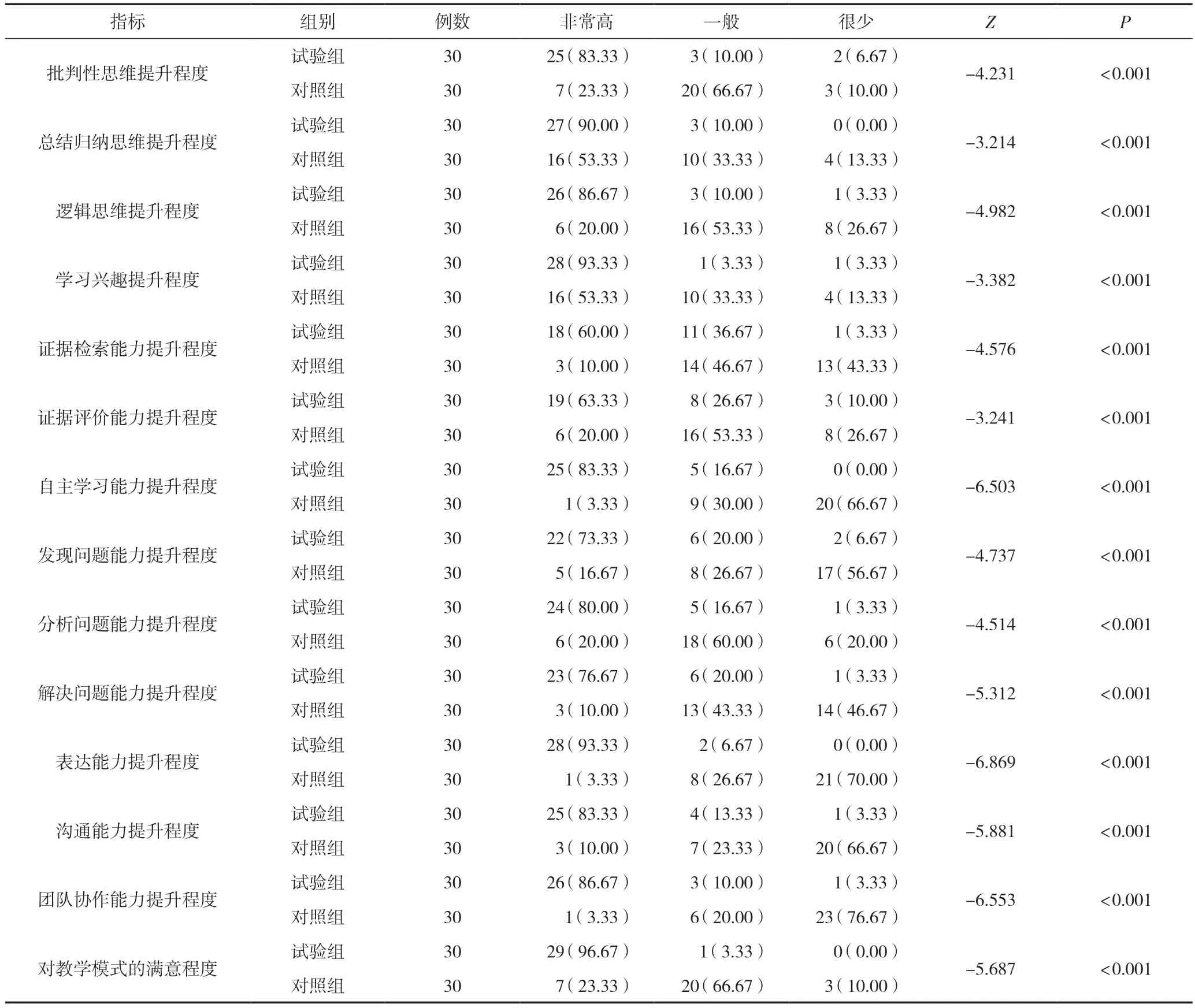
表3 兩組能力提升自評及教學滿意度比較 [n(%)]
3 討論
掌握系統評價方法是中醫藥自身發展的需要[7-9]。本科生學習系統評價方法,對其發表高質量論文,申請大學生創新創業項目,乃至對他們未來的發展,如保研、申請獎學金、就業等都有重要的作用。因此,學生有通過循證醫學課程的學習掌握系統評價方法的明確學習目標,學習態度積極。然而,其內容對于沒有科研實踐經歷的本科生來說理論抽象、邏輯性強、內容枯燥、難于理解。傳統的課堂理論講授的方法很難激發學生的學習興趣。筆者在以往教學過程中,嘗試旁征博引相關研究文獻結合理論進行講解,學生反饋被動接受知識的灌輸,雖然很努力地想學習,但注意力依舊容易渙散,教學效果不佳。如何提高學生學習興趣,使其從被動學習者轉變為主動學習者,提高教學效果,是我們一直在思考的問題。
系統評價強調基于問題來檢索、評價、綜合證據,形成更高級別的證據,其注重理論知識與實踐的有機結合[10]。而教學的實質是培養實踐能力,兩者在本質上是相契合的。在傳統講授教學模式中,學生僅被動接受知識、缺乏思考,難以形成循證實踐所需的主觀能動性和科研創新能力[11]。故傳統教學模式與本章節的學習理念和愿景相悖,限制了教學和學習效果的提升。
CBL 通過講述實際案例解決課程中的關鍵問題,降低課程內容的抽象程度,利于培養學生發現問題、分析問題、解決問題的主動實踐能力,尤其貼合本課程的教學需求[12-13]。TBL 是一種協作學習,旨在通過團隊合作和積極學習來提高學習者的技能,是以教師講授和學生討論相結合的一種教學方法,注重學生的創新性、靈活性與實踐性,以達到更高的學習水平[14]。我們嘗試在LBL 教學基礎上靈活運用CBL 和TBL 教學模式,通過理論講授,學生對系統評價有了系統認識,之后以系統評價研究案例為載體,開展小組合作式學習。學生變被動為主動,自行探索理論如何應用于實踐,通過反思來感知理論和實踐的距離,從而真正學到如何在理論的指導下開展實踐,不僅加深了對理論的理解和掌握,還提高了實踐技能。在小組合作學習中,學生能夠充分發揮其主觀能動性,自主查閱資料,發現、分析、解決問題,培養了獨立思考的能力。合作學習還為學生提供了一個展示自己的機會和平臺,提高了表達和社交能力。在合作討論中,彼此的觀點不斷發生碰撞,對知識的理解也更加深刻。組內成員經過討論,最后達成一致意見,完成共同任務,形成了很強的團隊合作意識。在此基礎上,我們還開展了組間案例分析報告的相互傳閱學習,這不僅拓展了知識面,還讓學生了解到更多元更多層次的思維方式和解決問題的角度,對知識的理解也更加的立體全面,也利于培養學生開放包容、追求卓越的科研精神。
在LBL 教學模式基礎上融合應用CBL 和TBL 的教學模式,提高了系統評價教學的隨堂測試成績,加深了學生對理論的理解和掌握效果,有助于培養邏輯、總結歸納、批判性思維模式,拓展學生的知識面,增長檢索和評價證據的循證實踐能力,提升學生發現、分析、解決問題的能力及表達溝通能力、團隊協作能力等綜合素養。學生積極主動參與教學過程,學習興趣濃厚,課堂氣氛活躍,達到了滿意的教學效果。對教學模式的滿意度調查結果顯示,試驗組明顯優于對照組,且任課過程中教師明顯發現試驗組的學生更傾向于跟老師交流學習過程和結果。
然而,在LBL 教學模式基礎上融合應用CBL 和TBL 的教學模式,比單純運用LBL 教學模式耗時要長。LBL 教學課程講授結束后,學生還有充分的課堂自習時間來回顧教學內容。融合應用CBL 和TBL 的教學模式在正常的課堂時間內沒有完成,占用了一些課外時間。因此,該教學方法對教師的課堂節奏把控力提出了更高的要求,教師應該在小組討論和匯報的時候適時提供引導,以幫助學生高效率地完成系統評價章節的學習。本研究作為教學模式的探索應用,取得了滿意的教學效果,但樣本量較小,旨在為今后的大樣本及循證醫學全過程的教學研究或實踐提供方向和奠定基礎。未來我們將沿著這個方向,一方面加強橫向研究,繼續開展大樣本全程教學研究;另一方面加強縱向深入研究,進一步組織感興趣的學生進行科研選題,并圍繞選題開展系統評價實踐,以促進高質量科研成果的產出。

