不同二氧化碳氣腹壓力值對腹腔鏡兒童手術中動脈血氣指標、心輸出量影響
張京碩, 皇甫彪, 安 斌, 賈玉剛, 敖 利
唐山市婦幼保健院 麻醉科,河北 唐山 063000
腹腔鏡手術的微創優勢使其在兒童手術中的應用越來越多[1]。腹腔鏡手術術中需要建立氣腹,二氧化碳是比較理想的建立氣腹氣體,但其可能對患兒的呼吸循環系統產生不利影響,且患兒年齡越小,二氧化碳氣腹對其影響越大,不利于患兒的圍術期安全[2-3]。目前,對于兒童腹腔鏡手術的氣腹壓力值并無統一的規定,多由術者根據患兒年齡、體質量指數及自身臨床經驗確定[4]。有研究報道,術中二氧化碳氣腹壓力越高,越易獲得滿意的手術視野,但過高的氣腹壓力可能會對患兒呼吸循環系統產生不利影響,因此,在選擇氣腹壓力時應充分考慮手術視野和安全性問題[5-6]。本研究旨在探討不同二氧化碳氣腹壓力對腹腔鏡兒童手術中動脈血氣指標及心輸出量的影響。現報道如下。
1 資料與方法
1.1 一般資料 選取自2018年2月至2020年2月唐山市婦幼保健院收治的97例進行腹腔鏡手術的患兒為研究對象。根據術中氣腹壓力將患兒分為A組[氣腹壓力6 mmHg(1 mmHg=0.133 kPa),n=33)]、B組(氣腹壓力8 mmHg,n=32)和及C組(氣腹壓力10 mmHg,n=32)。納入標準:(1)經臨床診斷,具有行腹腔鏡手術的指征;(2)美國麻醉醫師協會(American society of anesthesiologists,ASA)分級Ⅱ~Ⅲ級,無麻醉禁忌證。排除標準:(1)呼吸系統疾病;(2)相關手術禁忌證;(3)先天性免疫缺陷疾病;(4)血液系統疾病及凝血功能障礙。A組患兒平均年齡(6.12±1.23)歲;男性16例,女性17例;平均體質量(20.16±2.33)kg;原發病:腹股溝斜疝12例,睪丸鞘膜積液4例,闌尾炎9例,其他疾病8例;ASA分級:Ⅱ級21例,Ⅲ級12例。B組患兒平均年齡(6.45±1.01)歲;男性15例,女性17例;平均體質量(21.56±2.66)kg;原發病:腹股溝斜疝11例,睪丸鞘膜積液2例,闌尾炎11例,其他疾病8例;ASA分級:Ⅱ級19例,Ⅲ級13例。C組患兒平均年齡(6.23±1.12)歲;男性18例,女性14例;平均體質量(21.28±2.46)kg;原發病:腹股溝斜疝13例,睪丸鞘膜積液3例,闌尾炎10例,其他疾病6例;ASA分級:Ⅱ級17例,Ⅲ級15例。3組患兒一般資料比較,差異均無統計學意義(P>0.05),具有可比性。本研究經醫院倫理委員會批準。所有患兒家屬均知情同意并簽署知情同意書。
1.2 研究方法 所有患兒均接受腹腔鏡手術,取腳高頭低體位。經靜脈給予咪唑安定0.05 mg/kg鎮靜,給予面罩吸氧,連接PHILIPS Datex-ohmeda多功能心電監護儀。麻醉誘導:依次靜脈給予丙泊酚2.00 mg/kg、順式阿曲庫銨0.15 mg/kg、舒芬太尼0.30 μg/kg。待患兒睫毛反射消失后行氣管插管,連接麻醉機控制呼吸,麻醉維持:泵注丙泊酚3.00~8.00 mg/(kg·h)、瑞芬太尼10.00~15.00 μg/(kg·h)。A組氣腹壓力為6 mmHg,B組氣腹壓力為8 mmHg,C組氣腹壓力為10 mmHg。
1.3 觀察指標 檢測患兒在T1(麻醉5 min后)、T2(充氣5 min后)、T3(充氣15 min后)、T4(停氣腹5 min后)時間點的動脈血氣指標與心輸出量。采用丹麥雷度血氣分析儀檢測動脈血氣指標,包括動脈血pH、動脈血二氧化碳分壓(partical pressure of carbon dioxide,PaCO2)、動脈血氧分壓(arterial partical pressure of oxygen,PaO2),采用超聲心動圖監測心輸出量。由3位醫師組成的團隊對患者術野清晰度情況進行評價,總分1~10分,評分<6分為術野較差,6~8分為良,評分>8分為優,并計算術野優良率。
術野優良率=(優+良)例數/總例數×100%
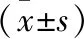
2 結果
2.1 各組動脈血pH值比較 3組間各時間點組間及組內的pH值比較,差異均無統計學意義(P>0.05)。見表1。
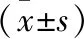
表1 各組動脈血pH值比較
2.2 各組動脈血PaCO2值比較 T1、T4時間點,3組間PaCO2值比較,差異均無統計學意義(P>0.05)。T2、T3時間點,3組PaCO2值均高于各組T1時間點,且C組高于A、B組,差異均有統計學意義(P<0.05)。T4時間點,各組PaCO2值均低于T2、T3時間點,差異均有統計學意義(P<0.05)。見表2。
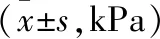
表2 各組動脈血PaCO2值比較
2.3 各組動脈血PaO2值比較 3組間各時間點的PaO2比較,差異均無統計學意義(P>0.05)。T3時間點,各組PaO2值均低于T1、T4時間點,差異有統計學意義(P<0.05)。T2時間點,C組的PaO2值低于T1時間點,差異有統計學意義(P<0.05)。見表3。
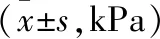
表3 各組動脈血PaO2值比較
2.4 各組動脈血心輸出量值比較 T2、T3時間點,3組心輸出量值均低于T1時間點,差異均有統計學意義(P<0.05)。T4時間點,3組心輸出量值均高于各組T2、T3時間點,同時,C組心輸出量值低于T1時間點,差異均有統計學意義(P<0.05)。T2、T3時間點,C組心輸出量值低于A、B組,差異有統計學意義(P<0.05)。見表4。
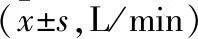
表4 各組動脈血心輸出量值比較
2.5 各組腹腔鏡術野清晰度情況比較 A組術野清晰度優12例、良10例、差11例,優良率為66.67%(22/33);B組術野清晰度優13例、良16例、差3例,優良率為90.63%(29/32);C組術野清晰度優15例、良16例、差1例,優良率為96.88%(31/32)。B、C組腹腔鏡術野清晰度優良率均高于A組,差異均有統計學意義(P<0.05);但B、C組優良率比較,差異無統計學意義(P>0.05)。
3 討論
腹腔鏡手術目前在兒童盆腹腔疾病治療中的應用越來越廣泛,與傳統開腹手術比較,其引起的創傷和應激反應更輕[7]。但由于兒童與成年人的生理特點相差很大,對氣腹的耐受能力較差,因此,腹腔鏡手術在兒童中的應用安全性是臨床研究的熱點[8-9]。有研究報道,腹腔鏡手術中建立二氧化碳氣腹后可引起氣道壓力增加,影響肺的通換氣功能[10]。二氧化碳吸收入血后還可引起高碳酸血癥[11]。兒童的氣道發育尚不成熟,支氣管腔狹窄、軟骨柔軟,缺乏彈力組織保護,肌肉占比小、腹膜厚度低,腹膜表面吸收率高,加之器官儲備能力差,導致氣腹對兒童的影響較成年人大[12]。此外,兒童的呼吸運動主要依靠膈肌升降維持,以腹式呼吸為主,建立氣腹后膈肌上抬,也會加重肺通換氣功能障礙[13]。
目前,臨床對于兒童腹腔鏡手術適宜的氣腹壓力并無統一的規定,氣腹壓力選擇不當可能對患兒呼吸、循環系統產生較大的影響[14]。本研究比較了3組不同氣腹壓力術中不同時間點的血氣分析指標,結果發現,3種氣腹壓力下均可引起患兒血氣指標波動,導致PaCO2值升高,PaO2值下降,停止氣腹后可逐漸恢復。其中,C組(10 mmHg氣腹壓力)患兒血氣指標的變化更加明顯。這是由于在較高氣腹壓力下可導致患兒膈肌上抬較高,對肺部通換氣功能的影響較大,導致胸廓活動受到限制,肺的順應性下降,肺膨脹受到影響,繼而導致潮氣量和功能殘氣量下降,肺泡死腔量和氣道峰壓、平臺壓增加,嚴重時可導致肺不張,使二氧化碳排出受阻而形成蓄積,發生高碳酸血癥[15]。
心輸出量是指心臟每分鐘將血液泵至主動脈的血量,反映循環功能。當心輸出量值下降時提示心臟收縮阻力增加[16]。本研究結果發現,3種氣腹壓力下均可引起患兒心輸出量值下降,其中,C組患兒心輸出量值下降更明顯,在停止氣腹后逐漸恢復。這是由于在較高的氣腹壓力下,會促使二氧化碳通過腹膜、盆腔血管的吸收而彌散進入血液,引起高碳酸血癥。高碳酸血癥狀態下不僅影響血流動力學、酸堿平衡,還可引起交感神經異常興奮,多種縮血管物質大量釋放而導致心率增快、心輸出量值下降[17]。
本研究結果還發現,B、C組腹腔鏡術野清晰度優良率均高于A組,差異均有統計學意義(P<0.05);但B、C組優良率比較,差異無統計學意義(P>0.05)。這提示,B、C組腹腔鏡術野清晰度均優于A組,更有利于手術操作。
綜上所述,在對兒童進行腹腔鏡手術時,采用不同的二氧化碳氣腹壓力值可以顯著影響患兒的動脈血氣指標和心輸出量,采用8 mmHg時具有較好的視野條件,且對患兒的動脈血氣及心輸出量影響較小,可以降低風險,及時采取應對措施。

