萎胃寧湯治療肝郁脾虛夾瘀型慢性萎縮性胃炎臨床觀察*
周文鋒 田永宏 賴勇輝
慢性萎縮性胃炎(Chronic Atrophic Gastritis,CAG)是由消化系統疾病常見的一種胃黏膜慢性炎癥[1],主要病理特點為胃腺體減少、萎縮及黏膜增厚;CAG早期可無明顯癥狀,后逐漸出現胃部灼痛、噯氣、反酸、食欲不振等臨床癥狀,遷延難愈,嚴重影響患者身心健康和生活質量。此病存在炎-癌轉化風險,已被明確定義為癌前疾病[2],目前西醫針對此病主要采取促胃動力、抑酸、保護胃黏膜、根治幽門螺桿菌(Hp)等治療措施[3],但依然不能控制胃黏膜萎縮進展。近年來研究發現,中醫通過辨證與辨病相結合發揮改善CAG炎癥、逆轉炎-癌轉化的優勢[4],本地區CAG中醫證候呈現“濕、瘀、毒、虛”特點,脾虛木郁、久病入絡為主要病機[5],臨床實踐中發現自擬萎胃寧湯可以有效改善患者臨床癥狀,為進一步研究其內在機制,本研究擬通過觀察萎胃寧湯治療前后患者的癥狀、胃鏡下黏膜表現和病理評分,評價萎胃寧湯治療CAG的臨床療效,為今后臨床應用和推廣提供參考,更好地指導中醫藥治療此病。
1 資料與方法
1.1 一般資料選取2020年1月—2021年9月在梅州市人民醫院消化內科及中醫科脾胃病門診就診的120例CAG患者為研究對象,經梅州市人民醫院醫學倫理委員會批準同意。采用隨機數字表法將患者分為治療組與對照組,各60例。治療組:男25例(41.7%),女35例(58.3%);年齡18~65歲,平均年齡(45.2±6.6)歲;病程2~7年,平均病程(6.9±1.3)年。對照組:男27例(45%),女33例(55%);年齡18~65歲,平均年齡(47.8±7.5)歲;病程2~9年,平均病程(6.7±2.3)年。2組患者一般資料對比,差異無統計學意義(P>0.05)。
1.2 納入標準年齡18~65歲;符合《中國慢性胃炎共識意見(2017年,上海)》[6]CAG西醫診斷標準,經胃鏡和胃黏膜組織病理學檢查確診;參考《慢性萎縮性胃炎中西醫治合診療共識意見(2017年)》[7],辨證為肝郁脾虛夾瘀證;Hp陰性或經4聯治療后轉陰,停藥2周以上;患者依從性好,配合治療并簽署知情同意書;入組前4周未口服促胃動力、抑酸、保護胃黏膜等藥物。
1.3 排除標準存在重度腸上皮化生或病理提示癌變;消化道潰瘍或消化系統手術史;存在嚴重心腦血管疾病、精神疾病、惡性腫瘤等基礎疾病;哺乳期、妊娠者;出現或既往相關藥物過敏。
1.4 方法
1.4.1 治療方法對照組:注意飲食、生活習慣等相關宣教,配合常規西藥治療。口服奧美拉唑腸溶膠囊 20 mg,1次/d;連用12周。治療組:在對照組基礎上口服萎胃寧湯治療,萎胃寧湯基本組成:黨參12 g,茯苓15 g,白術15 g,當歸12 g,白芍12 g,柴胡12 g,枳殼10 g,連翹10 g,荊芥10 g,炙甘草6 g,五靈脂6 g,蒲黃6 g。同時根據患者不同的臨床表現,辨證加減藥物組成。若患者腹痛腹脹明顯,加延胡索10 g,莪術10 g;喜溫喜按加桂枝10 g,干姜10 g;納差加神曲20 g;大便溏加炒白扁豆10 g,懷山藥30 g。將中藥置入砂煲,加水600 ml,浸泡20 min后,先中火煮沸,再文火煎煮約20 min,取汁150 ml,1劑/d,分早晚2次服,連續服用12周。
1.4.2 觀察指標中醫證候積分:參照《中藥新藥臨床研究指導原則(試行)》[8]制定肝郁脾虛夾瘀型評分標準:將治療前后患者胃脘刺痛、胸肋痞悶、噯氣、喜太息、便溏等癥狀按照癥狀嚴重程度分別計0、1、2、3分,總分15分,分值越高,癥狀越重。胃血清學指標:比較2組患者治療前后血清胃蛋白酶原Ⅰ(PGⅠ)、胃蛋白酶原Ⅱ(PGⅡ)以及胃泌素-17(G-17)水平變化情況。胃鏡下胃黏膜病理學積分:比較2組患者治療前后胃黏膜改善情況,根據胃黏膜萎縮、腸上皮化生、異性增生程度不同,分別賦予0~3分,分值越高,程度越重。
1.4.3 臨床療效標準根據治療前后中醫證候積分、胃黏膜病理等變化制定本研究療效評價標準。治愈:臨床癥狀消失,中醫證候評分改善90%及以上,內鏡下胃炎消失,病理無腺體萎縮及異常增生;顯效:臨床癥狀基本消失,中醫證候評分改善60%~90%,內鏡下胃炎消失,病理提示腺體萎縮及異常增生改善大于2級;臨床癥狀較前改善,中醫證候評分改善30%~60%,內鏡提示輕度胃炎,病理提示腺體萎縮及異常增生改善大于1/2級;未達到上述標準或較前加重。中醫證候總分變化=(治療前中醫證候總分-治療后中醫證候總分)/治療前中醫證候總分×100%。總有效率=(治愈+顯效+有效)例數/總例數×100%。

2 結果
2.1 2組患者臨床療效比較治療組總有效率顯著高于對照組,P<0.05,差異有統計學意義。見表1。
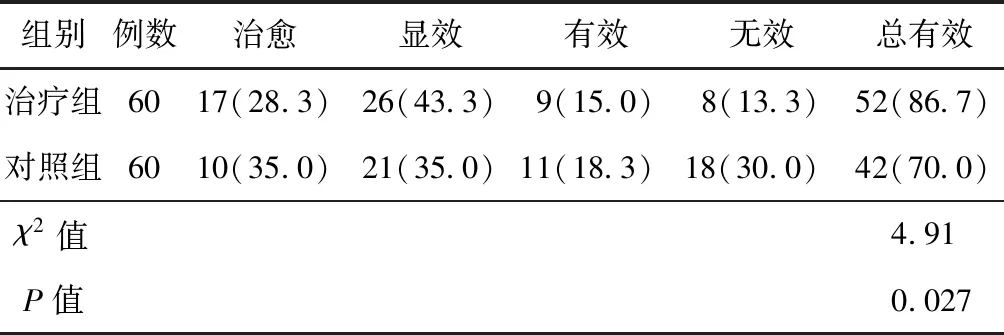
表1 2組患者臨床療效比較 (例,%)
2.2 2組患者中醫證候評分比較治療12周后,2組患者中醫證候(胃脘刺痛,胸肋痞悶,噯氣,喜太息,便溏) 評分顯著下降,差異具有統計學意義(P<0.05);與對照組比較,治療組癥狀明顯改善(P<0.05)。見表2。

表2 2組患者中醫證候評分比較 (分,
2.3 2組患者病理分級及積分比較治療后,2組患者胃黏膜腺體萎縮、腸上皮化生程度、病理積分均較治療前下降(P<0.05)。其中,治療組腺體萎縮、腸上皮化生程度與對照組相比,顯著減輕(P<0.05),病理積分顯著低于對照組(P<0.05)。見表3。
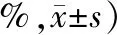
表3 2組患者病理分級及積分變化比較 (例,
2.4 2組患者血清PGⅠ PGⅡ及G-17比較治療后,2組患者血清G-17、PGⅠ水平均較前升高(P<0.05),與對照組相比,治療組血清G-17、PGⅠ水平升高明顯(P<0.05)。2組患者血清PGⅡ水平治療后均較前下降,其中治療組顯著低于對照組 (P<0.05)。見表4。

表4 2組患者血清PGⅠ PGⅡ及G-17比較 (例,
3 討論
CAG一種常見的消化系統疾病,具有慢性、反復性、難治性特點,且與胃癌發病呈正相關,是飲食刺激、不良生活習慣、膽汁反流、遺傳等多種因素[9,10]導致胃黏膜炎癥刺激、腺體萎縮及腸上皮化生的結果,不僅嚴重影響患者的生活質量,甚至關系到患者生命安全。研究表明,盡早積極有效的防治CAG,是阻斷其演變成早期胃癌的關鍵措施,具有重大的臨床意義[11]。此病早期可無特異性臨床癥狀,診斷主要依靠消化內鏡、病理組織學及胃蛋白酶原。現代醫學主要采取改善胃黏膜酸性環境減少黏膜刺激、營養胃黏膜促進再生及修復、根治Hp、促進胃腸蠕動,雖然可以短效改善患者臨床癥狀,但不能完全逆轉胃黏膜細胞異常增殖及改善腺體萎縮[12,13]。同時,抗生素的使用也增加了耐藥風險。因此,針對此病治療依然需要尋求有效可行的臨床方案。
中醫將CAG歸類為“胃脘痛、痞滿、噯氣”等范疇,本地區CAG呈現“濕、瘀、毒、虛”[14]的復雜病理特點,脾虛木郁、濕濁內生、濕熱化毒、久病入絡為此病病機特點,病位在胃、脾、肝,病性為本虛標實,故筆者根據臨床實踐及此病特點,在辨證與辨病基礎上將研究證型設為肝郁脾虛夾瘀型。古人有“內傷脾胃,百病由生”“氣血沖和,百病不生;一生怫郁,百病生焉”論述,因內傷脾胃、肝氣怫郁,導致濕濁、濕熱互結,久則化毒入絡、虛瘀互現,脾虛失運、濕毒血瘀刺激則易引起腸化、異形增生,與現代中醫腫瘤學“濁毒”理論[15,16]不謀而合。此外,肝氣郁結又加重了脾虛失運,精微不得滋養、修復胃黏膜。
萎胃寧方為荊芥連翹湯合逍遙散加減,荊芥連翹湯出自《萬病回春》,經后世創新及拓展運用于消化道黏膜[17]屬于濕熱濁毒證具有較好的效果,現代藥理研究發現荊芥連翹湯可以改善消化道黏膜炎癥、水腫、充血等[18];逍遙散為治療肝郁脾虛代表方,清代醫家葉天士提到“治肝可以安胃”,此方具有疏肝健脾、養血柔肝功效[19],可通過疏肝、柔肝、運脾以調節胃腸功能紊亂。方中柴胡疏肝理氣;荊芥、枳殼調暢厥陰、陽明氣機,恢復脾胃升降,使清陽升、濁氣降;當歸、白芍養血柔肝,改善局部血流;黨參、茯苓、白術健脾化濕,增強免疫,防止苦寒敗胃;連翹苦寒燥濕,解毒化濁,抑制炎癥、腸化生;五靈脂、蒲黃活血止血、化瘀鎮痛;甘草調和諸藥,更好發揮疏肝健脾、理氣止痛、運濕化濁、活血化瘀、解毒抗癌功效。本研究中治療組胃脘刺痛、胸肋痞悶、噯氣、喜太息、便溏等中醫證候評分均教對照組下降明顯,其中治療組胃脘刺痛、胸肋痞悶經治療后評分下降,提示本方可較好地調節胃腸功能、改善患者臨床癥狀,提高患者生活質量。
經治療12周后2組胃黏膜腺體萎縮、腸上皮化生程度、病理積分均較前下降,但治療組下降顯著,萎胃寧方具有抗癌、抑癌功效,改善細胞異常增殖、增生,從而有效降低胃癌發生風險。血清G-17與高胃酸分泌、黏膜萎縮程度相關,在大樣本研究中發現胃癌患者具有大量G-17,與對照組比較,治療后治療組G-17顯著下降,證實本方改善增生程度,逆轉疾病進程。胃蛋白酶原由胃腺體分泌,PGⅠ、PGⅠ/PGⅡ比值下降時提示腺體損害,腺體的數量及功能均受到影響,與對照組相比,治療組在治療后PGⅠ、PGⅡ水平較前明顯改善,表明本方可修復腺體受損、改善腺體功能。
綜上,萎胃寧方聯合西藥治療可以有效緩解CAG患者臨床癥狀,改善胃黏膜腺體萎縮、腸上皮化生程度,提高胃黏膜功能,從而抑制病理進展,降低胃癌發生風險,為中西醫結合治療此病提供依據,值得臨床推廣運用。

