醫保支付方式改革對醫療行為的影響研究
楊 玲 何蓓蓓/ 常州市婦幼保健院
醫療保障作為國家和社會的重要組成部分,其支付方式的改革將深刻影響醫療機構的經營策略、醫生的治療行為以及患者的就醫選擇。隨著我國醫保制度不斷完善,醫保支付方式的改革已經成為醫保制度改革的核心內容,如何確保在新的醫保支付制度下,既能控制醫療費用的快速增長,又能確保醫療服務的質量和效率,是我們當前面臨的重要課題。
一、醫保支付方式改革概述
醫保支付方式改革是當前我國醫保體制改革的重要組成部分,其目的是為了更有效地控制醫療費用、提高醫療服務質量、促進醫療資源合理配置,同時保障公民基本醫療需求。改革的核心在于調整醫療服務提供者和醫療保險之間的支付關系,激勵醫療機構提供更高質量、更高性價比的醫療服務,減少不必要的醫療檢查和治療,避免資源浪費,從而達到降低整體醫療費用、提高醫療服務效率的目標。目前使用較多的醫保支付方式主要有:按服務項目付費(Fee-for-Service,FFS)、按病例付費(Case-based Payment)、按人頭付費(Capitation)、按床日付費(Per Diem)、綜合支付(Bundled Payment)。
開展醫保支付方式改革,有助于醫療機構控制醫療費用,減少醫療資源浪費,使醫療資源得到更有效的分配和利用。通過激勵醫療機構提供性價比更高的服務,可以降低醫療費用增長率,減輕政府、社會和個人的經濟負擔(魏先江,2023);同時,也有利于提高醫療服務質量,滿足人民群眾的基本醫療需求。優化支付結構,不僅可以鼓勵醫療機構關注患者的實際治療效果,還能提升患者的整體治療體驗,推動醫療服務進一步向以患者為中心的方向發展。此外,優化支付結構還有助于實現醫療資源的均衡分配,使患者能夠更加公平地獲得醫療服務。醫保支付方式改革是實現醫療體系可持續發展的關鍵,對于構建高質量、高效率的醫療衛生體系具有深遠的經濟和社會意義。
二、醫保支付方式改革對醫療行為的影響
(一)激勵效應
在傳統的按項目付費方式下,醫療機構和醫生收入與提供的醫療服務數量直接相關,這很可能導致過度醫療和資源浪費。然而,新的醫保支付方式,如診斷相關組(DRGs)支付、全額預付制和性能支付,對醫療行為可以產生更為積極的激勵效應。
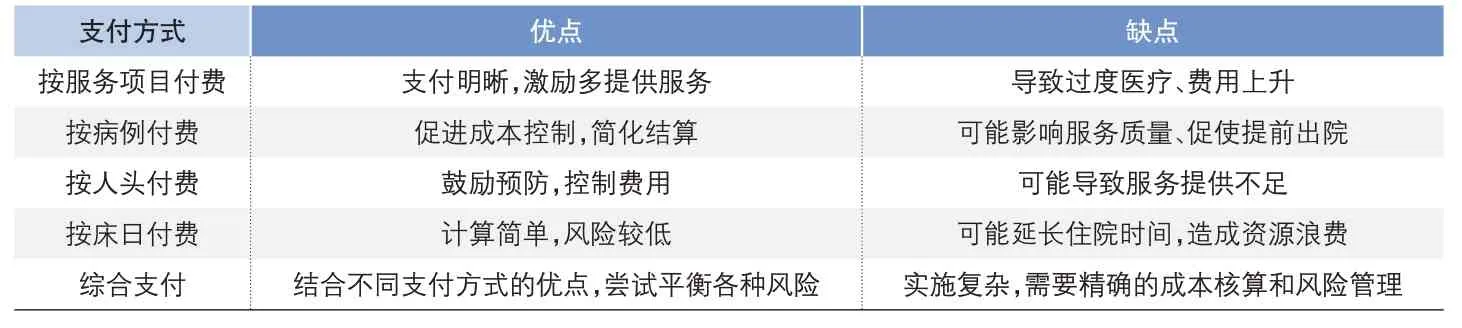
?表1 支付方式的特點
診斷相關組支付方式鼓勵醫療機構為患者提供高質量和高效率的服務,因為在固定的支付標準下,只有提供高效的服務,醫療機構才能獲得利潤。這種支付方式促使醫療機構更加關注醫療服務的質量和效率,而不是簡單地提供更多的服務。
全額預付制則鼓勵醫療機構為患者提供必要且合理的醫療服務,因為醫療機構的收入與患者的實際醫療服務使用情況無關,這種支付方式可以降低過度醫療的風險,確保患者獲得真正需要的醫療服務。
性能支付則直接關聯醫療機構的收入與其服務的績效,鼓勵醫療機構提供高質量的服務,如果醫療機構的服務績效不佳,其收入可能會受到影響。這種支付方式有助于提高醫療服務的整體水平,確保患者獲得滿意的醫療服務。
新的醫保支付方式也對醫療行為產生積極的激勵效應,有助于實現醫療資源的合理配置,提高醫療服務的質量和效率,最終實現醫療服務的可持續發展(張伶俐,2023)。
(二)質量與效率
醫保支付方式的改革,特別是與質量和效率密切相關的新型支付方式,如診斷相關組(DRGs)支付、全額預付制和性能支付,都以改善醫療服務的質量與效率為目的。傳統的按項目付費方式往往重視數量而忽視質量,但新的支付方式將質量放在了核心位置。診斷相關組(DRGs)支付方式,通過為每個診斷組設定一個固定的支付標準,促使醫療機構在有限的資源內提供最優質的服務,這種制度為醫療機構帶來在控制成本的同時確保質量的雙重挑戰。因此,醫療機構需要更加關注治療方法、藥物使用和其他醫療資源的選擇,確保既能滿足患者的需求,又能在成本控制的框架內工作。而全額預付制通過為每位參保人支付一定的費用,鼓勵醫療機構更加注重預防和早期干預,而不是等待疾病惡化后再進行昂貴的治療,這種前瞻性的思考和行動方式有助于提高整體的醫療效率,降低長期醫療費用(馬燕,2021)。性能支付則通過將醫療機構的收入與其服務績效直接關聯,鼓勵醫療機構不斷追求更高的服務質量,這種直接的財務激勵可以為醫療機構提供持續改進的動力,使其始終保持在提供優質服務的最前沿。這些支付方式的改革有一個共同點,即對醫療質量與效率的重視,預示著未來醫療行為將更加注重患者的實際需求和醫療資源的合理使用。
然而,這些新型支付方式也帶來一系列的挑戰。例如,診斷相關組(DRGs)支付可能導致過度診療和忽視個體患者的特定需要,因為它將醫療服務歸納為固定的診斷組;全額預付制可能讓醫療機構在盡量控制成本的同時,降低某些治療的效果;性能支付則可能導致醫療機構過度關注可測量的指標,而忽視難以量化的個性化醫療服務。為了確保這些支付方式真正實現其改善醫療質量與效率的目的,醫療政策制定者和執行者需要密切關注其實際效果,持續進行調整,確保它們真正為患者和整個醫療系統帶來最大的價值。
(三)資源分配
醫保支付方式的改革對醫療資源分配產生顯著影響,傳統的按項目付費方式可能導致醫療資源的不合理分配,因為它鼓勵醫療機構提供盡可能多的服務來獲得更多的收入(常媚,2021)。而新的支付方式都旨在更合理地分配醫療資源。診斷相關組(DRGs)支付方式要求醫療機構在固定的支付標準下為患者提供服務,這促使醫療機構更加關注如何合理使用有限的資源來滿足患者的需求。全額預付制則鼓勵醫療機構為患者提供必要和合理的醫療服務,而不是無休止地提供昂貴的治療,這有助于確保醫療資源被分配到那些真正需要的地方。性能支付通過與績效關聯來確定支付標準,鼓勵醫療機構提供高質量的服務,這種方式確保優質服務的醫療機構獲得更多的資源,從而進一步提高整體醫療服務的質量。為了更直觀地說明這些支付方式對資源分配的影響,表2 列示了四種支付方式及其資源分配方向,從中可以看出,新的醫保支付方式對醫療資源的合理分配起到積極的促進作用,有助于確保醫療資源被分配到真正需要的地方。
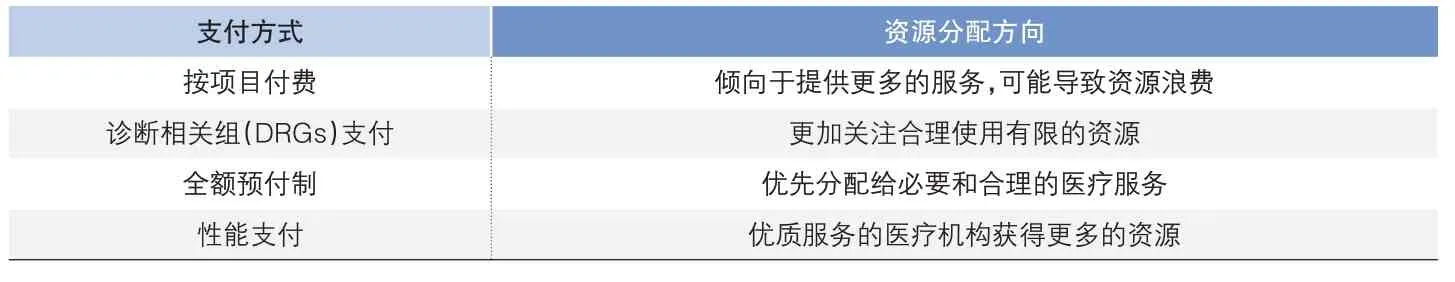
?表2 四種支付方式及其資源分配方向
(四)患者滿意度
患者滿意度作為醫療服務的關鍵指標,直接反映出醫療服務的質量和效果。隨著醫保支付方式的改革,患者滿意度的考量越發受到重視,在傳統的按項目付費方式下,醫療服務的提供往往是偏重數量,可能導致醫療服務的質量受到忽視,從而影響患者的滿意度(陳晨,2022)。而新的支付方式更加關注醫療服務的質量和患者的實際需求。診斷相關組(DRGs)支付方式鼓勵醫療機構為患者提供高質量和高效率的服務,這不僅有助于提高醫療服務的效果,還可以增加患者的信任度和滿意度。全額預付制鼓勵醫療機構提供必要和合理的醫療服務,這有助于減少過度醫療的現象,讓患者感到更加安心。而性能支付直接將醫療機構的收入與其服務績效關聯,鼓勵醫療機構不斷追求更高的服務質量,從而滿足患者的期望和需求。因此,新的醫保支付方式有助于提高患者滿意度,實現醫療服務的人性化,這不僅有助于提高醫療服務的整體水平,還能進一步鞏固醫療機構與患者之間的信任關系,為實現醫療服務的可持續發展打下堅實的基礎。
三、醫保支付方式改革進程中醫療行為的優化路徑
(一)加強培訓與教育
在醫保支付方式改革的背景下,加強醫療人員的培訓與教育顯得尤為重要。因為新的支付機制往往要求醫療機構在有限的資源下提供更高質量的服務,這就對醫療人員的專業能力和服務意識提出了更高的要求。培訓與教育不僅能夠提高醫療人員的專業技能,而且能幫助他們適應改革帶來的新的挑戰和需求。例如,診斷相關組(DRGs)支付方式要求醫療機構在固定的支付標準下為患者提供服務,這就需要醫療人員更加注重疾病的早期診斷和治療,以及對患者的全程管理(韓優莉,2021)。而這些都需要通過培訓與教育來加以實現。新的支付方式也可以為醫療人員提供更多的學習和成長機會。他們可以通過培訓了解到最新的醫療技術和治療方法,從而不斷提高自己的專業能力。同時,培訓與教育也有助于培養醫療人員的服務意識,使他們更加注重患者的需求和滿意度,這不僅有助于提高醫療服務的質量,還能提升患者的信任度和忠誠度。因此,加強培訓與教育是醫保支付方式改革進程中醫療行為優化的關鍵路徑之一,對于推動醫療服務的持續改進和提高患者滿意度具有至關重要的作用。
(二)完善內部審查機制
醫保支付方式的改革對醫療機構的運作方式提出了新的要求,尤其是在資源分配和服務質量上。為了確保醫療服務的質量與效率,完善內部審查機制顯得尤為關鍵,一個有效的內部審查機制可以確保醫療機構的各項服務都符合規定的標準,從而確保患者得到高質量的醫療服務(王堅強、王奕婷,2021)。此外,一個完善的審查機制還可以及時發現和糾正醫療服務中的問題,從而避免不必要的損失和風險。例如,醫療機構可以通過內部審查來確保醫療服務的合理性,避免過度醫療和資源浪費。同時,內部審查也可以評估醫療服務的效果,為醫療機構的進一步改進提供有力的依據。表3展示審查內容及其作用,從中可以看出,完善內部審查機制在醫保支付方式改革進程中起到關鍵作用。它不僅可以確保醫療服務的質量和效率,還為醫療機構的持續改進提供有力的支撐,因此,醫療機構應當重視內部審查機制的建設和完善,確保其在醫保支付方式改革中發揮應有的作用。
(三)深化與醫保部門的合作
醫保部門與醫療機構的緊密合作在確保醫療服務質量和醫保資源合理使用中起到決定性的作用。隨著醫保支付方式的逐步改革,兩者之間的合作不僅局限于簡單的支付流程,更涉及深度的信息共享、數據分析和聯合管理。為了更好地適應改革帶來的挑戰,醫療機構與醫保部門的深度合作顯得尤為重要,這種合作能夠幫助醫療機構更準確地掌握醫保政策的動向,更高效地管理醫療資源,并為醫療服務的持續改進提供有力支持(潘開虎、鄧德強,2019)。例如,醫保部門可以與醫療機構共同建立一個動態的數據共享平臺,實時更新醫保政策和醫療服務數據,從而幫助醫療機構更好地進行決策。表4 展示了醫療機構與醫保部門深化合作的重要性,從中可以看出,與醫保部門的深度合作在醫保支付方式改革進程中具有多方面的優勢和價值,它不僅有助于醫療機構更好地適應改革帶來的挑戰,還能為醫療服務的持續改進和醫保資源的合理使用提供有力的支撐。因此,醫療機構應當積極與醫保部門建立并深化合作關系,確保兩者的合作在醫保支付方式改革中發揮最大的價值。
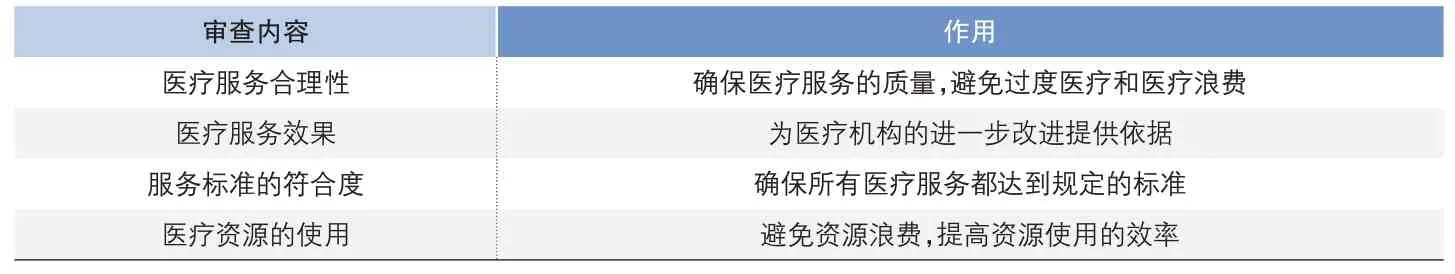
?表3 審查內容及其作用
(四)提高患者參與度
隨著醫保支付方式的持續改革,患者參與度逐漸被視為醫療服務質量提升的重要手段。提高患者參與度意味著讓患者在醫療決策中扮演更加積極的角色,從而使醫療服務更加貼合患者的實際需求,在新的支付方式下,患者的反饋和滿意度直接關系到醫療機構的經濟收益,因此鼓勵患者參與已成為各大醫療機構努力的方向。通過提供更加透明的醫療信息、建立有效的溝通渠道以及引入患者滿意度調查等方式,醫療機構不僅可以更好地了解患者的需求,還能根據患者的反饋持續優化服務。例如,許多醫療機構現在都引入數字化的患者管理系統,允許患者在線預約、查詢醫療記錄和提供反饋,這些措施都大大提高了患者就醫的便利性和滿意度。同時,醫療機構也可以通過患者參與的方式,提高患者對治療方案的理解和接受度,從而提高治療效果。更重要的是,患者參與可以幫助醫療機構與患者建立形成良好的醫患關系,這不僅有助于提高醫療服務的質量和效率,還為醫療機構在醫保支付方式改革中取得更好的經濟效益創造有利條件。
醫保支付方式改革是當今醫療體系中的一項重大變革,其目標是確保患者獲得更高質量、更高效率的醫療服務,同時也確保醫療機構在提供服務的過程中實現經濟效益的最大化。醫保支付方式改革是一個系統性、復雜性的過程,它需要醫保部門、醫療機構、患者以及其他相關方的共同努力和合作,只有這樣,改革才能夠真正實現預期目標,為全社會創造更大的價值。

