小兒外科住院患者營養不良與超重肥胖對住院經濟的影響
莊鑫赟 王育紅 鄭敏燕 許玉蓮 郭雨柔
機體的營養水平是各類疾病發病率和死亡率相關的重要影響因素[1]。兒童營養水平是衡量社會營養發展情況的指標之一。確定影響此人群營養的有關因素可為制定減輕兒童營養不良及其后果的計劃提供支持[2]。臨床營養科的作用日益得到重視,營養治療作為傳統疾病治療方式的有力補充,它所發揮的治療效果是不言而喻的。泉州市是國家營養改善計劃的試點之一,良好的營養使兒童能夠健康地成長,而營養不良則制約了兒童發展[3]。肥胖癥的流行在全球范圍內正在迅速增加,流行病學研究顯示,肥胖與多種癌癥類型相關聯[1]。肥胖誘導或促進腫瘤發生的機制包括胰島素抵抗和導致的慢性高胰島素血癥,類固醇激素的生物利用度增加局部炎癥,這些機制因癌癥部位而異。患有營養不良的兒童免疫力減弱,容易導致長期的發育遲緩、死亡風險增加,更嚴重者需要緊急治療才能生存[4]。本研究選取泉州市婦幼保健院·兒童醫院2018年11月1日—2019年10月31日收治的2 088 例小兒外科住院患者,將住院患兒分為正常、營養不良、超重肥胖3 組,3 組均接受常規外科手術治療,分析泉州市婦幼保健院·兒童醫院小兒外科住院人群不同營養水平在住院總費用、住院天數方面的差異。
1 資料與方法
1.1 一般資料
選擇2018年11月1日—2019年10月31日在泉州市婦幼保健院·兒童醫院小兒外科住院的2 088 例小兒外科住院患者。所有疾病診斷標準均參照《諸福棠實用兒科學》[5]。
1.2 方法
1.2.1 研究內容
醫學體檢由經過培訓的護士采用標準方法進行。對所有入院患兒進行身高(2 歲以下測量身長)和體質量測量。身長采用嬰幼兒身長測量計,精確度0.1 cm;身高用立柱式身高計測定,精確度0.1 cm;體質量用電子體質量秤測定,精確度0.01 kg。
1.2.2 評價標準
0 ~5 歲采用2007年發布的WHO 標準判定,其中5 歲以下采用年齡別體質量,5 歲及以上采用年齡別身體質量指數,低于同年齡同性別2 個標準差為中度營養不良,低于同年齡同性別3 個標準差為重度營養不良;身長別體質量Z 值或身體質量指數Z 值超過同年齡同性別Z 值的2 個標準差為超重,超過3 個標準差為肥胖。>5 ~18歲學生營養不良判定標準按照WS/T 456—2014《學齡兒童青少年營養不良篩查》[6]篩查,包括生長遲緩和消瘦;超重、肥胖采用WS/T 586—2018《學齡兒童青少年超重與肥胖篩查》[7]判定。根據結果,查找以上2 個標準量表,將年齡別體質量、身高別體質量、年齡別身高數據與相對應的各標準界值進行比較,分成正常、營養不良、超重肥胖3 組,并均接受常規外科手術治療。
1.3 統計學處理
采用SPSS 25.0 統計學軟件進行數據分析。計量資料以[M(Q1~Q3)]表示,采用Kruskal-Wallis 法檢驗;計數資料以n(%)表示,采用χ2檢驗,多組之間占比的比較用Bonferroni 法。P<0.05 為差異有統計學意義。
2 結果
2.1 一般情況
共收集到2 088 例患兒的各項體檢數據,其中男童1 651 例,女童437 例。0 ~1 歲組813 例(男童648 例,女童165 例);>1 ~5 歲組755 例(男童600 例,女童155 例);>5 ~18 歲組520 例(男童403 例,女童117 例)。
2.2 住院患兒營養基線水平
2.2.1 住院患兒營養水平
小兒外科住院患者營養不良占比和超重肥胖占比分別為6.9%(144/2 088)和3.4%(72/2 088)。各年齡段間、男女間營養不良占比差異無統計學意義(P>0.05);>5 ~18 歲超重肥胖占比高于0 ~1 歲組和>1 ~5歲組(P<0.05);男性患兒超重肥胖占比高于女性(P<0.05)。見表1。
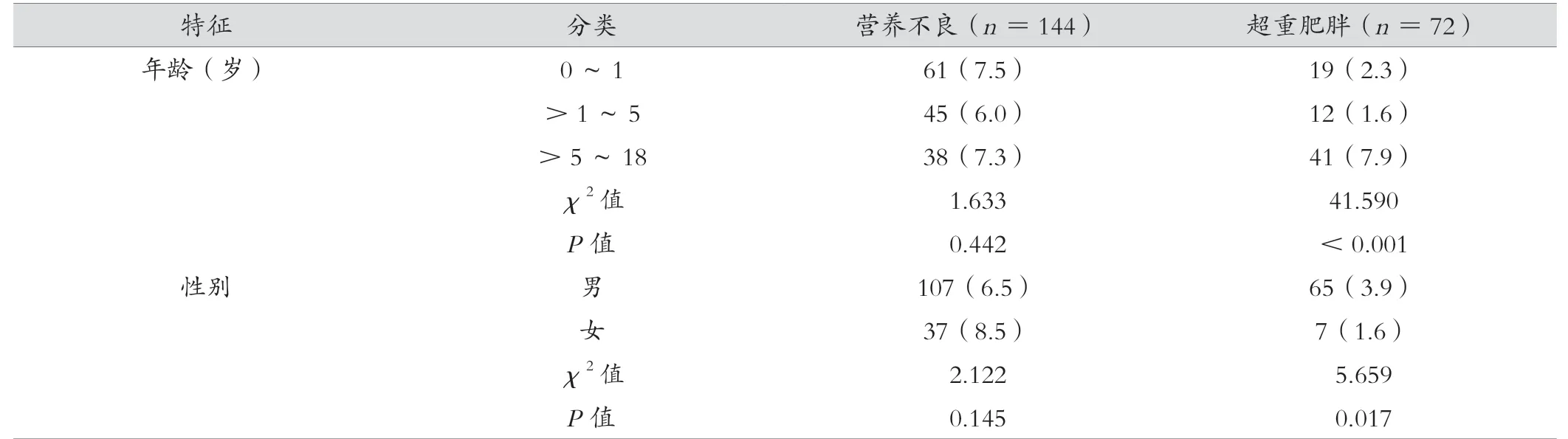
表1 不同特征小兒外科住院患者營養水平比較[例(%)]
2.2.2 不同性別患兒營養水平按年齡段進行分層分析
不同年齡組中男性和女性營養不良占比差異無統計學意義(P>0.05)。見表2。>5 ~18 歲年齡組男性超重肥胖占比(9.7%)高于女性(1.7%)(P<0.05),其余各年齡組不同性別間比較差異無統計學意義(P>0.05)。見表3。

表2 不同年齡組不同性別小兒外科住院患者營養不良狀況比較[例(%)]

表3 不同年齡組不同性別小兒外科住院患者超重肥胖狀況比較[例(%)]
2.3 不同營養水平住院天數、住院總費用比較
營養不良組住院天數、住院總費用高于其他組(P<0.05)。見表4。
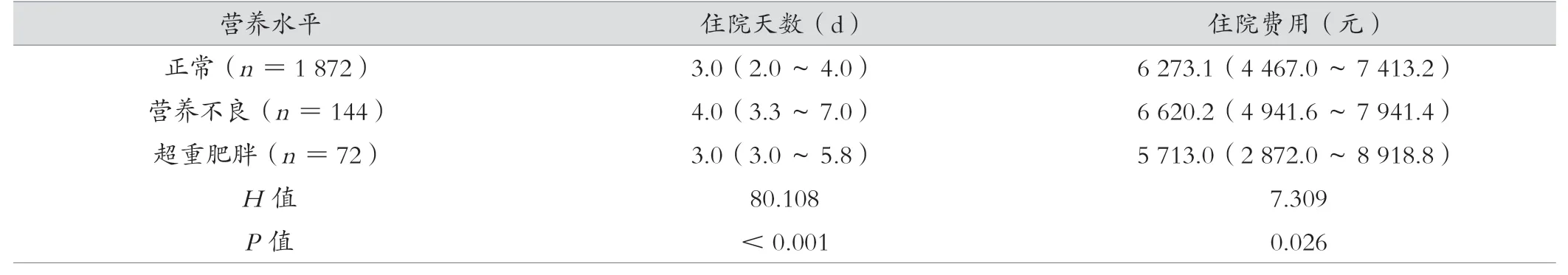
表4 不同營養水平住院患者的住院天數、住院費用比較[M(Q1~Q3)]
3 討論
隨著公共衛生和醫療服務體系的改善,肥胖對死亡率的影響可能會隨著時間的推移而減弱[8]。國家和國際對相關疾病的監測計劃目的在于提高兒童、青少年及其家庭對肥胖癥及包括糖尿病和心血管相關疾病的健康后果的認識,教導社區成員在飲食和體育活動方面的生活方式改變,以避免后代的肥胖癥流行[9]。多種形式的營養不良并存是一種全球現象。營養不良通常與發育遲緩并存[10]。臨床一線的醫務工作者需具備多學科診療的意識,不僅僅是聚焦于注:>5 ~18 歲超重肥胖占比分別與0 ~1 歲組和>1 ~5 歲組比較,χ2=22.707、30.629,P<0.001。當前疾病的治療,更要控制和改善影響疾病進程的各條件因素,從而達到更佳的臨床療效。
本研究顯示,小兒外科住院患者營養不良占比為6.9%,超重肥胖占比為3.4%,營養不良組在住院天數、住院總費用均高于正常及超重肥胖組。表明營養不良是小兒外科住院患者更需重視的營養問題,臨床營養科的相關干預措施意義重大。不同年齡組中男性和女性營養不良占比差異無統計學意義(P>0.05)。自2013年美國營養和飲食學會、美國腸外與腸內營養學會達成關于營養不良特征的共識以來,人們對營養不良的關注日益增加[8]。據估計,發達國家住院患者的小兒營養不良患病率在5%~27%[11]。針對發展中國家的營養不良問題,有學者提出通過現代方法對主食進行營養素強化的技術有可能成為傳統植物育種方法的有力補充,該技術可通過提高必需營養素水平,降低影響營養素的生物利用度的抗營養素物質水平來幫助彌補作物必需營養素不足,并改善人類健康[12]。人們普遍認為,人群在飲食攝入,飲食模式和飲食質量方面的差異是了解人群內和人群間存在疾病發病和負擔結果不一致的關鍵[13]。營養不良的病因錯綜復雜,有器質性原因、喂養行為問題以及原發疾病的伴隨結果等,對營養不良的多種原因采取針對性的干預治療,達到延緩甚至糾正營養不良的結果,這是醫院臨床營養的工作重心。
本研究的小兒外科住院患者中>5 ~18 歲超重肥胖占比(7.9%)高于0 ~1 歲(2.3%)和>1 ~5 歲(1.6%);男性患兒超重肥胖占比(3.9%)高于女性(1.6%)。按照年齡段對超重肥胖占比在男女生間的差異性進行比較,發現>5 ~18 歲組男生超重肥胖占比(9.7%)高于女生(1.7%),0 ~1 歲組和>1 ~5 歲組不同性別超重肥胖占比差異無統計學意義(P>0.05)。提示小兒外科>5 ~18 歲男性住院患兒的超重肥胖占比較高,應引起注意,為后續臨床營養科在該科專題宣教的重點人群。超重肥胖是21 世紀公共衛生領域面臨的巨大挑戰[14]。兒童期和青少年期肥胖與許多像代謝綜合征、胰島素抵抗、糖尿病、多囊性卵巢綜合征和心血管疾病的不良健康后果相關。有研究顯示,超重肥胖與較差的認知功能相關,影響兒童少年的學習效率[15]。不良的飲食習慣和生活方式可能會進一步增加這些已經升高的風險[16]。用傳統藥物治療超重肥胖患者顯示出明顯的短期復發率和對患者的遠期有害作用。針對超重肥胖的重癥患兒,在每日總熱卡攝入不變的情況下,提升蛋白質占所攝入食物熱卡的百分比,為可供借鑒的一線營養治療策略[17]。此外,學校供餐計劃為解決學生營養狀況問題提供新的思路[18]。雖然本研究顯示,超重肥胖組與正常組比較,在住院天數、住院費用上差距不大,但考慮超重肥胖的相關危害性,臨床營養科對相關科室的超重肥胖宣教工作應持續推進。
一個國家兒童和孕產婦財富增加、孕產婦識字率、糧食安全以及衛生條件的改善是營養狀況的最有力的預測指標。在一些科學研究中也發現了富裕程度與較少發生營養不良之間的相關性[19]。急性或慢性疾病的治療干預措施還可能由于新陳代謝的變化而加劇營養狀況不佳,這種與疾病相關的營養狀況不佳使治療計劃復雜化,并對患者的臨床結局產生負面影響,如康復時間、并發癥風險和再入院率,這給醫療服務帶來了更大的壓力[20]。因此,對患者進行入院前的營養水平評估,發揮臨床營養科的積極干預作用,應成為臨床診療服務過程的一個重要環節。
綜上所述,泉州市婦幼保健院·兒童醫院小兒外科>5 ~18 歲男性住院患兒的超重肥胖占比較高,應引起注意,為后續臨床營養科在該科專題宣教的重點人群;營養不良可影響臨床結局,提升醫務人員的臨床營養意識,對患者進行入院前的營養水平評估,發揮臨床營養科的常規治療作用,可節約患兒住院總費用,縮短住院時長,可改善醫院的臨床療效和床位周轉率。

