重復經顱磁刺激結合平衡針療法對腦卒中后患者睡眠質量與心理的影響
楊華中,崔金龍,范鶴馨,熊中慧,姚沅勉,周莎莎,崔文秀,孫天寶
1 湘雅博愛康復醫院,湖南 長沙 410100;
2 上海市第一康復醫院,上海 200090
腦卒中患者的睡眠質量受到心理情緒、生理狀態和腦損傷區域等多因素的共同影響[1]。腦卒中患者出現睡眠障礙(sleep disorders,SD)作為一種相對獨立的危險因素,對其健康狀況產生了顯著影響。患者本身機體產生的變化和周圍環境改變等引起了患者的睡眠異常,出現晝夜時間規律紊亂[2],表現為睡眠時間減少、易醒、嗜睡或疲勞等癥狀[3]。重復經顱磁刺激(repetitive transcranial magnetic stimulation,rTMS)是一種無創電刺激對中樞神經和周圍神經相互影響的物理治療手段,可增加正常人體腦部多巴胺的水平促使多巴胺釋放增多,rTMS利用磁場頻率(≤1 Hz)的刺激可抑制大腦皮質的興奮性從而改善睡眠[4-5]。研究發現,心理障礙和SD 之間的關系基本成正比,平衡針療法治療頑固性失眠癥安全有效,它與常規針刺的療效基本相當,但操作簡便,減小因針刺帶給患者的痛苦,臨床實用性較強[6-7]。本研究分別采用心理治療、rTMS、心理治療結合平衡針療法、心理治療結合rTMS 結合平衡針療法,對腦卒中后患者SD及心理的療效差異,并探討可能存在的作用機制,為其臨床治療提供科學依據。
1 臨床資料
1.1 病例選擇標準
1.1.1診斷標準
1.1.1.1腦卒中診斷標準 ① 符合由中華醫學會神經病學分會、中華醫學會神經病學分會腦血管病學組、中國急性缺血性腦卒中制定的診治指南《中國急性缺血性腦卒中診治指南2018》[8]中腦梗死的診斷標準。② 經頭顱MRI 或者CT 檢查確診為基底核區。
1.1.1.2SD 診斷標準 ①符合《中國失眠防治指南》[9]中腦卒中后SD的診斷標準。
1.1.2納入標準 ① 匹茲堡睡眠質量指數量表(pittsburgh sleep quality index,PSQI)評分≥11 分;② 漢密爾頓焦慮量表(hamilton anxiety scale,HAMA)評分>7 分,漢密爾頓抑郁量表(hamilton depression rating scale,HAMD)評分>8 分;③ 首次發病,病情穩定,病程<6 個月;④ 年齡40~65 歲;⑤ 收縮壓90~139 mm Hg,舒張壓60~89 mm Hg;⑥ 自愿簽署知情同意書,可完成評估與治療者。
1.1.3排除標準 ① PSQI 評分≤10 分;② HAMA評分<7 分,HAMD 評分<8 分;③ 嚴重的心、肝、肺等臟器功能不全者,如心力衰竭等;④ 拒絕心理、rTMS 及平衡針治療者;⑤ 合并腦腫瘤、短暫性腦缺血發作或腦外傷者;⑥ 合并哺乳期、妊娠期或其他原因。
1.1.4剔除和脫落及終止實驗標準 ① 因各種原因中途退出者;② 未按研究流程或資料不全、主要指標缺項等無法判斷安全性或療效者;③ 納入病例但出現并發癥或發生嚴重不良事件者;④ 在研究期間死亡者;⑤ 因自身或其他原因主動退出者。
1.2 一般資料
選取2021 年1—12 月在湘雅博愛康復醫院就診的腦卒中后出現SD 的患者60 例,采用隨機數字表法分為rTMS組、平衡針組、聯合組各20例,3組性別、偏癱側、年齡、病程比較,差異無統計學意義(P>0.05),具有可比性,見表1。本研究經湘雅博愛康復醫院倫理委員會審查與批準(審批號:20190103-1)。
2 方 法
2.1 治療方法
3 組均進行常規康復治療(如作業治療、運動治療等)與常規藥物治療(對血壓進行一定的控制,調節血糖,維持水電解質平衡,口服阿司匹林100 mg,1 次/d;硫酸氫氯吡格雷75 mg,1 次/d;阿托伐他汀鈣片20 mg,1 次/晚),治療過程中注意運動強度,治療時間4周。
2.1.1rTMS 組 在常規康復治療的基礎上加上心理治療和rTMS 治療,按排序先后進行,共4 周,6 d/周,50 min/d。
2.1.1.1心理治療 治療場地選擇安靜、溫馨而舒適的獨立區域。① 針對性治療:心理治療師多聽取患者的訴求,相互溝通,針對主要問題解決患者近期愿望,鼓勵患者戰勝病魔,學習調節情緒和作息時間。② 認知行為干預:在咨詢和交流過程中找到患者負面情緒的原因,及時進行認知行為干預,糾正患者錯誤的認知及行為,并協助指導患者建立有助于康復的信念,告知目前治療的意義、價值及目標。③ 共情體驗:如實記錄患者的表情、面容、言語等情況,建立良好的關系,醫務人員及時了解患者的想法[10]。30 min/次,1次/d。
2.1.1.2rTMS 治療 采用武漢依瑞德生產YRD CCY-Ⅱ磁場刺激儀,直徑12 cm,圓形線圈;刺激部位為左前額葉背外側區;刺激強度最大2.0 T,刺激頻率1 Hz,靜息運動閾值為90%,單次刺激30 次,間歇1 s,重復40次,總刺激次數1 200次。20 min/次,1次/d。
2.1.2平衡針組 心理治療+平衡針療法,按排序先后進行,共4周,6 d/周,40 min/d。
2.1.2.1心理治療 方法同“2.1.1.1”。
2.1.2.2平衡針療法 采用蘇州華倫醫療順和毫針,為一次性無菌毫針,規格:0.30 mm×40 mm,型號:GB2024—94。雙側取穴:主穴采用神門穴[11],配穴采用調神穴[12],常規消毒局部皮膚,快速直刺深度約1 寸,得氣后采用行上下提插的手法,出現放射性麻木、酸脹感等針刺感后出針,無需留針。10 min/次,1次/d。
2.1.3聯合組 心理治療+rTMS 治療+平衡針療法,按排序先后進行,共4周,6 d/周,60 min/d,具體操作方法如前所述。
2.2 觀察指標
2.2.1療效評定標準 采用尼莫地平法計算療效指數,以匹茲堡睡眠指數量表(Pittsburgh sleep quality index,PSQI)評分為評價標準,療效指數=(治療后-治療前)/治療前×100%。療效依據《中藥新藥臨床研究指導原則(試行)》[13]判定,① 痊愈:療效指數為≥75%;② 顯效:療效指數為50%~74%;③ 有效:療效指數為25%~49%;④ 無效:療效指數為<25%。總有效率=(痊愈+顯效+有效)/總例數×100%。
2.2.2睡眠質量評定 采用PSQI對患者的SD 程度進行主觀評價,包括7個指標(睡眠質量、睡眠藥物、睡眠時間、入睡時間、日間功能、睡眠障礙及睡眠效率),每項按0~3 等級,總分值0~21 分,分數越低睡眠質量越好,分數越高睡眠質量越差。
2.2.3心理評定 ① 焦慮評定:采用HAMA 對患者的焦慮程度進行評價,量表包含14 項,每項內容需依據癥狀由輕到重,采取0~4 分5 級評分法,結果總分>29 分為嚴重焦慮,21~28 分為重度焦慮,15~20 分為中度焦慮,7~14 分為輕度焦慮,<7 分表示正常[14]。② 抑郁評定:采用HAMD對患者的抑郁程度進行評價,量表包含17 項,評估結果總分<7 分表示無抑郁;7~17 分為輕度抑郁;18~24 分為中度抑郁;>24分為重度抑郁[15]。
2.2.4血清含量測定 治療前后患者測定當天上午7:30—8:30抽取空腹靜脈血約4 mL,提取血清放置于-80 ℃低溫處保存、備檢。采用酶聯免疫吸附法檢測血清γ-氨基丁酸(gamma-aminobutyric acid,GABA)與5-羥色胺(5-hydroxytryptamine,5-HT)含量[16]。人5-HT ELISA 試劑盒(貨號:ZC-31658)與人GABA ELISA 試劑盒(貨號:ZC-32268)均購自上海茁彩生物科技有限公司。
2.3 統計學方法
數據處理采用SPSS 24.0軟件進行統計學分析,計量資料以(±s)描述,計數資料以“率”或百分比描述。3 組間比較,符合正態性、方差齊性檢驗的進行單因素方差分析,對出現統計學差異的使用最小顯著性差異法(LSD-t法)進行組間的兩兩比較,組內比較采用配對樣本t檢驗,多組間率的比較采用χ2檢驗,P<0.05為差異具有統計學意義。
2.4 質量控制
本研究中采用評定量表法、心理治療、rTMS 治療、平衡針療法和ELISA 法測定GABA、5-HT 含量,由于評估與治療環境、治療方法及操作規程等相關因素可能會影響研究結果,為減少偏倚發生,保證研究數據的可靠性,特制定如下操作規程:① 評估和治療均選擇統一場地;② 評定指標由專業評定治療師操作完成;③ 心理治療由同一心理醫生操作;④ rTMS 治療由同一物理治療師操作;⑤ 平衡針療法由同一針灸醫師操作;⑥ 所有檢測指標由同一檢驗科人員測定;⑦ 所有數據收集均由研究者指定人員獨立完成。
3 結 果
3.1 3組臨床療效比較
平衡針組1例因治療期間針刺時痛覺敏感而主動退出,療程未過1/2,不予納入效果評價。治療4周后,聯合組總有效率均高于平衡針組和rTMS 組(P<0.05)。見表2。

表2 3組臨床療效比較(n,%)Table 2 Comparison of clinical efficacy in three groups (n,%)
3.2 3組PQSI評分比較
治療前組間比較,3 組患者PSQI 評分差異均無統計學意義(P>0.05),具有可比性。治療后平衡針組、rTMS 組、聯合組患者PSQI 評分均較治療前明顯下降(P<0.05)。治療后組間比較,與聯合組比較,rTMS 組與平衡針組PSQI 評分均明顯升高(P<0.05)。見表3。
表3 3組PQSI評分比較(±s)分Table 3 Comparison of PQSI score in three groups (±s) Scores

表3 3組PQSI評分比較(±s)分Table 3 Comparison of PQSI score in three groups (±s) Scores
注:與治療前比較,1) P<0.05;與rTMS組比較,2) P<0.05;與平衡針組比較,3) P<0.05。Note: Compared with that before treatment, 1) P<0.05; compared with the rTMS group, 2) P<0.05; compared with the balance acupuncture group, 3) P<0.05.
?
3.3 3組HAMA評分比較
治療前組間比較,平衡針組、rTMS組、聯合組患者HAMA 評分差異均無統計學意義(P>0.05)。治療后3組HAMA評分均較治療前明顯下降(P<0.05)。治療后組間比較,與聯合組比較,rTMS 組與平衡針組HAMA評分均明顯升高(P<0.05)。見表4。
表4 3組HAMA評分比較(±s)分Table 4 Comparison of HAMA score in three groups (±s) Scores

表4 3組HAMA評分比較(±s)分Table 4 Comparison of HAMA score in three groups (±s) Scores
注:與治療前比較,1) P<0.05;與rTMS組比較,2) P<0.05;與平衡針組比較,3) P<0.05。Note: Compared with that before treatment, 1) P<0.05; compared with the rTMS group, 2) P<0.05; compared with the balance acupuncture group, 3) P<0.05.
?
3.4 3組HAMD評分比較
治療前組間比較,3 組患者HAMD 評分差異均無統計學意義(P>0.05)。治療后3 組患者HAMD評分均較治療前明顯下降(P<0.05)。治療后組間比較,與聯合組比較,rTMS 組與平衡針組HAMD 評分均明顯升高(P<0.05)。見表5。
表5 3組HAMD評分比較(±s)分Table 5 Comparison of HAMD score in three groups (±s) Scores

表5 3組HAMD評分比較(±s)分Table 5 Comparison of HAMD score in three groups (±s) Scores
注:與治療前比較,1) P<0.05;與rTMS組比較,2) P<0.05;與平衡針組比較,3) P<0.05。Note: Compared with that before treatment, 1) P<0.05; compared with the rTMS group, 2) P<0.05; compared with the balance acupuncture group, 3) P<0.05.
?
3.5 3組GABA含量比較
治療前組間比較,3 組血清GABA 含量差異均無統計學意義(P>0.05)。治療后3 組血清GABA含量均較治療前明顯升高(P<0.05)。治療后組間比較,與聯合組比較,rTMS 組與平衡針組血清GABA含量均明顯降低(P<0.05)。見表6。
表6 3組GABA含量比較(±s) μmol/LTable 6 Comparison of GABA in three groups(±s) μmol/L
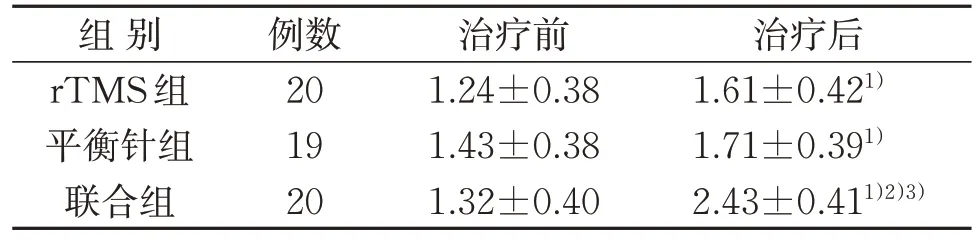
表6 3組GABA含量比較(±s) μmol/LTable 6 Comparison of GABA in three groups(±s) μmol/L
注:與治療前比較,1) P<0.05;與rTMS組比較,2) P<0.05;與平衡針組比較,3) P<0.05。Note: Compared with that before treatment, 1) P<0.05; compared with the rTMS group, 2) P<0.05; compared with the balance acupuncture group, 3) P<0.05.
?
3.6 3組5-HT含量比較
治療前組間比較,3 組血清5-HT 含量差異均無統計學意義(P>0.05)。治療后3 組血清5-HT 含量均較治療前明顯升高(P<0.05)。治療后組間比較,與聯合組比較,rTMS 組與平衡針組血清5-HT 含量均明顯降低(P<0.05)。見表7。
表7 3組5-HT含量比較(±s) pg/mLTable 7 Comparison of 5-HT in three groups (±s) pg/mL

表7 3組5-HT含量比較(±s) pg/mLTable 7 Comparison of 5-HT in three groups (±s) pg/mL
注:與治療前比較,1) P<0.05;與rTMS組比較,2) P<0.05;與平衡針組比較,3) P<0.05。Note: Compared with that before treatment, 1) P<0.05; compared with the rTMS group, 2) P<0.05; compared with the balance acupuncture group, 3) P<0.05.
?
4 討 論
腦卒中是中老年人常見的一種嚴重疾病,其后的SD 是一個被忽視但需緊急關注的并發癥[17]。研究發現,腦卒中患者中存在SD 的比例高達77.23%,這嚴重影響了患者的生活質量[18]。西醫認為SD 與腦卒中后日常生活能力下降和心理情緒波動有關[19],而中醫則認為可能是由于陰陽不交所致。腦卒中后的抑郁(post stroke depression,PSD)半年發生率約為30%[20],進一步增加了患者的病情復雜性,降低了生活質量,并可能提高復發率和病死率。基底節區腦梗死雖然較少引起言語和認知功能障礙,但常表現為“三偏征”和肢體協調障礙,且良好的睡眠質量對神經保護、促進修復和功能恢復具有潛在的作用[21]。目前針對SD 的治療方法有限,因此,探索更有效的干預措施是臨床研究的重點。
有研究發現,rTMS 通過磁電轉化刺激大腦皮層,可調節神經遞質與受體敏感性,改善腦血流及大腦內分泌功能,促進神經營養因子的生成,修復受損神經,促進患者功能恢復[22]。平衡針療法刺激健側穴位可以通暢氣血,調整氣機,促進機體陰陽協調。應用平衡針治療將傳統醫學與現代醫學相結合,對外周神經穴位進行針灸,激發人體自身修復能力,從而提高患者的功能[23]。本研究同樣發現:rTMS與平衡針療法是針對睡眠障礙與情緒障礙治療較好的方法,rTMS 組和平衡針組睡眠障礙PQSI評分、焦慮HAMA 評分、抑郁HAMD 評分,以及GABA 和5-HT 均較治療前顯著改善,2 組總有效率均在70%以上;2組分別與聯合組進行對比發現,聯合組符合“外周-中樞”協同干預機制,刺激外周神經靶軸相關穴位,同時應用rTMS刺激在大腦中樞的靶位,通過共同神經調控機制,使人體自我修復及防御能力得以有效激發,進而發揮對疾病的治療作用,取得更好的治療效果。本研究發現,治療后聯合組總有效率、睡眠障礙PQSI 評分、焦慮HAMA 評分和抑郁HAMD評分下降水平,以及GABA和5-HT上升水平均較rTMS 組和平衡針組顯著改善,這說明在中西醫結合雙重治療作用下效果更優于單一治療。
睡眠-覺醒交替循環與生物鐘周期性振蕩、神經遞質間的相互作用、細胞因子及激素作用等密切相關,是維持人體生理功能的重要保障。血清5-HT 與GABA 是中樞系統中非常重要的神經遞質,調節覺醒與睡眠[24],對睡眠的維持與啟動起非常重要[25-26]。通過大量血液取樣和睡眠測試,表明GABA、5-HT 降低導致睡眠-覺醒的異常,引起淺睡眠增多,睡眠片段化、睡眠時間減少,覺醒增多等,針刺能增加血清5-HT、GABA 含量從而達到改善失眠癥狀的目的[27-28]。李仲文等[16]研究發現,神門可上調血清GABA含量,神門-三陰交配伍使血清5-HT、GABA 含量均顯著上升,治療后神門-三陰交組血清5-HT、GABA 含量明顯高于神門組,而與三陰交組比較差異無統計學意義。由此推測,神門-三陰交可能是通過調整5-HT、GABA 含量改善睡眠狀況、提高睡眠質量從而發揮穴位配伍效應。
綜上所述,聯合組PSQI評分明顯低于另外2組,聯合組采用1 Hz 頻率的rTMS 刺激左前額葉背外側區,通過降低大腦皮質的興奮性來改善睡眠,加上平衡針療法對卒中后大腦皮層功能紊亂和病理狀態進行調節,采用的神門穴和調神穴均有調節睡眠的作用,因此聯合組的PSQI 評分更低,睡眠改善程度越好。同時rTMS調節腦部供血,神門穴刺激可能促使心經使心臟增加腦部的供血,使體內血清5-HT、GABA 明顯上升,含量明顯高于rTMS 組和平衡針組,從而改善睡眠與情緒,因此HAMA、HAMD 評分也明顯低于rTMS 組和平衡針組。本研究局限于經費及研究時間的相關問題,未分析各組不良反應情況,未對后期隨訪評定及遠期診療的療效進行跟蹤;對后期研究我們將加大腦卒中后SD對客觀性指標的選擇,對研究療效全面性做進一步的驗證;對研究對象增加樣本量、進行后期隨訪及協同增效對數據精準化、持續發展做進一步研究;建立睡眠與心理關系的相關性研究。

