老年冠心病患者PCI術后主要心腦血管不良事件發生情況及影響因素分析
張隆英
(北大醫療魯中醫院心血管內科,山東 淄博,255400)
冠心病是指由于冠狀動脈血流受限,導致心肌缺血、缺氧以及心肌細胞死亡的一種疾病[1]。其臨床癥狀主要表現為胸痛、胸悶、氣短、心悸等,發展到一定程度會引起心肌梗死,甚者造成患者的死亡。臨床通常采用經皮冠狀動脈介入治療(Percutaneous Coronary Intervention,PCI)治療冠心病,通過介入手段擴張狹窄的冠狀動脈,采取藥物、介入、手術等方式,應對患者的病因、癥狀、并發癥,從而緩解癥狀[3-4]。和傳統的開胸手術進行比較,介入治療帶給患者的創傷小、恢復快等,因此越來越受到患者的青睞。對冠心病老年患者開展PCI手術存在一些問題。首先,老年患者通常伴隨有多種合并癥,如腎功能不全、心力衰竭等,會增加手術的風險。其次,老年患者的血管通常較為脆弱,會增加手術中血管損傷的風險。此外,老年患者的免疫功能和自愈能力較差,術后感染和并發癥的風險也相對較高[5]。因此,需要進一步的研究來深入了解冠心病老年患者進行PCI手術后心腦血管不良事件的發生率和影響因素,以改進手術策略、術后管理和預防措施,提高老年患者的手術效果和預后。為此,本研究選取北大醫療魯中醫院110例接受PCI術治療的冠心病老年患者作為研究對象,統計其術后主要心腦血管不良事件(Major Adverse Cardiovascular Events,MACCE)發生情況,并分析總結其影響因素,總結如下。
1 資料與方法
1.1 一般資料
回顧性分析2020年1月—2022年12月北大醫療魯中醫院行PCI術治療的112例冠心病老年患者的病歷資料。患者及其家屬對本研究內容均知情并簽署知情同意書。本研究獲得北大醫療魯中醫院醫學倫理委員會審批通過。
1.2 納入與排除標準
納入標準:①年齡≥60歲;②對患者實施相關檢查,與《冠心病心臟康復基層指南(2020年)》[6]中相關診斷一致患者;③首次接受PCI治療的患者;④意識清醒,可良好配合的患者;⑤臨床病歷資料無缺損患者。
排除標準:①認知障礙患者;②免疫系統功能異常患者;③血液系統疾病患者;④存在腎臟移植史患者;⑤合并心肌炎、急性腦血管炎患者;⑥PCI治療失敗的患者;⑦臨床資料不完整患者。
1.3 方法
①通過對住院病歷、術后電話隨訪等方式,對患者的基本資料予以收集,包括年齡、性別、吸煙史、糖尿病史等;②統計患者手術前后血壓、實驗室相關指標,包括平均動脈壓、白細胞、紅細胞、血小板、血紅蛋白等;③收集患者入院時基本情況,包括腎功能情況、紐約心臟病協會(NYHA)心功能分級[5]、高尿酸、高血脂;④收集患者手術中的具體情況,包括是否出現左主干病變、病變血管總數量、是否為C型病變、植入支架數量,以及實驗室相關指標的變化,如24 h平均動脈壓及血脂、肝腎功能、血常規等。
1.4 觀察指標
對上述患者進行為期2年的隨訪,記錄MACCE發生的情況。MACCE主要包括以下方面:心源性死亡、全因死亡、再次心肌梗死、血運重建、支架內血栓、腦卒中。將以上提到的因素在MACCE組、無MACCE組進行比較,針對存在統計學意義的因素,再進行非條件二分類Logistic回歸分析。
1.5 統計學分析
2 結果
2.1 患者基本情況
112例患者中包括67例男性,45例女性;年齡60~92歲,平均年齡(72.35±4.48)歲。所有患者至少植入1枚支架,按照患者臨床表現、PCI時機,10例為急性ST段抬高型心肌梗死急診PCI術,22例為急性ST段抬高型心肌梗死延遲 PCI術,25例為穩定型心絞痛,非 ST段抬高型急性冠狀動脈綜合征(包括非ST段抬高型心肌梗死和不穩定型心絞痛)55例。
2.2 冠心病老年患者PCI術后發生MACCE的情況
納入116例冠心病老年患者,隨訪2年,失訪4例,出現MACCE的共計33例,占29.46%。
2.3 冠心病老年患者手術前后血壓、實驗室相關指標比較
冠心病老年患者手術前后血壓、實驗室相關指標變化情況,見表1。白細胞、低密度脂蛋白膽固醇在手術前后比較,差異有統計學意義(P<0.05);手術前后其他手術指標比較,差異無統計學意義(P>0.05)。
表1 冠心病老年患者手術前后血壓、實驗室相關指標變化情況比較 ( ±s)
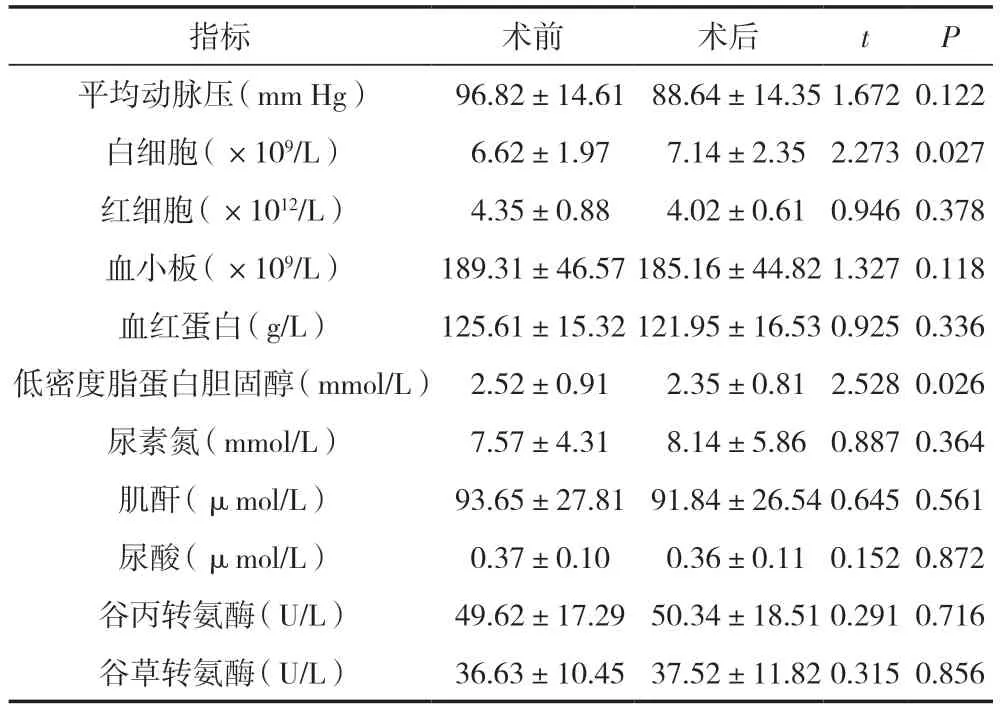
表1 冠心病老年患者手術前后血壓、實驗室相關指標變化情況比較 ( ±s)
注:1 mm Hg≈0.133 kPa。
指標術前術后tP平均動脈壓(mm Hg) 96.82±14.61 88.64±14.351.6720.122白細胞(×109/L) 6.62±1.97 7.14±2.352.2730.027紅細胞(×1012/L) 4.35±0.88 4.02±0.610.9460.378血小板(×109/L)189.31±46.57185.16±44.821.3270.118血紅蛋白(g/L)125.61±15.32121.95±16.530.9250.336低密度脂蛋白膽固醇(mmol/L) 2.52±0.91 2.35±0.812.5280.026尿素氮(mmol/L) 7.57±4.31 8.14±5.860.8870.364肌酐(μmol/L) 93.65±27.81 91.84±26.540.6450.561尿酸(μmol/L) 0.37±0.10 0.36±0.110.1520.872谷丙轉氨酶(U/L) 49.62±17.29 50.34±18.510.2910.716谷草轉氨酶(U/L) 36.63±10.45 37.52±11.820.3150.856
2.4 患者PCI術后 MACCE發生的單因素分析
糖尿病、腎功能不全、高尿酸、NYHA分級、多支血管病變、左主干病變、C型病變、植入支架數量為冠心病老年患者PCI術后MACCE發生的危險因素,差異有統計學意義(P<0.05),見表2。
表2 MACCE發生的單因素分析 [n(%)/(±s)]
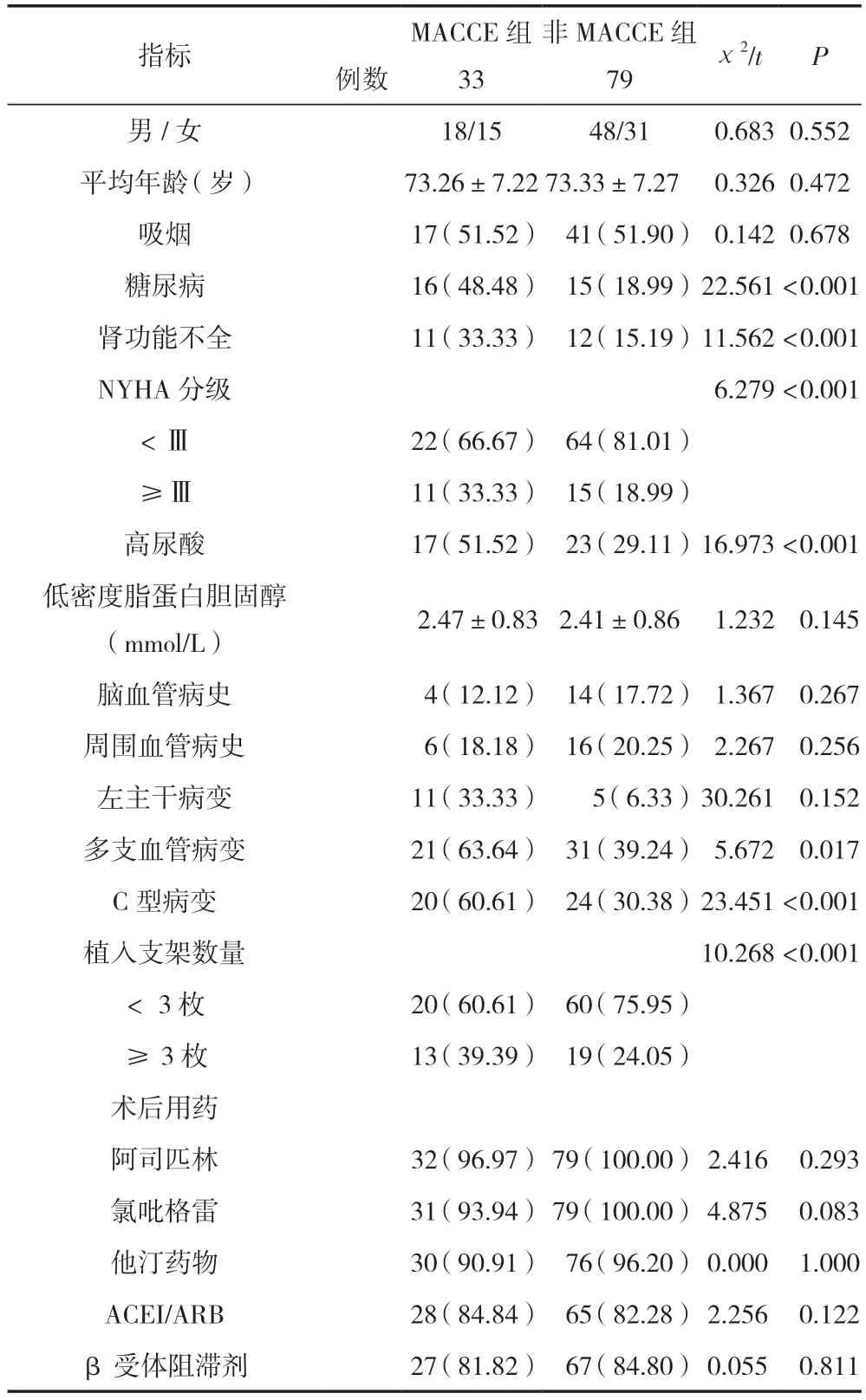
表2 MACCE發生的單因素分析 [n(%)/(±s)]
指標例數MACCE組33非MACCE組79χ2/t P男/女18/1548/31 0.6830.552平均年齡(歲)73.26±7.22 73.33±7.27 0.3260.472吸煙17(51.52) 41(51.90) 0.1420.678糖尿病16(48.48) 15(18.99)22.561<0.001腎功能不全11(33.33) 12(15.19)11.562<0.001 NYHA分級 6.279<0.001<Ⅲ22(66.67) 64(81.01)≥Ⅲ11(33.33) 15(18.99)高尿酸17(51.52) 23(29.11)16.973<0.001低密度脂蛋白膽固醇(mmol/L) 2.47±0.832.41±0.86 1.232 0.145腦血管病史 4(12.12) 14(17.72) 1.367 0.267周圍血管病史 6(18.18) 16(20.25) 2.267 0.256左主干病變11(33.33) 5(6.33)30.261 0.152多支血管病變21(63.64) 31(39.24) 5.672 0.017 C型病變20(60.61) 24(30.38)23.451<0.001植入支架數量10.268<0.001<3枚20(60.61) 60(75.95)≥3枚13(39.39) 19(24.05)術后用藥阿司匹林32(96.97)79(100.00)2.416 0.293氯吡格雷31(93.94)79(100.00)4.875 0.083他汀藥物30(90.91) 76(96.20)0.000 1.000 ACEI/ARB28(84.84) 65(82.28)2.256 0.122 β受體阻滯劑27(81.82) 67(84.80)0.055 0.811
2.5 患者PCI術后 MACCE發生的多因素Logistic回歸分析
將以上存在差異的單因素作為自變量,即糖尿病、腎功能不全、高尿酸、NYHA分級、多支血管病變、左主干病變、C型病變、植入支架數量,因變量為冠心病老年患者PCI術后是否發生MACCE,是記為1分,否記為0分。最終得出,MACCE發生的獨立影響因素為以下5個,即糖尿病、高尿酸水平、左主干病變、C型病變、植入支架數量,差異有統計學意義(P<0.05),見表3。
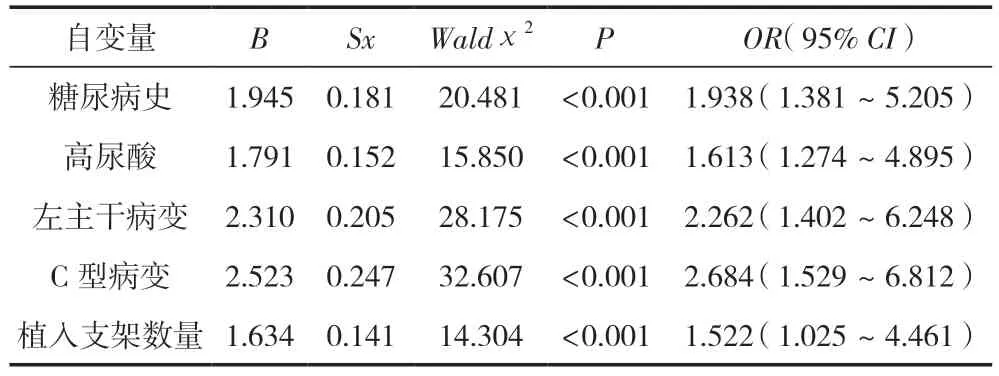
表3 MACCE發生的多因素Logistic回歸分析
3 討論
冠心病是一種臨床較為常見的心血管疾病。隨著患者年齡的增加該病的病死率呈上升趨勢,對人民健康構成了較大的威脅[7-8]。據統計,全球每年有超過700萬人死于冠心病,其中病死率最高的是65歲以上的老年人[9]。近年來,冠心病的發病率不斷上升,最主要的原因是現代人的生活方式改變、工作壓力過大、飲食生活不科學、缺乏運動等[10-11]。此外,由于近年來人口老齡化現象愈發嚴重,導致冠心病的患病率增加。現階段對于冠心病臨床主要應用藥物、PCI治療。其中血管擴張劑、抗血小板藥物、降低膽固醇藥物等屬于藥物治療[12]。PCI治療是一種介入性治療方法,通過介入導管將藥物或氣體注入到狹窄的血管內,以擴張血管并恢復血流,從而緩解癥狀和降低心臟負擔;短期來看,PCI治療可以有效改善患者的癥狀,減輕心臟負擔,但中遠期的療效還需進一步評估[13-14]。
本研究共納入116例冠心病老年患者,隨訪2年,失訪4例,出現MACCE的共計33例(29.46%)。該結果高于黃奎等[15]報道的數據。由此可見,北大醫療魯中醫院冠心病老年患者PCI術后容易出現MACCE,要及時采取措施進行干預。本研究結果顯示,糖尿病、高尿酸水平、左主干病變、C型病變、植入支架數量為MACCE發生的獨立影響因素,差異有統計學意義(P<0.05)。原因在于,糖尿病患者往往存在多種危險因素,如高血壓、高血脂、肥胖等,受到上述因素的作用,可能造成心血管不良事件出現;如本身有糖尿病的患者,未有效控制其血糖,也會增加血液黏稠度,提升血小板活性,進而損傷血管內皮功能,增加發生心腦血管不良事件的風險;糖尿病患者可能存在心肌梗死、心律失常等并發癥,這些并發癥也會增加心血管不良事件的風險,與劉松年等[16]有關報道一致。其次,高尿酸往往伴隨著多種心血管危險因素,如高血壓、糖尿病、高血脂等;高尿酸還可能存在肥胖、代謝綜合征、低腎功能等疾病,這些疾病也會增加心血管不良事件的發生風險;高尿酸會導致內皮細胞功能損傷,促進氧化應激反應,使得血液中活性氧含量增加,進而加速血管功能的退化,造成心腦血管不良事件的發生[17-18]。左主干病變會導致冠狀動脈血流減少,血管內膜平滑肌細胞增生,血管壁厚度增加,最終引起心腦血管不良事件的發生;左主干病變患者的冠狀動脈狹窄程度較嚴重,手術難度較大,操作風險較高。根據PCI的成功率和危險性,將冠狀動脈病變分為三種,即A、B、C型,這當中最為復雜的是C型病變,面臨更高的手術難度,要將較長的支架植入其中,使得術后血栓發生風險更大;C型病變的狹窄多發生在血管分叉處,血流湍流性增大,使得血小板更容易聚集,同時也增加了形成血栓的風險,導致心腦血管不良事件發生[19]。植入支架的數量增多,會增加術后血管內膜損傷面積,從而增加血栓形成和血管內狹窄的風險。雖然,近年來逐漸研發上市了藥物洗脫支架,可對血管內膜增生問題進行處理,但是藥物洗脫會對其修復功能產生不良影響,導致血液呈高凝狀態,引起心腦血管不良事件的發生風險增加,所以臨床要重視此方面。ONZZAMI等[20]也進行了類似的試驗,結果和本研究相符。但是,本研究選取的樣本量較少,今后有待進一步研究。
綜上所述,冠心病老年患者PCI術后發生心腦血管不良事件是一個復雜的問題,其中糖尿病、高尿酸水平、左主干病變、C型病變、植入支架數量等因素均會對其產生影響。了解這些影響因素,可以幫助醫生更好地選擇治療方案,減少心腦血管不良事件的發生。

