酷似肺腺癌的腫瘤—經典型細支氣管腺瘤1 例報告
王星輝
肺細支氣管腺瘤(bronchiolar adenoma,BA)是近年來逐漸被認識的一種肺良性腫瘤,該腫瘤無論在影像學還是在病理形態學上均與肺腺癌相似,在臨床工作中極易誤診,本文擬對1 例BA 患者進行回顧性分析,現報道如下。
1 病例
1.1 一般情況 患者女性,48 歲,2021 年2 月12 日患者受涼后出現陣發性咳嗽,咳白色黏痰,院外自服藥物治療(具體藥物名稱劑量及頻率不詳),上述癥狀反復出現。2021 年8 月25 日胸部CT 掃描顯示左肺下葉片狀磨玻璃病灶,巢樣改變,強化不明顯,最長徑約1.5 cm,見封三圖6,考慮癌性結節,建議抗炎后復查。抗炎治療6 d 后,經山東省立醫院影像遠程會診,意見為左肺下葉后基底段多房囊性改變,并肺門淋巴結腫大,腫瘤不排除。患者要求手術治療,于2021 年9 月12 日行胸腔鏡左肺下葉腫物楔形切除術。術中見胸內無胸水,無粘連,斜裂發育好,腫物位于左肺下葉后基底段,腫物大小約1.5 cm×1 cm,無胸膜凹陷。術中快速病理診斷:考慮微浸潤腺癌(左肺下葉),建議術后明確診斷。
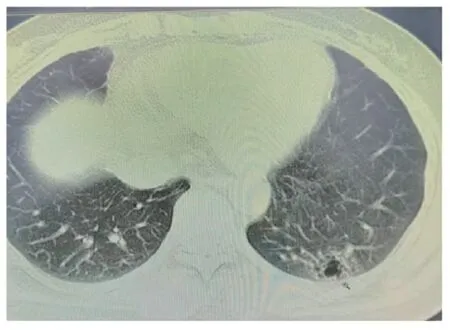
圖6 胸部CT圖像
1.2 巨檢 楔形切除肺組織一塊,大小5cm×3cm×1cm,一側為鋼絲吻合緣,長7cm,距吻合緣1cm見一腫物,大小2 cm×2 cm×1 cm,切面實性,灰白、灰黑色,局部見多個小囊腔,囊腔直徑0.1 ~0.2 cm。
1.3 鏡檢 低倍鏡下可見腫瘤由大小不一的腺樣結構構成,類似腺泡,見封三圖7,部分腔內含黏液及泡沫樣細胞,局部腺腔周圍可見細支氣管和厚壁血管。局部間質纖維組織增生,炎細胞浸潤。高倍鏡下觀察發現腫瘤由雙層細胞構成,腔面細胞立方或柱狀,細胞排列較擁擠,胞質少,淡粉染,核圓形或卵圓形,異型性不明顯,核分裂少見。免疫組化:腺樣結構呈明顯的雙層或復層結構,而腔面細胞外圍基底樣細胞p63 陽性表達,見封三圖8,腔面細胞及基底樣細胞TTF-1 均陽性,見封三圖9,術后常規病理診斷為經典型細支氣管腺瘤。
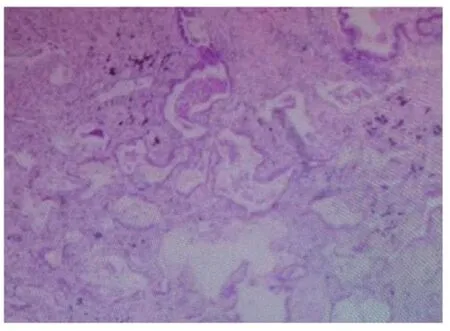
圖7 腫瘤性腺管類似腺泡樣結構(HE 染色,×100)
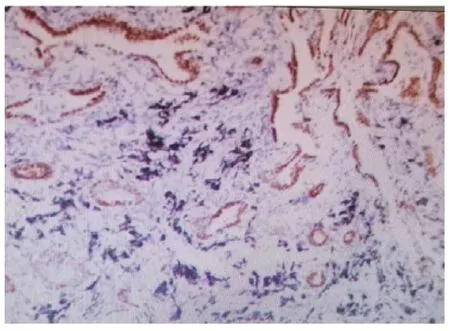
圖8 腫瘤基底樣細胞p63陽性(SP法,×100)
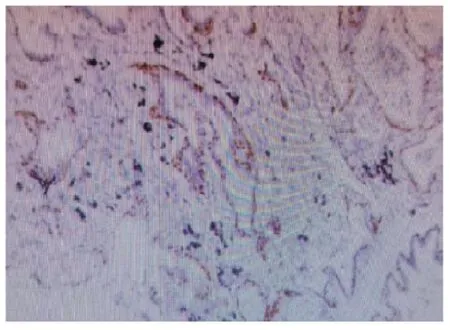
圖9 腫瘤腔面細胞及基底樣細胞TTF-1均陽性,腔面細胞陽性較強(SP法,×100)
2 討論
BA最早由Chang 等[1]于2018 年第一次提出,被認為來源于細支氣管的良性腫瘤。張杰等[2]曾詳細解讀了該腫瘤診斷中的問題,提出經典型和非經典型細支氣管腺瘤。該腫瘤病理形態學上最顯著的特點是腔面細胞外圍均有完整連續的基底細胞層。然而隨著研究的深入,發現部分BA在局部缺乏基底細胞層,被稱為非經典型BA。本病例符合經典型BA。
2.1 臨床特征 BA臨床上研究提示多見中老年人,中位年齡為72 歲(55 ~83 歲)。無明顯性別差異,部分患者有吸煙史,發病率低,文獻報道少,CT掃描多表現為外周肺毛玻璃樣結節,也可實性或混合實性/毛玻璃狀結節,極易誤診為早期肺腺癌。
2.2 病理學特點 多數腫瘤界限清楚,包膜不明顯,切面一般實性,本病例見部分小囊腔,與分泌黏液過多有關。曹瑞雪等[3]也曾報道一例切面呈囊性。腫瘤大小一般較小,0.5 ~2cm 不等。顯微鏡下腫瘤多位于細支氣管周圍,與細支氣管血管束相鄰。腫瘤可以排列呈腺腔樣,乳頭樣,部分貼壁樣生長,最具特征性的是鏡下多數腺腔樣結構均具有連續基底細胞層,但是HE 切片上判斷基底細胞層是否存在有時較困難,因此經常需進行免疫組化標記才能明確診斷。
2.3 免疫組化 常用的抗體包括p63、p40、CK5/6、TTF-1 等,診斷的要點是存在p63、p40、CK5/6 陽性的基底細胞,局部可以不連續,TTF-1 在基底細胞及腔面細胞有表達。本病例免疫組化表達非常典型。
2.4 分子遺傳學特點 有研究發現BRAFV600E是BA 中最常見的單一驅動突變[4]。雖然BRAF 突變存在于2.2%的肺腺癌中[5],但是這些腺癌通常以微乳頭狀[6]和實性[7]為主,缺乏BA 中所見的雙層生長模式。由于BRAF突變可以在良性和惡性肺腫瘤中看到,因此依據BRAF 突變可能不能判斷腫瘤的性質。此外,發現BA 還具有與BRAF G464V 突變同時發生的HRASG13R 熱點突變。由于非BRAFV600E 突變被認為MAPK途徑中與其他更強驅動突變同時發生的,HRAS 突變被認為是這種情況下的主要驅動事件。
KRAS 突變是BA 中第二常見的驅動突變。另外,錯義突變KRAS 或HRAS 突變病例主要以顛換突變為主,這是煙草相關致癌特征的特征。EGFR 缺失/插入是第三大最普遍的驅動改變,EGFR 缺失/插入可能是獨特的分子特點,因為這在腺癌中不常見。邱潁等[8]曾對12 例BA 進行EGFR、KRAS、BRAF、ALK、ROS1、RET 等基因檢測,結果顯示1 例EGFR19 號外顯子缺失突變,2 例KRAS突變,ALK、ROS1、RET 基因均未見突變。
2.5 鑒別診斷
2.5.1 肺小腺癌 多數患者由體檢發現,隨著高分辨率CT 的廣泛應用,檢出率越來越高,但是影像學上與小腺癌極其相似,外科醫師故將其希望寄托于病理醫師身上,結果給病理醫師造成極大的壓力,尤其在術中冷凍診斷中更是如此,崔娜等[9]曾報道1例,冰凍診斷黏液性腺癌待排除,常規診斷為BA。張杰等[2]認為組織學上鑒別要點為:BA 一般會與正常細支氣管存在延續關系,而腺癌不存在;另外,BA組織學特征在中央區域與周圍肺組織具有一致性,而小腺癌則與周圍差異較顯著;再次,典型者仔細觀察發現腫瘤性腺管可見雙層結構,局灶可見形態不一的纖毛細胞。影像學對于鑒別兩者也有一定幫助,前者邊界較清,而后者常可見小毛刺,若腫瘤近胸膜,可出現牽拉改變。
2.5.2 浸潤性黏液腺癌 沿肺泡壁生長模式、跳躍病灶的存在以及富于黏液細胞凸顯了其與浸潤性黏液腺癌的驚人相似性,區分這些病變的關鍵是識別基底細胞。有時基底細胞HE 切片不易識別,可通過免疫組化證實。另一個有用的區別特征是腫瘤大小:幾乎所有BA 都是小病灶(≤2 cm),而浸潤性黏液腺癌大小不一,但可以形成大的實性腫塊。BA 可以形成類似于浸潤性黏液腺癌的明顯不連續的跳躍病變。但與浸潤性黏液腺癌不同,這些跳躍病灶不會從主要腫瘤延伸超過幾個肺泡,可能推斷為看似不連續的擴散在三維空間中可能是相互連接的。雖然一旦考慮到這種診斷,在常規石蠟切片中區分BA與腺癌相對簡單,但即使對于有經驗的胸部病理學醫師來說,術中冰凍診斷BA可能有時也極其困難,將BA誤認為腺癌的比率很高,這其中部分歸因于該腫瘤相對不常見以致病理醫師對該腫瘤認識不足。更重要的可能是由于組織固定不良,BA 的形態特征在冰凍切片上難以識別。
2.5.3 腺鱗混合性乳頭狀瘤 該腫瘤大多發生發生于主支氣管中,乳頭狀結構顯著。
2.5.4 黏液表皮樣癌 腫瘤中的表皮樣細胞與BA基底細胞形態類似,但前者多數早期主要位于主支氣管內。鏡下可見表皮樣細胞、黏液細胞及中間型細胞,組織結構多樣,可呈實性、管狀、腺樣,向支氣管壁浸潤性生長。
2.5.5 細支氣管周圍化生(PBM) PBM 是許多肺疾病一種相對常見的伴隨表現。PBM 也具有雙層細胞,即基底細胞和管腔纖毛細胞,以及偶爾的黏液細胞病灶。支持BA 診斷的組織學特征為界限清楚的病變及相對正常的肺背景。PBM 往往邊界不清,且多伴有間質纖維化和機化性肺炎。此外,PBM 通常是一個多灶性過程,涉及許多氣道,多發生在小氣道疾病或間質性肺疾病的情況下。
2.6 治療及預后 BA多被認為是良性腫瘤,而文獻曾報道一例BA 相關腺癌[10],提示少數BA 可能會發生惡性轉化,因此對其生物學行為還需要大樣本研究。目前BA首選治療方法為手術切除,肺楔形切除或部分切除。
致謝 本病例經北京大學病理學系鄭杰教授遠程會診,特此致謝!利益沖突 所有作者聲明無利益沖突

