腹膜原發低級別漿液性乳頭狀癌1 例
龔星怡,柴永鋒,朱玉虎(通信作者)
(甘肅省婦幼保健院醫學影像中心 甘肅 蘭州 730050)
腹膜原發性漿液性乳頭狀腺癌(primary peritoneal serous papillary carcinoma,PPSPC)是一種罕見惡性腫瘤,不是卵巢癌的廣泛種植和轉移,而屬于原發性腹膜癌范疇,其病理特點與卵巢漿液性乳頭狀腺癌相似。該病的影像表現報道較少,本文回顧性分析一例年輕女性的PPSPC 患者的臨床資料、影像表現,以期提高影像及臨床醫生對此病的認識。
1 病歷資料
患者女,28 歲,主訴因“間斷下腹脹痛半年”就診,當地醫院超聲提示:盆腔內混合性占位,考慮附件來源。專科查體:盆腔觸及一巨大包塊,質硬,固定,位置低,凸向陰道,宮頸無法暴露,子宮無法觸及。實驗室檢查:CA-125:166.55 U/mL;CA-199:49.64 U/mL。肝包蟲檢測陰性。結核桿菌T 細胞檢測陰性。
盆腔MRI 平掃及CT 平掃及增強檢查:盆腔MRI平掃(圖1、圖2a、圖2b):盆腔囊實性占位,大小約為11.2 cm×10.7 cm×11.8 cm,T1WI 示病灶呈等、高信號;T2WI 序列示病灶實性成分呈等信號,囊性成分呈高信號;T2WI 脂肪抑制序列示病灶實性成分呈稍高信號,囊性成分呈高信號;DWI(b 值=800 s/mm2)序列病灶中實性成分呈高信號(圖2c)。CT 平掃腫物邊緣可見鈣化(圖3a),CT 增強掃描實性成分呈輕度強化(圖3b)。脾門處、肝腎、脾腎間隙見多發高密度結節(圖3c)。
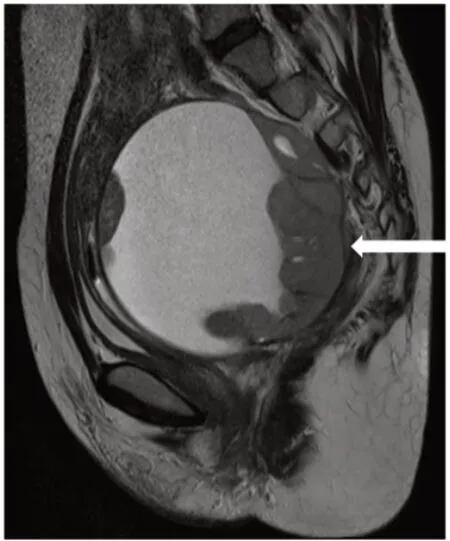
圖1 MRI 平掃T2WI 矢狀位圖像
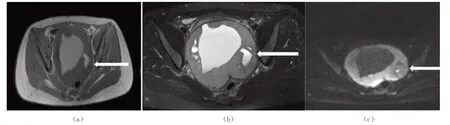
圖2 MRI 平掃T1WI、T2WI 脂肪抑制序列、DWI 圖像(b 值=800 s/mm2)序列

圖3 CT 平掃+增強圖像
影像診斷:首先考慮腹膜來源惡性腫瘤性病變并多發轉移,胃腸道來源黏液性腫瘤不除外。
手術經過:子宮后方腹膜內見直徑約12 cm 囊實性腫物,包膜完整,與直腸緊密粘連,表面血管豐富,子宮大小正常,雙側卵巢輸卵管未見明顯異常,近脾門處、回盲部、左側乙狀結腸系膜內各捫及一直徑約3 cm 質硬病灶,直腸表面、多處腸管表面、腸系膜表面、大網膜表面見散在病灶,直徑約0.5 ~2.4 cm。術中未見腫大淋巴結。
病理及免疫組化:病理鏡下所見(HE×400):腫瘤細胞呈簇狀,從中央大乳頭放射狀分支并形成多級細小乳頭,局灶出芽結構互相融合,腫瘤細胞類似輸卵管纖毛上皮,也可見靴釘樣細胞,核分裂象,砂礫體可見(圖4)。免疫組織化學染色:CK7(+),WT1(+),ER(+),EMA(+),PAX8(+),CKP(+)。
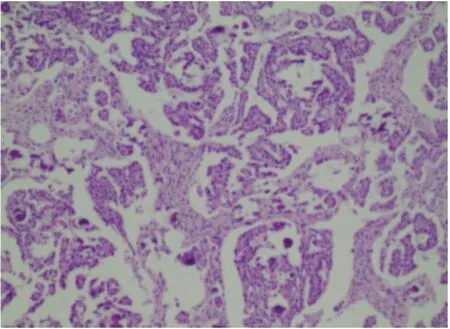
圖4 病理鏡下所見(HE×400)
病理診斷:低級別漿液性乳頭狀癌,結合術中所見、組織形態和免疫組化,多考慮腹膜原發。
治療與轉歸:確診后行腫瘤細胞減滅術,即全子宮切除、雙側附件切除、大網膜切除、回盲部、乙狀結腸表面及系膜、右側膈面、直腸表面轉移病灶切除、脾臟切除術、闌尾切除術、直腸修補、回盲部造瘺、肛管置管術。術后TC 化療6 程,患者在隨診過程中,MRI 檢查出現復發征象,后靜脈化療8 程,貝伐維持治療12 次。
2 討論
PPSPC 發病率極低,患者臨床表現缺乏特異性癥狀,常隱匿性起病或以腹脹、腹痛、腹水就診,腫瘤標志物檢查血清CA-125、CA-199 升高,這些癥狀類似于腹膜惡性腫瘤,因此術前診斷比較困難,常出現誤診,最終確診需要病理學檢查[1-3]。該病患者組織病理學和細胞學特征表現類似于低級別漿液性卵巢癌,大多見于絕經后婦女(平均年齡56 ~62 歲),年輕女性罕見[4]。影像表現主要為腹腔積液、腹膜多發結節及或腹膜腫塊、大網膜餅狀增厚、腹膜增厚,在CT 及MRI 增強掃描中結節可見中強化,腹膜和網膜結節內的鈣化在組織病理學上代表沙質瘤體[5-8]。
鑒別診斷:(1)低級別漿液性卵巢癌[9-10]:主要表現為卵巢腫塊伴鈣化或腹膜多發轉移鈣化結節。婦科腫瘤學組所描述的腹膜原發低級別漿液性乳頭狀癌的診斷標準包括:①卵巢必須是正常大小或由于良性過程而增大;②卵巢外受累的病灶必須大于任何一個卵巢的表面受累的病灶;③卵巢大小正常且未發現原發灶,或僅有表面的局部微小浸潤病灶,沒有間質浸潤,或累及皮質間質,最大腫瘤尺寸小于5 mm×5 mm;④腫瘤的組織病理學和細胞學特征應與上皮性卵巢癌相似。本例患者術中探查雙側卵巢大小正常,病理證實卵巢無受累,故排除此病。(2)未成熟性畸胎瘤[11]:主要表現為軟組織內可見散在、零亂分布的鈣化及脂肪成分,增強掃描病灶內軟組織成分呈“網格樣”漸進性強化,本病例可見多發鈣化,與畸胎瘤相似,但沒有特征“網格樣”強化。(3)胃腸道腫瘤腹膜轉移[12-13]:胃腸道鏡檢多可發現原發病灶,且晚期病變浸潤或轉移到腹膜時,患者首先常以腹痛、腹瀉、便血為首發癥狀就診;故結合胃腸道內鏡及影像學檢查可與之鑒別。(4)惡性間皮瘤[14-15]:腹膜、大網膜、腸系膜不規則彌漫性增厚或結節狀及腫塊狀增厚,常呈分葉狀;平掃密度不均勻,增強掃描呈不均勻云絮狀輕-中度強化,病灶易出現壞死,呈低密度無強化區,本病例強化方式不符合,且未見明確壞死征象。
本病例特點為年輕女性,患者血清CA-125、CA-199 值升高,影像表現為腫物鈣化明顯,雖然大網膜、腸系膜等多處受累,但無腹水,無腹膜腫塊及明顯增厚,腫物周圍未見腫大淋巴結,有研究懷疑明顯鈣化與患者年齡較小、CA-l25 值較低、腹水少之間可能存在某種關聯[3]。綜上所述在影像表現卵巢大小正常且病灶原發部位不明確時,應該考慮到PPSPC 的可能性,當然術前診斷存在困難,最終確診仍需依靠手術探查及病理學檢查。由于此病預后較差,因此早診斷、早治療非常重要。

