CBL結合EBM教學模式在消化內科留學生臨床教學中的應用
黃 坤 趙 旭 吳麗麗 程建平 趙曉琳 單 媛 魏 磊 馬 磊
醫學留學生教育是我們國家高等醫學教育工作的重要組成部分,近年來臨床本科醫學教育(bachelor of medicine &bachelor of surgery,MBBS) 規模穩步增加,在推進我國醫學教育國際化、提升國家文化軟實力的過程中發揮著重要的作用[1,2]。做好醫學留學生教學工作,除了醫學課程本身的教學難點以外,地域文化差異、語言溝通障礙等問題是留學生教學所特有的難點,特別是當學生進入到專業課學習以及臨床實習培養階段。以上教學難點,是每位帶教教師都需要面臨的問題。傳統的教學模式,往往導致帶教教師和留學生之間缺乏深入、暢通的交流,甚至可能使留學生喪失學習的興趣,降低帶教教師的教學積極性,嚴重影響醫學教學質量[3~5]。近年來,廣大的醫學教育工作者對醫學教學模式進行了新的嘗試和探索,基于問題教學模式(problem-based Learning, PBL)、基于案例教學模式(case-based learning, CBL) 及以臨床證據為基礎的循證醫學教學模式(evidence-based medicine,EBM)被越來越多的運用在教學實踐中[6~10]。在臨床醫學教學過程中以循證醫學模式為基礎,以臨床診療中所遇到的問題為引導提出相關問題,可以充分提高學生的自主學習效率,特別是對于留學生來說,可以使學生對于知識的理解更加順暢。
本研究將CBL以及EBM進行整合,應用于MBBS消化內科的臨床教學中,以《消化道出血》章節為切入點,并對這種教學模式的教學效果進行評價,為今后CBL結合EBM教學模式更好的推廣和開展提供理論依據。
一、資料與方法
1.研究對象:選擇在筆者醫院消化內科臨床見習的北京大學民航臨床醫學院2015級、2016級及2017級六年制本科留學生共60名,由同一指導教師進行授課。將同年級的留學生按照入科時間順序編號,同一時間相同序號,采用隨機數字表法分為兩組。試驗組30名,其中女生16名,男生14名;對照組30名,其中女生18名,男生12名。國籍主要包括韓國、日本、泰國、印度尼西亞、緬甸、斯里蘭卡、尼泊爾、美國、土耳其、乍得、加納、加蓬等國家,入選研究對象均已完成基礎理論課的學習。兩組留學生在性別、年齡、語言能力(中文、英文水平)等一般資料比較,差異無統計學意義(P>0.05)。
2.教學方法
(1)實驗組教學:實驗組留學生采用CBL結合EBM的教學模式,選取教科書《內科學》中《消化道出血》章節作為本研究主要的授課內容。由指導教師設計一個消化道出血病例以及5個相關問題,該組留學生教學分兩階段完成。
第一階段,在留學生進入臨床科室見習前,向本組留學生介紹CBL以及EBM的相關概念和實施方法。在臨床見習時,采取CBL模式,即給每小組分配相應探討病例資料,小組留學生作為討論主體,指導教師對學生進行適當的引導、結合病例資料提出問題,每個學生隨機分配到1~2個問題,并基于所提出的問題進行討論。
確定需要解決的問題后,第二階段通過醫學數據庫(Cochrane圖書館、PubMed、Embase、中國知網、萬方數據知識服務平臺)檢索相關文獻,參考循證醫學評估方法,依據文獻分級水平、推薦等級,合理判斷文獻的適用價值。學生依據所查文獻的最佳證據,闡述所分配問題的最適合解決方案,尋找最佳的循證醫學依據。
在教學過程中,指導教師需把握教學主線,主要通過啟發與引導將循證醫學的理念貫穿于留學生的學習討論中,控制留學生討論節奏和討論方向,并適時恰當的進行相關的點評。最后,由指導教師對討論過程進行總結和點評,并串聯課程中涉及的相關知識點。
(2)對照組教學:對照組留學生采用傳統的醫學教學模式,即指導教師指導留學生見習臨床中典型的消化道出血病例,結合臨床病例的癥狀、體征以及教科書內容對所涉及的知識點進行梳理。
3.觀察指標:兩組學生在見習結束后進行出科考試,包括理論知識及病例分析,由教學秘書統一安排并打分,試題從題庫中抽取,難度系數一致,各占50分,總分100分。考試結束后向學生發放無記名調查問卷,調查內容包括“提升學習積極性、提升自學能力、提升臨床思維、提升團隊協作力、提升文獻檢索能力、提升文獻閱讀能力、提升理論實踐結合能力、提升問題歸納總結能力、對教學方法的滿意度、對教師滿意度”,作為評價臨床教學效果的主觀指標,每個項目分為“很好、好、一般、差、很差”5個等級。
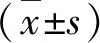
二、結 果
1.兩組留學生考試成績對比:兩組留學生經過消化內科臨床見習學習后,參加本課程理論知識考試和臨床病例分析考試,實驗組留學生的考試成績明顯高于對照組(P<0.05),詳見表1。

表1 兩組留學生考試成績比較 (分,
2.兩組留學生調查問卷結果對比:臨床見習結束后對兩組留學生發放調查問卷評價學生反饋效果,發放問卷60份,收回問卷60份,回收率100%,問卷有效率100%。實驗組留學生在“提升學習積極性、提升自學能力、提升臨床思維、提升團隊協作力、提升文獻檢索能力、提升文獻閱讀能力、提升理論實踐結合能力、提升問題歸納總結能力、對教學方法的滿意度、對教師滿意度”等10個方面與對照組比較,采用Likert量表評分進行統計分析,差異有統計學意義(P<0.05),詳見表2。

表2 兩組留學生調查問卷結果比較
三、討 論
傳統的臨床醫學教學模式是以授課和見習為基礎的學習模式,這種教學方法主要以帶教教師為主體,以理論授課為中心,采取灌輸式教學。傳統教學模式對語言的要求相對較低,一次性將知識點傳授給學生[11,12]。但是對于來自全球不同地域的留學生來說,此種教學模式存在諸多弊端:(1)外籍留學生存在一定程度的語言劣勢,雖然大部分留學生都可以進行正常的中文交流,但是在涉及醫學專業詞匯以及復雜的字面理解時往往并不連貫,甚至詞不達意。(2)我國醫學留學生生源大多來自于非洲、東南亞、中亞等欠發達國家和地區,學生的基礎水平參差不齊。(3)留學生在自己國家學習期間與我國的傳統教學模式存在較大的差異,我國傳統教學模式可能并不能使他們長時間集中精力聽課,容易減低他們的學習熱情和興趣,因此,并不能達到令人滿意的預期教學效果。
基于CBL是在基于PBL的基礎上進一步改良發展而來的一種教學模式,是以實際的一個或多個臨床案例為基礎,同時設置多個與臨床案例相關的醫學問題,引導并啟發學生圍繞這些醫學問題展開討論的一種小組討論式教學模式[13,14]。而EBM是一種相對較新的醫學教學模式,該方法的核心理念是發現問題、尋找證據、評估證據,并通過應用最佳證據解決所發現的問題[15,16]。CBL教學模式能夠在教學過程中體現EBM的核心理念,而EBM模式思維有利于促進CBL教學模式可以更好的實施。為了進一步提高臨床醫學專業留學生的臨床教學效果,特別是在臨床思維鍛煉、解決實際臨床問題等方面達到“授人以漁”的效果,筆者嘗試對留學生臨床帶教模式進行改革與探索。
CBL結合EBM教學模式與傳統醫學教學模式存在較大的區別,以臨床病例為中心,通過綜合分析評價循證醫學證據,選擇真實性和實用性的證據支持,制定解決臨床問題的最佳治療方案。在筆者的教學過程中,留學生為教學主體討論角色。帶教教師作為引導者,結合患者的消化道出血癥狀、體征及相關輔助檢查指標,引導學生小組分工討論,通過對醫學問題進行分析和尋找解決問題的方案。本研究顯示,在CBL教學模式中引入了EBM思維后,留學生的理論知識成績、病例分析成績等客觀指標均顯著高于傳統教學模式留學生。在留學生教學體驗方面,通過問卷調查發現,試驗組留學生學習積極性、自學能力、臨床思維、團隊協作力均得到了顯著的提升。同時,通過利用醫學文獻數據庫檢索,留學生對于文獻檢索能力、文獻閱讀能力、理論實踐結合能力以及問題歸納總結能力也得到了很好的鍛煉。通過在臨床實踐中典型的臨床病例見習,可以將留學生課堂上所學到的理論貫穿到臨床實踐中,通過循證醫學思維對病例逐步獨立制定個體化的診療方案,進而可以更好地掌握相關臨床理論知識,這種模式在很大程度上的提升了留學生醫學教育教學效果和臨床教學質量。
CBL結合EBM教學模式的應用,同時也提升了指導教師的教學能力。通過循證思維訓練、專業學習及經驗交流,教師不斷地更新本學科相關領域知識儲備,并在臨床教學過程中充分運用循證醫學教學思維[17,18]。對于指導教師而言,在臨床醫學專業教學過程中,特別是在臨床見習實習帶教過程中,建立循證醫學思維可以實現良好的臨床教學實踐效果[19~21]。
CBL結合EBM教學模式值得進一步推廣,但是由于本研究為單中心研究,樣本量偏小,另外不同指導教師的教學水平及臨床經驗存在差異,該教學模式的效果以及存在的問題還需要在今后的工作中進一步研究予以驗證。
利益沖突聲明:所有作者均聲明不存在利益沖突。

