Pipeline血流導向裝置治療椎動脈動脈瘤療效分析
薛曉鵬, 孫明江, 鐘海龍, 佟 鑫, 劉愛華
首都醫科大學附屬北京天壇醫院 北京市神經外科研究所,北京 100070
椎動脈動脈瘤(intracranial vertebral artery aneurysms,IVAs)是后循環系統顱內動脈瘤中相對較少見的類型,占所有顱內動脈瘤的0.5%~3.0%,可呈現為囊狀、梭形或夾層動脈瘤等不同形態[1]。在椎基底動脈夾層動脈瘤中,發生蛛網膜下腔出血的比例可高達50%,并且占所有蛛網膜下腔出血患者的3%~7%[2-4]。與其他部位的動脈瘤比較,IVAs由于其較高的破裂風險和相對深處于重要的解剖位置,傳統的開顱手術治療具有較大的挑戰性,且其嚴重并發癥的發生率較高。因此,血管內治療成為IVAs的首選治療方式[5-7]。近年來,Pipeline血流導向裝置(Pipeline embolization device,PED)作為一種具有較高金屬覆蓋率的密網支架,在顱內動脈瘤的治療中顯示出良好的安全性和有效性[8-10]。然而,PED在治療IVAs方面的效果并不一致,并且缺乏對不同形態IVAs療效比較的研究[11-14]。本研究旨在探討PED在IVAs以及不同形態動脈瘤中的治療效果,并進一步分析術后臨床結局的影響因素。現報道如下。
1 對象與方法
1.1 研究對象 選取自2015年1月至2020年12月在首都醫科大學附屬北京天壇醫院接受PED治療的135例(145個動脈瘤)顱內IVAs患者為研究對象。納入標準:(1)經影像學檢查確診的IVAs;(2)接受PED聯合或不聯合彈簧圈治療;(3)既往未接受其他治療的動脈瘤。排除標準:(1)曾接受過動脈瘤介入治療或開顱手術治療;(2)存在其他腦血管疾病,如腦血管畸形或海綿竇瘺;(3)年齡<18歲;(4)基線信息或手術影像結果缺失。根據動脈瘤的形態將納入的患者分為椎動脈夾層動脈瘤組(n=61,64個椎動脈夾層動脈瘤)和椎動脈非夾層動脈瘤組(n=74,81個椎動脈非夾層動脈瘤)。本研究已獲得醫院機構倫理委員會的批準。
1.2 治療方法 對于接受PED治療的未破裂動脈瘤患者,術前給予雙聯抗血小板治療,包括阿司匹林100 mg/d和氯吡格雷75 mg/d。而對于急性破裂動脈瘤患者,則在術前給予負荷劑量的雙聯抗血小板藥物,即300 mg阿司匹林和300 mg氯吡格雷。所有動脈瘤的治療均在全身麻醉和全身肝素化下進行。所有支架和器械的應用均遵循標準建議的方案。綜合考慮患者的整體健康狀況、動脈瘤特征及患者和家屬的意向偏好選擇PED的治療方式;在手術過程中,對于具有較高破裂和不完全閉塞風險的大型或不規則動脈瘤,會考慮采用輔助彈簧圈栓塞,同時應用球囊確保支架的良好伸展和貼壁性。
1.3 觀察指標 收集患者的人口學信息[年齡、性別、體質量指數(body mass index,BMI)、吸煙史、飲酒史,以及合并蛛網膜下腔出血、高血壓、糖尿病、高血脂、冠心病、腦缺血梗死、腦實質出血病史]、動脈瘤特征信息(破裂狀態、最大徑、瘤頸寬度、載瘤動脈直徑、形態、多發動脈瘤),以及介入治療相關信息(PED類型、PED直徑、PED長度、彈簧圈應用、球囊應用、多支架應用)。
主要結局指標包括臨床功能預后結局、動脈瘤影像結局、術中并發癥及隨訪期間的術后并發癥。臨床結局采用改良Rankin量表(modified Rankin scale,mRS)評分進行評估,mRS評分>2分被定義為不良預后結局。動脈瘤的閉塞狀態和載瘤動脈狹窄程度通過數字減影血管造影或CTA進行評估。采用O′Kelly-Marotta scale(OKM)量表評估動脈瘤的閉塞情況,其中,OKM量表D級(動脈瘤囊內無對比劑充盈及動脈期對比劑清除)表示動脈瘤完全閉塞[15]。術中并發癥包括術中動脈瘤破裂和支架內急性血栓形成。術后并發癥包括蛛網膜下腔出血、腦實質內出血、短暫性腦缺血發作、缺血性腦梗死、載瘤動脈狹窄、院內死亡。載瘤動脈狹窄定義為血管直徑較載瘤動脈最大直徑減少>50%。
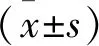
2 結果
2.1 兩組人口學信息資料比較 椎動脈非夾層動脈瘤組與椎動脈夾層動脈瘤組患者的人口學信息資料比較,差異均無統計學意義(P>0.05)。見表1。

表1 兩組人口學信息資料比較/例(百分率/%)
2.2 動脈瘤基線資料及手術相關資料比較 椎動脈夾層動脈瘤組的載瘤動脈直徑,以及在手術過程中所采用PED的長度和直徑均大于椎動脈非夾層動脈瘤組,差異有統計學意義(P<0.05)。兩組動脈瘤不同形態比例比較,差異也有統計學意義(P<0.05)。見表2。

表2 兩組動脈瘤基線資料及手術相關資料比較/例(百分率/%)
2.3 治療結局指標 在患者住院期間,術中支架內血栓形成并發癥的發生率為0.7%(1/145),未發生動脈瘤術中破裂。經過31個月的中位臨床隨訪時間后,椎動脈非夾層動脈瘤組中有5個動脈瘤的臨床隨訪數據缺失,而夾層動脈瘤組中無失訪數據。在總共140個IVAs中,不良預后結局發生率為4.3%(6/140),良好預后結局發生率為為95.7%(134/140);術后臨床并發癥包括2例(1.4%)蛛網膜下腔出血、1例(0.7%)腦實質內出血和2例(1.4%)缺血性腦梗死。椎動脈夾層動脈瘤組的不良預后結局發生率低于椎動脈非夾層動脈瘤組,但差異無統計學意義(P>0.05)。兩組術后臨床并發癥發生率比較,差異也無統計學意義(P>0.05)。見表3。

表3 接受PED治療的IVAs的臨床結局指標比較/例(百分率/%)
在影像結局方面,經過9個月的中位影像隨訪時間后,椎動脈非夾層動脈瘤組中有23個動脈瘤的影像隨訪數據缺失,而椎動脈夾層動脈瘤組中有1個數據缺失;總體IVAs中動脈瘤不完全閉塞發生率為15.7%(19/121),完全閉塞發生率為84.3%(102/121),術后影像并發癥載瘤動脈狹窄發生率為21.5%(26/121)。兩組動脈瘤不完全閉塞發生率比較,差異也無統計學意義(P>0.05)。但椎動脈夾層動脈瘤組的術后影像并發癥載瘤動脈狹窄發生率顯著高于椎動脈非夾層動脈瘤組,差異有統計學意義(P<0.05)。見表4。

表4 接受PED治療的IVAs的影像結局指標比較/例(百分率/%)
2.4 臨床結局的危險因素分析 多因素Logistic回歸分析結果顯示,多發動脈瘤是PED治療IVAs術后不良預后結局的獨立危險因素(P=0.021)。見表5。

表5 單因素及多因素Logistic回歸分析
3 討論
PED最初設計用于治療大型或巨大寬頸顱內動脈瘤[18],但其應用已擴展到包括椎動脈狀在內的后循環顱內動脈瘤[19]。Zhang等[12]研究探討了PED治療小型及中型IVAs的安全性和有效性,結果顯示,在中位隨訪時間7個月后,動脈瘤的完全閉塞率達到89.6%(60/67)。Fu等[20]研究報道,PED治療涉及小腦后下動脈的未破裂IVAs,其完全閉塞率為56.5%,近全閉塞率為86.5%。本研究結果顯示,經過9個月的中位影像隨訪時間后,PED治療的IVAs的完全閉塞率為84.3%(102/121),與上述研究[13,20]報道結果相符。因此,筆者認為PED對于IVAs的治療具有良好的療效。
本研究結果顯示,椎動脈非夾層動脈瘤組與椎動脈夾層動脈瘤組患者的人口學基線參數平衡,但椎動脈夾層動脈瘤組的載瘤動脈直徑顯著大于非夾層動脈瘤組,并且基于動脈瘤形態學差異,椎動脈夾層動脈瘤組的PED支架的應用長度和直徑更大(P<0.05)。在治療結局中,兩組患者的臨床結局指標比較,差異無統計學意義(P>0.05);在影像結局指標方面,椎動脈夾層動脈瘤組的術后影像并發癥載瘤動脈狹窄發生率顯著高于椎動脈非夾層動脈瘤組,差異有統計學意義(P<0.05)。支架內再狹窄是顱內動脈瘤支架釋放后常見的并發癥,盡管目前其詳細機制還不明確,但過度的內膜增生可能是主要的原因。一項椎動脈夾層動脈瘤的血流導向裝置與支架輔助彈簧圈治療方式比較的研究表明,密網支架的促支架內皮化過程可能與血流導向裝置較高的支架內載瘤動脈狹窄相關[21]。而在夾層動脈瘤中,局部血管壁層間復雜的血流動力學變化與夾層腔內血液可向血管內突出的特點,可能導致較高的載瘤動脈狹窄發生率。
既往研究報道,椎動脈夾層動脈瘤的血流導向裝置治療相比于傳統支架治療和彈簧圈栓塞表現出更低的再治療率和并發癥[22-23]。同樣,幾項比較PED和支架輔助彈簧圈栓塞在椎動脈夾層動脈瘤療效的研究也表明,PED具有較好的治療結局[11,21,24]。但是,在兩項椎基底動脈瘤和椎動脈梭形動脈瘤治療的血流導向裝置與傳統支架的比較研究中,血流導向裝置表現出更低的動脈瘤閉塞趨勢和更高的載瘤動脈狹窄發生率[13-14]。本研究結果顯示,椎動脈夾層動脈瘤組2例出現術后蛛網膜下腔出血,但未造成不良的臨床預后;椎動脈非夾層動脈瘤組患者中2例出現缺血性腦梗死。在血流導向裝置治療的圍術期及術后管理中,抗血小板治療至關重要,而對血小板功能檢測可以減少缺血性并發癥的發生[25]。同時,其他抗血小板藥物如預防性應用替羅非班對術后并發癥的影響仍需進一步研究。因此,在PED治療IVAs時,載瘤動脈狹窄和相關術后并發癥的風險不容忽視。
本研究多因素Logistic回歸分析結果發現,多發動脈瘤是PED治療IVAs后不良預后結局的獨立危險因素。一項納入血流導向裝置治療的301個后循環動脈瘤的綜述分析結果表明,年齡、動脈瘤大小、動脈瘤的既往治療及血流導向裝置的應用數量是治療并發癥和預后的影響因素[26]。本研究也將年齡和動脈瘤大小納入多因素分析中,但均不是PED治療IVAs術后不良預后結局的獨立危險因素。多發動脈瘤患者的腦血管內的血流動力學更為復雜,因此,出現動脈瘤生長和破裂的風險較大,進而可能影響患者的預后結局。
本研究具有一定的局限性:首先,兩組間的基線信息存在不平衡的情況,這些混雜因素和其他未納入的因素可能影響并發癥、治療結局和血管造影結果。其次,本研究為單中心回顧性研究,對療效的評估也存在局限性。因此,未來仍需要大規模的多中心前瞻性研究來進一步評價PED治療IVAs的療效,并探索IVAs的最佳治療方式。
綜上所述,PED治療IVAs有良好的安全性和有效性,并且在椎動脈夾層動脈瘤組與椎動脈非夾層動脈瘤組間的療效無顯著差異,但相關并發癥的風險仍值得注意。

