多發肺微小肺腦膜瘤樣結節1例
賀澤民 劉柯婷 李 紅 曹伯雄 昝自亮 馮昊 魏強
肺微小腦膜瘤樣結節(minute pulmonary meningothelial-like nodules, MPMNs)是一種罕見的肺內結節,臨床上極為少見。本文報道四川大學華西空港醫院胸外科收治的一名56歲的女性患者,體檢發現雙肺多發肺內磨玻璃結節,經長時間隨訪觀察后肺結節增大,接受了胸腔鏡下左肺下葉背段切除、左肺上葉楔形切除,術后診斷為MPMNs。在臨床中,肺微小腦膜瘤樣結節十分罕見,本報道旨在提高胸外科醫生對這種罕見疾病的影像學及病理特征的認識,提高對此類疾病的診斷及鑒別診斷,報告如下。
病例資料
患者,女性,56歲,因“發現肺結節8年余 ”于2023年6月5日入院,患者入院8年余前,行胸部CT發現雙肺結節,不伴咳嗽、咳痰、胸痛、胸悶、氣促,無潮熱、盜汗、發熱、畏寒、惡心、嘔吐,亦無頭暈、頭痛、腹痛等不適。定期隨訪,結節未見長大,1周前患者復查CT提示部分結節較前增大,為進一步治療來院,門診以肺占位收入我科住院治療。既往無高血壓、糖尿病等慢性病史。入院查體:T:36.8℃,P:80次/分,R:19次/分,BP:108/89mmHg,全身淺表淋巴結未捫及腫大。口唇不發紺。頸軟,氣管居中,甲狀腺無腫大,未聞及頸部血管雜音。雙側胸廓對稱無畸形,雙側呼吸動度一致,胸部無壓痛。雙肺野叩呈清音,雙肺聽診呼吸音清晰,雙肺未聞及干濕性啰音。輔助檢查:2023年5月29日我院胸部CT提示:1.右肺中葉少許纖維條索影。2.雙肺多個結節(約20余枚),部分為實性,部分為磨玻璃結節。入院診斷:雙肺結節。
入院后查腫瘤標記物、血常規、肝功能、腎功能、凝血功能、輸血前感染性指標檢測陰性。胸部增強CT提示:雙肺多發結節,以磨玻璃結節為主,結節大者位于左肺上葉,約0.7cm ,雙肺間多處約0.1~0.6cm磨玻璃結節(如圖1),顱內及上腹部CT平掃及增強未見異常,心臟彩超:左室收縮功能檢測值正常,舒張功能降低,肺功能正常。患者肺結節隨訪過程中增大,不除外肺癌可能,具有手術指征,征得患方同意后,于2023年6月8日在全麻下行胸腔鏡左肺下葉背段切除+左肺上葉楔形切除,術中探查:較大結節位于左肺上葉尖段,約0.7cm×0.5cm大小,剖面呈魚肉樣,左肺下葉背段見多枚肺結節,約0.4~0.6cm大小,剖面呈魚肉樣,均無臟層胸膜皺縮,無侵犯壁層胸膜,腫瘤距隆突>2cm,未侵及周圍臟器。術后病理診斷:左肺上葉、左肺下葉結節:共5枚,均為肺組織內纖維組織增生伴少許炎細胞浸潤,局灶纖維變性,IHC:Vimentin(+)、EMA(部分+)、PR(部分+)、CD56(弱+)、Ckpan( AE1/AE3)(-)、TTF-1(-)、CK7(-)、CK5/6(-)、P40(-)、CgA(- )、Syna(-)、NapsinA(-)、Ki-67陽性率約1%。符合肺微小腦膜瘤樣結節(如圖2),手術切緣未見病變累及。術后于2023年6月13日順利拔除胸腔閉式引流管后出院,出院后定期隨訪觀察其余雙肺結節。
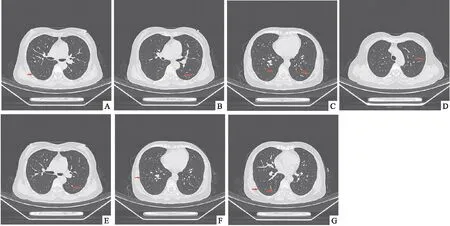
圖1 A-G:術前的胸部CT提示雙肺多發結節
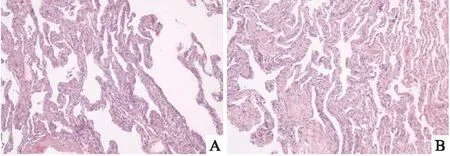
圖2 A:肺結節組織(HE×40); B:肺結節組織(HE×100)
討 論
近年來,隨著胸部CT檢查的廣泛普及,肺多發磨玻璃結節(synchronous multiple ground-glass nodules, SMGN)的診斷越來越頻繁,有研究報道,在肺磨玻璃結節的患者中,多發肺磨玻璃結節占20%~30%[1]。對于>6mm多發肺磨玻璃結節經觀察3個月后若結節未見縮小或消失,更可能是多原發性肺癌,良性結節較為少見[2],其中微小肺腦膜瘤在臨床上極為少見,臨床報道較少。
腦膜瘤(meningioma)是相對常見的中樞神經系統腫瘤,異位腦膜瘤的發病率為1%~2%,原發性肺腦膜瘤在顱外腦膜瘤中極為罕見[3],MPMNs通常發生在中年或老年人身上,女性稍占多數,大多數MPMNs是良性病變,生長緩慢,病人通常沒有癥狀。他們經常在體檢時被發現,惡性的MPMNS具有侵略性的生長和遠處轉移是極其罕見的[4]。MPMNs主要表現為一個孤立的肺結節,MPMNS多發的肺磨玻璃結節臨床上極為少見,由于CT圖像形態學的MPMNs多樣性, 大多數MPMNs體積較小,直徑0.1~11.0mm,CT掃描通常顯示圓形或橢圓狀的孤立結節或不同大小的腫塊陰影,密度均勻,邊界光滑,輪廓清晰,各肺葉中均有分布,常沿肺泡間隔生長,不破壞肺組織原有結構,呈毛玻璃陰影或實性結節,早期病變在較小時可以表現為玻璃樣的變化,這很容易與早期肺癌相混淆。因此MPMNs在CT影像中不具備特異性[5]。通常在肺手術切除標本或尸檢標本中偶然發現,MPMNs尸檢發現率約為0.3%~0.5%,而手術發現率為1.1%~9.5%[6]。確診需要根據結節病理和免疫組化確診,MPMNs在HE染色下主要成分為上皮樣細胞和梭形細胞,位于肺間質內的小靜脈周圍,可呈簇狀、巢團狀、旋渦狀排列,細胞核呈圓形或卵圓形,可見核內包涵體,細胞質嗜酸,細胞邊界不清。免疫組化表現為波形蛋白(vimentin)、上皮膜抗原(epithelial membrane antigen,EMA)、孕激素受體(progestogen receptor,PR)、CD56陽性率高,CK、TTF-1、S-100、HMB-45、CD34、Syn、CgA均陰性,Ki-67增殖指數均<5%[7]。其中vimentin在所有病例報告中表達率達100%,PR陽性可能提示性激素在控制其生長方面發揮作用。CD56作為神經細胞黏附分子,是一種表達于神經元、神經膠質、骨骼肌表面的細胞表面糖蛋白,陽性提示MPMNs可能伴腦膜上皮分化[5],本例患者免疫組化提示Vimentin(+)、EMA(部分+),PR(部分+)、CD56(弱+),Ki-67陽性率約1%。患者肺結節整體惡性程度偏低或趨于良性,與既往報道的免疫組化結果相符。
肺微小腦膜瘤樣結節患者通常無特殊癥狀,少數可有咳嗽及輕微胸痛,多無吸煙及職業接觸史[8]。在本病例中,患者無明顯癥狀,主要表現為雙肺多發結節,雙肺結節多達20余枚,大小約0.1~0.7cm,患者通過定期隨訪觀察,觀察時間達到8年,近期出現結節增大,CT影像上與早期肺癌極難區別,術前不能完全排除肺癌可能,因此我們選擇手術治療,術中切除肺結節6枚,均為肺微小腦膜瘤樣結節,因此此類疾病在臨床診斷極具挑戰性。預后方面,肺微小腦膜瘤樣結節多為良性病變,手術切除后預后良好,無復發或轉移。有報道顯示,許多病例
的隨訪時間超過20年,不過也有研究發現,部分肺微小腦膜瘤樣結節有惡性表現,預后欠佳[9]。
因此,肺微小腦膜瘤樣結節(MPMNs),在臨床中十分罕見,多為良性腫瘤,預后較好,但也有惡性MPMNs病例報道。在臨床工作中,非常容易與早期肺癌相混淆。在多發肺內磨玻璃結節的臨床診療過程中,MPMNs往往被我們忽視,應當引起我們的特別注意。

