鼻內鏡下鼻甲黏膜下部分切除術結合鼻中隔矯正術治療變應性鼻炎合并鼻中隔偏曲患者的療效觀察
【摘要】目的 探討鼻內鏡下鼻甲黏膜下部分切除術結合鼻中隔矯正術治療變應性鼻炎(AR)合并鼻中隔偏曲(NSD)患者的療效,為臨床治療提供參考。方法 選取2022年5月至2023年4月淄博市淄川區醫院收治的60例AR合并NSD患者,按照隨機數字表法分為對照組和觀察組,各30例。對照組患者行鼻中隔矯正術治療,觀察組在對照組基礎上結合鼻內鏡下鼻甲黏膜下部分切除術治療。比較兩組患者鼻部癥狀評分、鼻功能指標水平、炎癥因子水平、并發癥發生情況、生活質量評分。結果 隨訪1個月后,兩組患者鼻涕、噴嚏、鼻塞、鼻癢評分均降低,且觀察組均低于對照組(均P<0.05);隨訪1個月后,兩組患者糖精清除時間均縮短,且觀察組短于對照組(P<0.05),兩組患者鼻腔阻力均減小,且觀察組小于對照組(P<0.05);隨訪1個月后,兩組患者白細胞介素-6(IL-6)、C反應蛋白(CRP)水平均降低,且觀察組均低于對照組(均P<0.05);觀察組患者并發癥總發生率低于對照組(P<0.05);隨訪1個月后,兩組患者鼻部癥狀、眼部癥狀、其他癥狀、行為問題、睡眠障礙、情感障礙、活動限制評分均降低,且觀察組均低于對照組(均P<0.05)。結論 鼻內鏡下鼻甲黏膜下部分切除術結合鼻中隔矯正術治療AR合并NSD患者效果較好,能夠有效減輕鼻部癥狀,緩解炎癥反應,改善鼻功能,減少并發癥的發生風險,提升生活質量,值得臨床應用。
【關鍵詞】鼻內鏡下鼻甲黏膜下部分切除術;鼻中隔矯正術;變應性鼻炎;鼻中隔偏曲
【中圖分類號】R765.21 【文獻標識碼】A 【文章編號】2096-2665.2024.14.0063.04
DOI:10.3969/j.issn.2096-2665.2024.14.020
變應性鼻炎(AR)又稱過敏性鼻炎,屬于鼻黏膜非感染性炎性疾病,與遺傳因素、環境因素和變應原的暴露有關,以鼻黏膜反應性增高為主要特點[1]。AR患者主要癥狀為陣發性噴嚏、鼻塞、鼻癢等,導致患者嗅覺功能降低,嚴重影響患者生活質量[2]。 AR患者合并鼻中隔偏曲(NSD),臨床上多采取鼻中隔矯正術進行治療,可有效矯正鼻中隔偏曲,但患者術后鼻部癥狀明顯,預后效果不好[3-4]。鼻內鏡下鼻甲黏膜下部分切除術屬于微創術式,是指在鼻內鏡的幫助下切除部分下鼻甲,進而達到調整鼻腔結構、通暢鼻腔的目的[5]。基于此,本研究探討鼻內鏡下鼻甲黏膜下部分切除術結合鼻中隔矯正術治療AR合并NSD患者的療效,現報道如下。
1 資料與方法
1.1 一般資料 選取2022年5月至2023年4月淄博市淄川區醫院收治的60例AR合并NSD患者,按照隨機數字表法分為對照組和觀察組,各30例。對照組患者中男性16例,女性14例;年齡19~60歲,平均年齡(38.41±5.41)歲; AR病程6個月~14年,平均病程(7.39±1.58)年。觀察組患者中男性17例,女性13例;年齡19~62歲,平均年齡(38.36±5.44)歲; AR病程6個月~14年,平均AR病程(7.42±1.60)年。兩組患者一般資料比較,差異無統計學意義(P>0.05),組間具有可比性。本研究經淄博市淄川區醫院醫學倫理委員會批準,患者及家屬均對本研究知情并簽署知情同意書。納入標準:⑴符合AR的診斷標準[6],且經臨床檢查確診;⑵符合鼻中隔偏曲的診斷標準[7],且經臨床檢查確診。排除標準:⑴合并惡性腫瘤者;⑵既往有鼻部手術史者。
1.2 治療方法 兩組患者術前均行鼻腔清潔、常規局部麻醉、消毒、鋪巾。對照組患者行鼻中隔矯正術:將0.1%腎上腺素注射液(華潤雙鶴藥業股份有限公司,國藥準字H11021685,規格:1 mL∶1 mg)和1%鹽酸丁卡因注射液(江蘇九旭藥業有限公司,國藥準字H20040583,規格:5 mL∶50 mg)混合后浸濕棉片填塞至患者鼻腔,使鼻腔黏膜收斂。將0.1%腎上腺素注射液與0.9%NaCl注射液(辰欣藥業股份有限公司,國藥準字H20056758,規格:50 mL∶0.45 g)混合,注射于鼻中隔左側黏膜前方,并于鼻中隔左側黏膜、皮膚交界處作切口,切開鼻中隔黏膜,從鼻頂切至鼻底后切開鼻中隔軟骨直至對側軟骨膜下。鈍性分離鼻中隔黏膜,使用咬骨鉗咬除偏曲骨性組織,矯正偏曲后復位黏膜并縫合,雙側鼻腔止血后填塞止血海綿。觀察組患者在對照組基礎上結合鼻內鏡下鼻甲黏膜下部分切除術:鼻中隔矯正偏曲完成后鋪平切口黏膜,于下鼻甲前端向后作縱向切口,在鼻內鏡輔助下沿下鼻甲骨面剝離黏骨膜,去除下鼻甲部分骨質,隨后復位黏膜并縫合,雙側鼻腔止血后填塞止血海綿。兩組患者術后均常規進行止血、抗感染治療,持續3 d,并持續隨訪1個月。
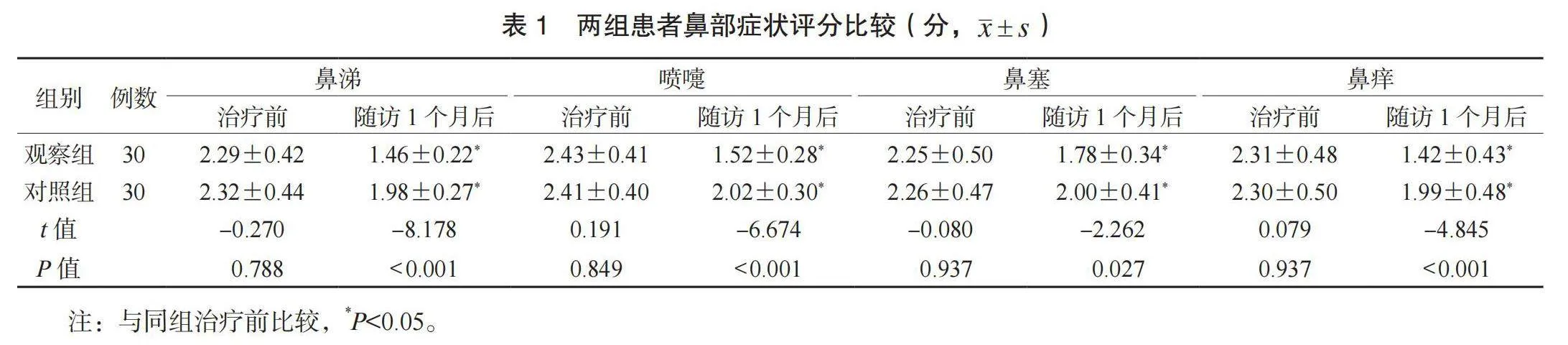
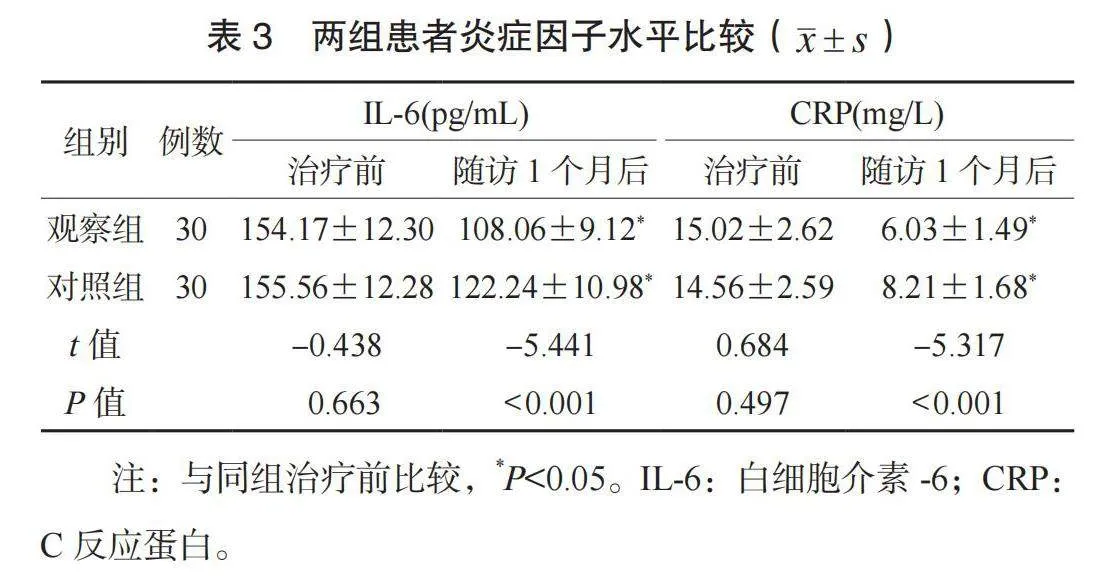
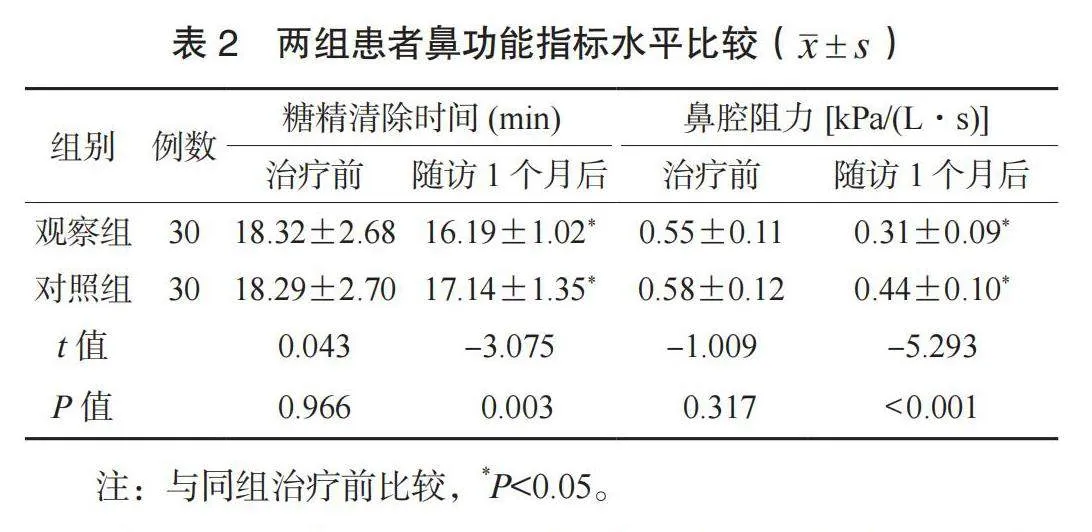
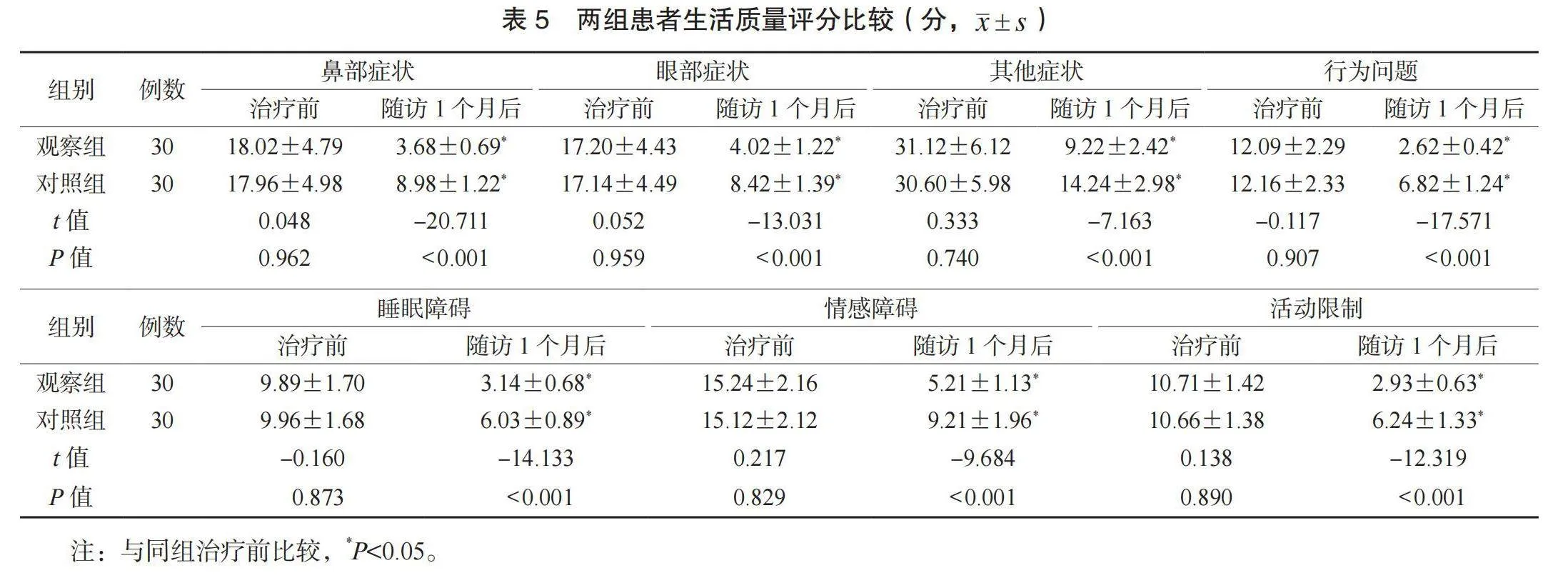
1.3 觀察指標 ⑴鼻部癥狀評分。于治療前及隨訪1個月后,評價兩組患者鼻部癥狀,包含鼻涕、噴嚏、鼻塞、鼻癢4個項目,各項0~3分,分值與鼻部癥狀嚴重程度呈正相關[8]。⑵鼻功能指標水平。于治療前及隨訪1個月后檢測兩組患者糖精清除時間與鼻腔阻力:指導患者在安靜狀態端坐,囑其經鼻呼吸,于患者鼻孔下方2 cm處放置有糖精的濕棉簽,患者嘗到糖精味道的時間即為糖精清除時間;采用鼻阻力測量儀(安徽中科醫療器械有限公司,皖械注準20212070023,型號: ZK-NR-100B)測定兩組患者雙側鼻腔阻力值。⑶炎癥因子水平。于治療前及隨訪1個月后,采集患者晨起空靜脈血3 mL,以3 000 r/min的轉速(8 cm半徑)離心10 min,取上層清液,采用全自動化學發光免疫分析儀(希森美康株式會社,國械注準20192221950,型號: HISCL-5000)檢測白細胞介素-6(IL-6)、C反應蛋白(CRP)水平。⑷并發癥發生情況。并發癥包括鼻中隔血腫、鼻腔干燥、鼻腔粘連。并發癥總發生率=并發癥總發生例數/總例數×100%。⑸生活質量評分。于治療前及隨訪1個月后,采用鼻炎相關生活質量問卷(RQLQ)[9]評價兩組患者生活質量,包括鼻部癥狀、眼部癥狀、其他癥狀、行為問題、睡眠障礙、情感障礙、活動限制7項,每項35分,分值與生活質量呈負相關。
1.4 統計學分析 采用SPSS 20.0統計學軟件分析數據,計量資料以(x)表示,采用t檢驗;計數資料以[例(%)]表示,采用χ2檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者鼻部癥狀評分比較 隨訪1個月后,兩組患者鼻涕、噴嚏、鼻塞、鼻癢評分均降低,且觀察組均低于對照組,差異均有統計學意義(均P<0.05),見表1。
2.2 兩組患者鼻功能指標水平比較 隨訪1個月后,兩組患者糖精清除時間均縮短,且觀察組短于對照組;兩組患者鼻腔阻力均減小,且觀察組小于對照組,差異均有統計學意義(均P<0.05),見表2。
2.3 兩組患者炎癥因子水平比較 隨訪1個月后,兩組患者IL-6、 CRP水平均降低,且觀察組均低于對照組,差異均有統計學意義(均P<0.05),見表3。
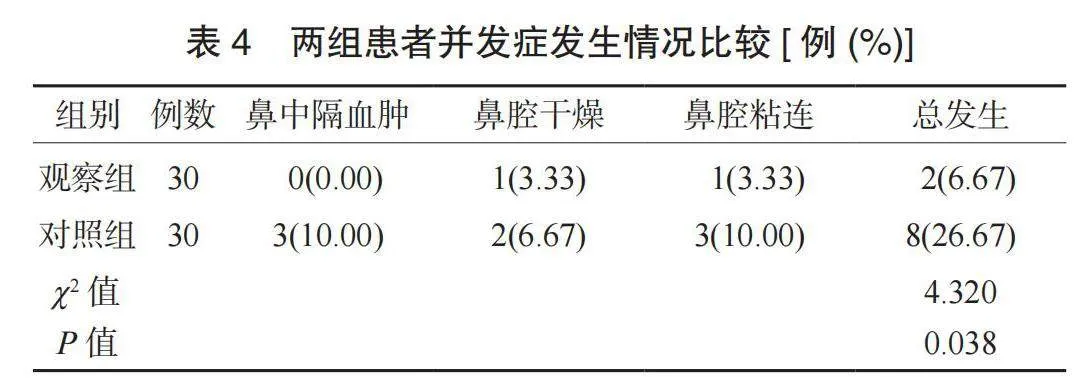
2.4 兩組患者并發癥發生情況比較 觀察組患者并發癥總發生率低于對照組,差異有統計學意義(P<0.05),見表4。
2.5 兩組患者生活質量評分比較 隨訪1個月后,兩組患者鼻部癥狀、眼部癥狀、其他癥狀、行為問題、睡眠障礙、情感障礙、活動限制評分均降低,且觀察組均低于對照組,差異均有統計學意義(均P<0.05),見表5。
3 討論
AR合并NSD患者因鼻框架結構異常,導致鼻腔機械性阻塞,常使雙側鼻腔受到氣流的異常刺激,進而發生鼻黏膜神經功能紊亂[10]。下鼻甲是鼻腔外側壁的重要組成部分,能有效維持正常鼻腔阻力與呼吸狀態,其作為黏膜免疫的一部分,還起到阻擋過敏原的作用[11]。鼻中隔矯正術屬于臨床治療AR合并NSD的常見手段,通過減張松解的方式矯正偏曲,有效修正鼻腔變異的應力關系,改善鼻通氣情況[12]。鼻內鏡下鼻甲黏膜下部分切除術是指在鼻內鏡輔助下,通過手術切除下鼻甲下部分組織,縮小鼻甲體積、擴大總鼻道,以改善鼻腔結構、降低鼻腔阻力[13]。
本研究結果顯示,隨訪1個月后,兩組患者鼻涕、噴嚏、鼻塞、鼻癢評分均降低,且觀察組均低于對照組;隨訪1個月后,兩組患者糖精清除時間均縮短,且觀察組短于對照組,兩組患者鼻腔阻力均減小,且觀察組小于對照組;隨訪1個月后,兩組患者IL-6、CRP水平均降低,且觀察組均低于對照組;觀察組患者并發癥總發生率低于對照組;隨訪1個月后,兩組患者鼻部癥狀、眼部癥狀、其他癥狀、行為問題、睡眠障礙、情感障礙、活動限制評分均降低,且觀察組均低于對照組。這提示鼻內鏡下鼻甲黏膜下部分切除術結合鼻中隔矯正術治療AR合并NSD患者的效果較好。分析原因為,鼻內鏡下鼻甲黏膜下部分切除術可將黏膜下行鼻甲剝離,解除鼻腔機械性阻塞,最大限度幫助鼻腔恢復正常的結構與通氣,其在較大程度上保留完整的鼻黏膜,避免手術對鼻腔功能造a127b83818bf6d033d2a7dc7979381d7成損害,從而降低術后多種并發癥發生風險,并減輕術后恢復時的炎癥反應,緩解AR的臨床癥狀,促進病情恢復。由于雙側下
鼻甲黏膜下分布大量的神經末梢,篩前神經鼻中隔支與鼻腔支副交感神經在受到刺激后可導致腺體大量分泌黏液,進而引起鼻癢、鼻塞、噴嚏等癥狀。鼻內鏡下鼻甲黏膜下部分切除術可通過切除下鼻甲黏膜,對鼻中隔與鼻腔外側副交感神經纖維造成破壞,導致神經末梢的敏感性隨之下降,降低血管擴張程度,使腺體黏液分泌量減少,鼻癢、噴嚏等癥狀得到有效緩解。同時,該術式還可通過切除下鼻甲下部分組織,增加鼻腔呼吸通暢度,縮短鼻腔中變應原的停留時間并減少停留量,避免鼻腔中變應原達到致敏濃度,進而減少變應性鼻炎的發作。因此,鼻內鏡下鼻甲黏膜下部分切除術結合鼻中隔矯正術治療AR合并NSD患者,可糾正鼻中隔異常偏曲,改善鼻腔通氣,減少異常氣流刺激鼻腔黏膜,還能通過縮小鼻甲體積,優化鼻腔結構,擴大總鼻道,降低鼻腔阻力,提升臨床療效。
綜上所述,鼻內鏡下鼻甲黏膜下部分切除術結合鼻中隔矯正術治療AR合并NSD患者效果較好,能減輕鼻部癥狀與炎癥反應,改善鼻功能,減少并發癥的發生,提升患者生活質量,值得臨床應用。
參考文獻
孫立薇,沙驥超,孟粹達,等.2017年美國季節性變應性鼻炎治療循證指南更新解讀[J].中國耳鼻咽喉頭頸外科, 2018, 25(4): 192-194.
周莉,李雯,顧懷宇.鼻中隔偏曲成形術聯合低溫等離子消融術治療對AR患者T淋巴細胞亞群血清IL-5及OPN水平的影響[J].河北醫學, 2021, 27(9): 1557-1562.
丁俊杰,劉仲娟,蔣燕飛,等.鼻中隔矯正聯合下鼻甲成形術治療伴有鼻中隔偏曲的難治性變應性鼻炎的療效觀察[J].中國中西醫結合耳鼻咽喉科雜志, 2021, 29(5): 352-355.
王錚,王琰,魏宏權,等.鼻內鏡下方形軟骨即刻修復復雜性鼻中隔偏曲矯正術中穿孔的臨床效果分析[J].中國耳鼻咽喉頭頸外科, 2023, 30(5): 316-320.
袁林杰,劉洋君,李麗.鼻內鏡下鼻中隔偏曲矯正聯合下鼻甲成形術治療慢性鼻炎伴鼻中隔偏曲的臨床效果[J].中國醫藥導報, 2023, 20(15): 106-109.
中華耳鼻咽喉頭頸外科雜志編輯委員會鼻科組,中華醫學會耳鼻咽喉頭頸外科學分會鼻科學組.變應性鼻炎診斷和治療指南(2015年,天津)[J].中華耳鼻咽喉頭頸外科雜志, 2016, 51(1): 6-24.
陳孝平,汪建平,趙繼宗.外科學[M].9版.北京:人民衛生出版社, 2018: 232-233.
顧瑜蓉,李華斌.《中國變應性鼻炎診斷和治療指南(2022年,修訂版)》解讀[J].中國眼耳鼻喉科雜志, 2022, 22(2): 209-211.
范雅麗,高希言.透灸聯合西藥治療肺脾氣虛型變應性鼻炎的臨床療效及對VAS、RQLQ評分的影響[J].中醫研究, 2021, 34(12): 16-19.
王再興,唐志元,趙海亮,等.電磁導航引導鼻內鏡下單側翼管神經主干切斷術治療中重度變應性鼻炎的療效分析[J].中國耳鼻咽喉頭頸外科, 2021, 28(2): 93-97.
鄭金山.鼻內鏡下骨折下鼻甲、鼻中隔偏曲矯正聯合低溫等離子射頻治療下鼻道血管瘤[J].浙江醫學, 2021, 43(24): 2690-2692.
楊春,石照輝,王劍,等.鼻內鏡輔助下鼻小柱入路同期鼻中隔偏曲及歪鼻畸形矯正手術的臨床效果分析[J].臨床耳鼻咽喉頭頸外科雜志, 2021, 35(8): 723-727.
夏世同,吳四海,徐婷.鼻內鏡輔助下改良鼻骨骨折復位治療外傷性歪鼻合并鼻中隔偏曲[J].中國耳鼻咽喉頭頸外科, 2023, 30(1): 22-25.

