預防性小腸造口對男性中低位直腸癌保肛手術患者排便及負性情緒的影響
【摘要】 目的:探討男性中低位直腸癌保肛手術患者采取預防性小腸造口對排便和負性情緒的影響。方法:納入2020年10月—2023年10月江陰市人民醫院收治的107例男性直腸癌患者進行回顧性研究,根據患者采取的治療方法分為小腸造口組(n=55)和常規治療組(n=52)。比較兩組術后各項指標(首次進食時間、排便時間和下床活動時間)、生活質量評分[生命質量測定量表-CR29(QLQ-CR29)]、排便功能、焦慮情況[90項癥狀自評量表(SCL-90)]和治療滿意度。結果:小腸造口組首次進食時間、排便時間和下床活動時間均早于常規治療組,差異均有統計學意義(P<0.05);術前兩組生活質量和排便功能比較,差異均無統計學意義(P>0.05);術后3個月小腸造口組生活質量和排便功能評分均明顯高于常規治療組,差異均有統計學意義(P<0.05);術后3個月后兩組SCL-90各因子評分均較術前降低,且小腸造口組均明顯低于常規治療組,差異均有統計學意義(P<0.05);小腸造口組治療滿意度(98.18%)明顯高于常規治療組(82.69%),差異有統計學意義(P<0.05)。結論:男性中低位直腸癌保肛手術患者進行預防性小腸造口可有效縮短首次進食時間、排便時間和下床活動時間,提高生活質量和排便功能,減輕負性情緒,并提高患者治療滿意度。
【關鍵詞】 預防性小腸造口 中低位直腸癌 保肛手術 負性情緒
Effect of Prophylactic Enterostomy on Defecation and Negative Emotion in Male Patients with Middle-low Rectal Cancer undergoing Anal Preservation Surgery/ZHOU Fangmin. //Medical Innovation of China, 2024, 21(25): 0-059
[Abstract] Objective: To investigate the effect of prophylactic enterostomy on defecation and negative emotion in male patients with middle-low rectal cancer underwent anal preservation surgery. Method: A total of 107 male patients with rectal cancer admitted to Jiangyin People's Hospital from October 2020 to October 2023 were included in the retrospective study. According to the treatment methods adopted by the patients, they were divided into small intestine ostomy group (n=55) and conventional treatment group (n=52). The postoperative indexes (first feeding time, defecation time and getting out of bed time), quality of life scores [quality of life questionaire-core 29 (QLQ-CR29)], defecation function, anxiety status [symptom checklist-90 (SCL-90)] and treatment satisfaction were compared between two groups after treatment. Result: The first feeding time, defecation time and getting out of bed time in small intestine ostomy group were earlier than those in conventional treatment group, the differences were statistically significant (P<0.05). There were no significant differences in quality of life and defecation function between two groups before surgery (P>0.05). 3 months after surgery, the quality of life and defecation function scores in the small intestine ostomy group were significantly higher than those in the conventional treatment group, the differences were statistically significant (P<0.05). 3 months after surgery, each factor scores of SCL-90 in both groups were lower than those before surgery, and those in the small intestine ostomy group were significantly lower than those in the conventional treatment group, the differences were statistically significant (P<0.05). Treatment satisfaction of small intestine ostomy group (98.18%) was significantly higher than that of conventional treatment group (82.69%), the difference was statistically significant (P<0.05). Conclusion: Preventive enterostomy in male patients with middle-low rectal cancer undergoing anal preservation surgery can effectively shorten the first feeding time, defecation time and getting out of bed time, improve the quality of life and defecation function, reduce negative emotion and improve the treatment satisfaction.
[Key words] Preventive enterostomy Middle-low rectal cancer Anal preservation surgery Negative emotion
First-author's address: Department of Anorectal Surgery, Jiangyin People's Hospital, Jiangyin 214400, China
doi:10.3969/j.issn.1674-4985.2024.25.013
直腸癌(rectal cancer,RC)是臨床上最常見的消化道腫瘤之一,由于其早期無明顯特異性癥狀,導致患者難以在早期發現并進行治療,失去最佳治療時機,發現時患者多處于中晚期階段,通常會出現癌痛等多種臨床癥狀[1-3]。目前臨床常見的治療方法為腹會陰切除術(Miles手術),可有效降低RC的復發率,但此手術創傷較大,需要犧牲肛門。隨著科學技術的進步和醫療水平的提高,患者可通過保肛手術恢復腸道的連續性,但患者術后會面臨腸梗阻、吻合口漏等并發癥,嚴重影響患者生活質量和精神健康[4-5]。預防性造口又稱轉流性造口或保護性造口,是患者在機體功能恢復前用于流轉糞便和減輕吻合口機械張力而進行的臨時性造口,可有效降低RC術后吻合口漏的發生率,在患者機體功能恢復,排除還納禁忌證后可進行還納[6]。其中小腸造口術手術操作簡單,可有效減輕患者腸內壓力,灌注腸內營養,從而使腸道得以休息,加速恢復,但需注意患者出現切口感染、出血、腸內容物無規律自由排泄等[7-9]。本研究旨在了解預防性小腸造口對RC手術患者排便情況和負面情緒的影響,研究結果如下。
1 資料與方法
1.1 一般資料
回顧性研究2020年10月—2023年10月江陰市人民醫院收治的107例男性RC患者。納入標準:(1)經病理檢查確診為RC,腫瘤距肛緣距離<10 cm;(2)全程嚴格遵循治療方案;(3)能夠正常溝通,無精神類疾病;(4)男性;(5)病歷資料完整。排除標準:(1)合并感染;(2)合并其他惡性腫瘤;(3)合并嚴重心、肺等重要器官嚴重功能障礙;(4)存在酒精濫用史或長期安眠藥使用史;(5)合并凝血功能障礙。根據患者實施的治療方法進行分組,分為小腸造口組(n=55)和常規治療組(n=52)。本研究經本院醫學倫理委員會批準。
1.2 方法
常規治療組:患者進行常規腹腔鏡下直腸癌根治術。患者取膀胱截石位,并對患者雙腳進行固定,注意使用束縛帶時應避免對患者皮膚形成壓迫。對患者進行全身麻醉,在患者臍部下緣做觀察孔,注入二氧化碳氣體建立人工氣腹,由管鞘置入腹腔鏡,觀察病灶具體位置后在兩側做操作切口并置入操作器械;對周圍淋巴結進行全面清掃,對左側結腸動脈給予保護,使用蒸餾水沖洗腫瘤遠端直腸;使用直線切割閉合器對腫瘤所在腸段的遠端進行切割(超過腫瘤范圍5 cm以上),并于腹部做3~5 cm的輔助切口,經切口將腸道脫出體外后核對腸管長度、平滑肌張力、系膜走向等,核對無誤后給予雙端吻合;操作完成后對腹腔進行沖洗,患者無活動性出血后縫合切口。
小腸造口組:在常規治療組的基礎上應用袢式回腸造口術,在患者右中下腹部腹直肌取縱行長約3 cm的切口,將距回盲部15~20 cm處的回腸拖至腹壁外,橫行切開回腸系膜緣,將回腸漿肌層與皮膚真皮層間斷縫合固定,外貼造口袋。術后3~6個月行回腸造口回納術。
1.3 觀察指標及判定標準
(1)術后各項指標:記錄患者首次進食時間、首次排便時間和首次下床活動時間。(2)生活質量評分:根據歐洲癌癥研究與治療組織(European organisation for rearch and treatment of cancer,EORTC)研制的生命質量測定量表-CR29(quality of life questionaire-core 29,QLQ-CR29)對患者術前和術后3個月的生活質量進行評估,共計29個條目,每條目評分1~4分,評分越高表示患者生活質量越好[10]。(3)排便功能:評估術前和術后3個月(小腸造口組為回納術后1個月)患者排便功能,以肛門功能5項(肛門控制力、便意、排便次數、時間、腹痛情況)為檢測項目,項目檢測總分為0~10分,每項評分0~2分,分值越高表示患者排便功能越好。(4)焦慮情況:對兩組患者術前和術后3個月的焦慮情況使用90項癥狀自評量表(symptom checklist-90,SCL-90)進行測評,總計90個檢測條目,10個評分因子,各條目評分0~4分,各因子中總條目均分為對應因子的得分,分數越高表示患者相應癥狀越嚴重[11]。(5)治療滿意度:術后3個月使用自制滿意度調查問卷測評患者滿意度,評定結果分為非常滿意、一般滿意和不滿意,此量表內部一致性信度為0.74,Cronbach's α系數為0.76,總滿意度=(總例數-不滿意例數)/總例數×100%。
1.4 統計學處理
本研究所得數據采用SPSS 20.0進行比較分析。使用率(%)表示計數資料,使用字2檢驗進行比較;術后各項指標、生活質量、排便功能、焦慮情況等計量資料采用(x±s)表示,組間比較采用獨立樣本t檢驗,組內比較采用配對t檢驗。P<0.05表示差異有統計學意義。
2 結果
2.1 兩組患者基線資料比較
小腸造口組:體重指數(BMI)19~28 kg/m2,平均(23.76±2.62)kg/m2;年齡45~72歲,平均(58.37±7.94)歲;臨床分期:Ⅰ期28例,Ⅱ期
22例,Ⅲ期5例。常規治療組:BMI 19~27 kg/m2,平均(23.49±2.51)kg/m2;年齡42~69歲,平均(57.28±7.89)歲;臨床分期:Ⅰ期26例,Ⅱ期
22例,Ⅲ期4例。兩組基線資料比較,差異均無統計學意義(P>0.05),具有可比性。
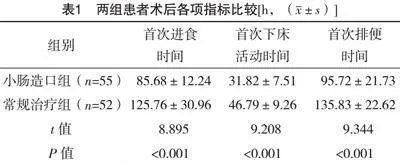
2.2 兩組患者術后各項指標比較
小腸造口組患者首次進食時間、首次排便時間和首次下床活動時間均早于常規治療組,差異均有統計學意義(P<0.05),見表1。
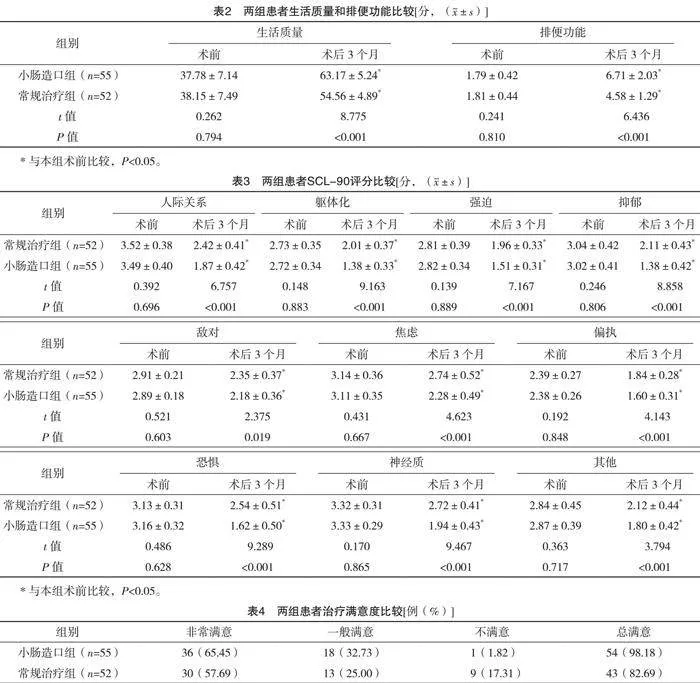
2.3 兩組患者術前術后生活質量和排便功能比較
術前兩組患者生活質量和排便功能比較,差異均無統計學意義(P>0.05);術后3個月,兩組患者生活質量和排便功能均高于術前(P>0.05);術后3個月,小腸造口組患者生活質量和排便功能評分均明顯高于常規治療組,差異均有統計學意義(P<0.05)。見表2。
2.4 兩組患者焦慮情況比較
術前兩組患者SCL-90各因子評分比較,差異均無統計學意義(P>0.05);術后3個月兩組患者SCL-90各因子評分均較術前降低,且小腸造口組患者各因子評分均明顯低于常規治療組,差異均有統計學意義(P<0.05)。見表3。
2.5 兩組患者治療滿意度比較
小腸造口總滿意度(98.18%)明顯高于常規治療組(82.69%),差異有統計學意義(字2=7.569,P=0.006),見表4。
3 討論
保肛手術是臨床治療RC的重要方法,但由于其對患者直腸括約肌損傷較大,極易導致術后排便障礙,影響患者預后,患者長時間排便障礙又易導致焦躁、抑郁等負性情緒,危害患者精神健康的同時影響治療效果和康復效果[12-13]。有研究表明預防性造口可有效降低患者術后并發癥,改善患者臨床癥狀[14-15]。
本研究結果顯示,小腸造口組首次進食時間、排便時間和下床活動時間均早于常規治療組,與Laraja等[16]研究結果相似,推測原因為小腸蠕動恢復時間較短,快速的腸蠕動恢復可有效縮短患者禁食時間,有助于患者的恢復,從而縮短患者首次排便時間和下床活動時間。本研究結果表明,小腸造口可有效提高患者的生活質量和排便功能,與Zhang等[17]研究結果相似,推測原因為預防性造口通過建立人工通道糞便轉流的方式幫助患者減輕吻合口的污染和機械壓力,促進腸道功能改善,減少吻合口瘺的發生,且小腸血運充足,能夠承擔吻合口血供,促進愈合。小腸造口術患者恢復速度較快,患者能夠盡早進食,加快腸道的恢復,避免了肛功能不良等問題,減輕患者疼痛或其他不適癥狀,從而提升患者的生活質量[18-19]。本研究結果顯示,預防性小腸造口可有效減輕患者的負性情緒,提高治療滿意度,與Seow-En等[20]研究結果相似,推測原因為RC手術極易出現腹腔感染、肺部感染等并發癥,導致患者產生極大的精神壓力,而小腸造口患者恢復速度較快,可減少細菌、內毒素移位,從而減輕患者的應激反應,減少患者因并發癥需再次入院治療的可能,提升治療滿意度。此外,其還能緩解術后排便困難等問題,且可回納,提升患者的心理健康和生活質量。
綜上所述,男性中低位RC保肛手術患者進行預防性小腸造口可有效縮短首次進食時間、排便時間和下床活動時間,提高患者生活質量和排便功能,減輕患者負性情緒,提高治療滿意度。
參考文獻
[1]于思雨,榮光宏.結直腸癌組織中Lgr5、GATA6表達變化及臨床意義[J].山東醫藥,2023,63(4):60-63.
[2] ORONSKY B,REID T,LARSON C,et al.Locally advanced rectal cancer: the past, present, and future[J].Semin Oncol,2020,47(1):85-92.
[3] SUN W,AL-RAJABI R,PEREZ R O,et al.Controversies in rectal cancer treatment and management[J].Am Soc Clin Oncol Educ Book,2020,40:1-11.
[4]陳順,仵朝暉,解有成,等.局部進展期結直腸癌新輔助免疫治療臨床研究及應用進展[J].中國腫瘤臨床,2023,50(2):92-97.
[5] GAVRILA D,BITERE O,DROC G,et al.Abdominoperineal resection for rectal cancer: open, laparoscopic or robotic approach[J].Chirurgia (Bucu),2021,116(5):573-582.
[6]王汐嬅,林國樂,程悅,等.直腸癌預防性腸造口患者的自我管理能力與希望水平及其影響因素分析[J].結直腸肛門外科,2023,29(4):393-400.
[7] WANG L,ZHAO Y B,DING J G,et al.Enterostomy based on abdominal wall tension and fascial locking: a theory of preventing stoma complications and parahernia[J].Zhonghua Wei Chang Wai Ke Za Zhi,2022,25(11):1025-1028.
[8] SKOVSEN A P,BURCHARTH J,G?GENUR I,et al.Small bowel anastomosis in peritonitis compared to enterostomy formation: a systematic review[J].Eur J Trauma Emerg Surg,2023,49(5):2047-2055.
[9]白峻閣,王哲學,楊明,等.腹腔鏡直腸癌低位前切除術經預防性回腸造口部位取標本的可行性及對造口還納的影響[J].結直腸肛門外科,2023,29(5):443-448,454.
[10] GANESH V,AGARWAL A,POPOVIC M,et al.Comparison of the FACT-C, EORTC QLQ-CR38, and QLQ-CR29 quality of life questionnaires for patients with colorectal cancer: a literature review[J].Support Care Cancer, 2016 ,24(8):3661-3668.
[11] STEINBERG M,BARRY D T,SHOLOMSKAS D,et al.
SCL-90 symptom patterns: indicators of dissociative disorders[J].Bull Menninger Clin,2005,69(3):237-249.
[12]王行宏,仝瑞兵,陳濤,等.低位直腸癌保肛手術的研究進展[J].腹腔鏡外科雜志,2023,28(4):306-311.
[13] KASI A,ABBASI S,HANDA S,et al.Total neoadjuvant therapy vs standard therapy in locally advanced rectal cancer: a systematic review and meta-analysis[J/OL].JAMA Netw Open,2020,3(12):e2030097.https://pubmed.ncbi.nlm.nih.gov/33326026/.
[14] AFSHARI K,CHABOK A,SMEDH K,et al.Risk factors for small bowel obstruction after open rectal cancer resection[J].BMC Surg,2021,21(1):63.
[15] MOHAMEDAHMED A Y Y,STONELAKE S,ZAMAN S,et al.Closure of stoma site with or without prophylactic mesh reinforcement: a systematic review and meta-analysis[J].Int J Colorectal Dis,2020,35(8):1477-1488.
[16] LARAJA C,FOPPA C,MAROLI A,et al.Surgical outcomes of Turnbull-Cutait delayed coloanal anastomosis with pull-through versus immediate coloanal anastomosis with diverting stoma after total mesorectal excision for low rectal cancer: a systematic review and meta-analysis[J].Tech Coloproctol,2022,26(8):603-613.
[17] ZHANG B,ZHUO G Z,ZHAO K,et al.Cumulative incidence and risk factors of permanent stoma after intersphincteric resection for ultralow rectal cancer[J].Dis Colon Rectum,2022,65(1):66-75.
[18] ROSEN H,SEBESTA C G,SEBESTA C.Management of low anterior resection syndrome (LARS) following resection for rectal cancer[J].Cancers (Basel),2023,15(3):778.
[19] SHEN Y,YANG T,ZENG H,et al.Low anterior resection syndrome and quality of life after intersphincteric resection for rectal cancer: a propensity score-matched study[J].Tech Coloproctol,2023,27(12):1307-1317.
[20] SEOW-EN I,NG Y Y,TAN I B H, et al.Transanal total mesorectal excision and delayed coloanal anastomosis without stoma for low rectal cancer[J].Tech Coloproctol,2023,27(1):75-81.
(本文編輯:陳韻)
*基金項目:江陰市衛生健康委員會科研項目(S202002)

