超聲引導髂腹下/髂腹股溝神經阻滯復合全麻在小兒腹股溝手術的應用
【摘要】 目的 探討不同麻醉方案應用于小兒腹股溝手術中對患兒手術情況、術時生命體征、術后疼痛等的影響。
方法 以2023年4月—2024年4月期間行腹股溝手術的60例患兒作為研究對象,病例均來自廣東省高州市人民醫院,采用隨機數字表分為對照組與觀察組,每組30例。對照組行常規氣管插管全麻,觀察組結合上述操作行超聲引導髂腹下髂腹股溝神經阻滯。比較兩組手術一般指標、手術全程生命體征狀態、術后疼痛程度、蘇醒期躁動及術后不良反應發生情況。
結果 觀察組手術大部分時間生命體征指標均較對照組穩定,觀察組患兒蘇醒所需時間、PACU停留時間、丙泊酚總用量、術后各時期FLACC評分均低于對照組,差異有統計學意義(P<0.05或0.001);觀察組患兒蘇醒期躁動及總不良反應發生率均低于對照組,差異有統計學意義(P<0.05)。
結論 髂腹下髂腹股溝神經阻滯復合全麻效果明確,能夠減少患兒麻醉藥物使用量,縮短蘇醒時間及PACU停留時間,并使患兒手術過程中生命體征更為平穩,同時對患兒造成的不良影響更小。
【關鍵詞】 超聲引導;髂腹下髂腹股溝神經;全麻;小兒;腹股溝手術
中圖分類號:R657.8;R614 文獻標志碼:A DOI:10.3969/j.issn.1003-1383.2024.09.008
Application of ultrasound-guided iliohypogastric/ilioinguinal nerve block combined with general anesthesia in pediatric groin surgery
LIANG Wanyi, CAI Jingyi, LIANG Jinhua, DU Zhibin, DENG Zhuqiang
(Department of Anesthesiology, Gaozhou People's Hospital, Gaozhou 525200, Guangdong, China)
【Abstract】 Objective To investigate the effects of different anesthesia schemes on surgical conditions, intraoperative vital signs, and postoperative pain in children undergoing groin surgery.
Methods 60 children who underwent groin surgery from April 2023 to April 2024 were selected as research objects. All cases were selected from Gaozhou People's Hospital in Guangdong Province. They were randomly divided into control group and observation group by random number table, with 30 ce81b77e05dc21a155301cfc8edd59f7f6c1eade1425817d9631aad4227932fb8ases in each group. The control group underwent conventional tracheal intubation general anesthesia, and the observation group underwent ultrasound-guided iliohypogastric/ilioinguinal nerve block combined with the above-mentioned procedures. And then, the general indicators of surgeries, the status of vital signs throughout the surgery, the degree of postoperative pain, agitation during the recovery period, and the occurrence of postoperative adverse reactions were compared between the two groups.
Results Most of the time, the vital signs of the observation group were more stable than those of the control group, and the observation group had less recovery time, PACU stay time, total propofol dosage, and lower FLACC scores at various postoperative stages compared to the control group, and difference was statistically significant (P<0.05 or 0.001). The incidence of emergence agitation and total adverse reactions in the observation group was lower than that in the control group, and the difference was statistically significant (P<0.05).
Conclusion The combination of iliohypogastric/ilioinguinal nerve block and general anesthesia has clear effect, which can reduce the use of anesthetic drugs in children, shorten recovery time and PACU stay time, and make the vital signs of children more stable during operation, and has less adverse effects on children.
【Keywords】 ultrasound guidance; iliohypogastric/ilioinguinal nerve; general anesthesia; children; groin surgery
目前臨床中小兒腹股溝手術人群基數較大,由于患兒個體存在差異,臨床麻醉多采用全麻,術后需要使用靜脈鎮痛類藥物,會使患兒產生惡心、嘔吐、呼吸抑制等不良反應[1-2]。另外由于患兒年齡較小,大部分術后不配備自控鎮痛泵,因此患兒術后會產生不同程度疼痛,影響舒適感。隨著超聲技術不斷成熟,超聲引導下的神經阻滯將麻醉“可視化”,使麻醉操作及劑量選擇更為準確,并且對患者身體傷害更小,因此其在老年、兒童等低耐受性人群中運用廣泛[3-5]。髂腹下髂腹股溝神經位于腹橫肌處,能夠支配腹部相關神經,在該區域注射麻醉藥物進行神經阻滯可以有效隔絕腹壁區域痛感,因此其常用于腹股溝區手術[6-7]。目前該神經阻滯方法應用于老年、成人群體較多,但在小兒領域研究尚少,故本研究主要探討該神經阻滯方式復合全麻在小兒腹股溝手術的應用效果。
1 資料與方法
1.1 一般資料
以2023年4月—2024年4月期間行腹股溝手術的60例患兒作為研究對象,病例來自廣東省高州市人民醫院,采用隨機數字表分為對照組與觀察組,每組30例。對照組男15例,女15例,年齡1~7歲,平均(4.05±1.21)歲;體重9.73~19.31 kg,平均(13.09±3.35)kg;美國麻醉師協會分級(ASA):Ⅰ級13例,Ⅱ級17例;手術類型:腹股溝疝15例,鞘膜積液15例。觀察組男18例,女12例,年齡1~7歲,平均(4.17±1.15)歲;體重9.95~18.79 kg,平均(13.59±3.09)kg;ASA分級:Ⅰ級12例,Ⅱ級18例;手術類型:腹股溝疝15例,鞘膜積液15例。兩組一般資料比較差異無統計學意義(P>0.05)。本項目經醫院倫理委員會審查批準(GYLLPJ-2023110),參與研究患者及家屬知情同意。納入標準:①需行腹股溝手術;②年齡1~7歲;③無小兒麻醉禁忌事項,如呼吸道出血、喉部感染等;④患兒家長知曉并簽署知情同意書。排除標準:①既往有腹部手術史;②肝腎等主要臟器功能不全;③凝血功能異常;④有嚴重神經系統疾病病史。
1.2 治療方法
1.2.1 對照組
采用全麻,具體如下:麻醉前禁食,入室后打開靜脈通路,對患兒嚴格按照麻醉操作流程執行,用邁瑞N15監護儀監測患兒生命體征,包括收縮壓(SBP)、舒張壓(DBP)、平均動脈壓(MAP)、心率(HR)、血氧等,而后進行麻醉誘導,具體為丙泊酚2 mg/kg,芬太尼2~4 μg/kg,苯磺順阿曲庫銨0.1 mg/kg靜脈注射,4~5 min后實施氣管插管術,術中麻醉維持所用藥物為丙泊酚、瑞芬太尼,劑量分別為2~4 mg/(kg·h)、0.05~0.3 μg /(kg·min),麻醉方法為吸入式麻醉維持,同時間斷使用順式阿曲庫銨維持肌松,手術結束前15 min給予芬太尼2 μg/kg靜脈注射。
1.2.2 觀察組
超聲引導髂腹下髂腹股溝神經阻滯復合全麻,具體如下:全麻完成后,對患兒穿刺部位進行消毒處理,并用無菌膜包裹超聲探頭,由經驗豐富的麻醉醫師進行操作,照射起點為髂前上棘,緩慢調節探頭尋找腹內斜肌與腹橫肌之間的髂腹下及髂腹股溝神經,并在探頭視野下進針,進針方法為“平面內”法,以針頭達到兩肌肉筋膜間并且回抽無血為進針結束點,而后予以0.25%羅哌卡因,劑量以超聲下觀察到髂部神經被麻醉藥物包圍為限,阻滯完成后15 min切皮,而后手術方法與麻醉維持方法同對照組。
1.3 觀察指標及評價標準
本研究觀察指標包括患兒蘇醒所需時間、恢復室(PACU)停留時間、丙泊酚總用量、SBP、DBP、HR、MAP、疼痛程度、患兒蘇醒期躁動及術后不良反應發生情況。其中SBP、DBP、HR與MAP指標監測時間點為患兒入室時(T1)、麻醉誘導結束時(T2)、切皮時(T3)、牽拉手術區時(T4)、手術結束時(T5)、蘇醒時(T6);疼痛程度評估采用FLACC疼痛行為評分[8],該方法有5個項目,每個項目均使用0~2分3級評分法,滿分為10分,分數越高表示患兒疼痛程度越高,評估時間點為患兒首次下床時、靜息時、咳嗽時;不良反應包括惡心、嘔吐、呼吸抑制等。
1.4 統計學方法
采用SPSS 17.0統計學軟件作為本研究數據處理工具,符合正態分布的計量資料以(均數±標準差)表示,組間比較行t檢驗;計數資料行卡方檢驗,檢驗水準:α=0.05,雙側檢驗。
2 結 果
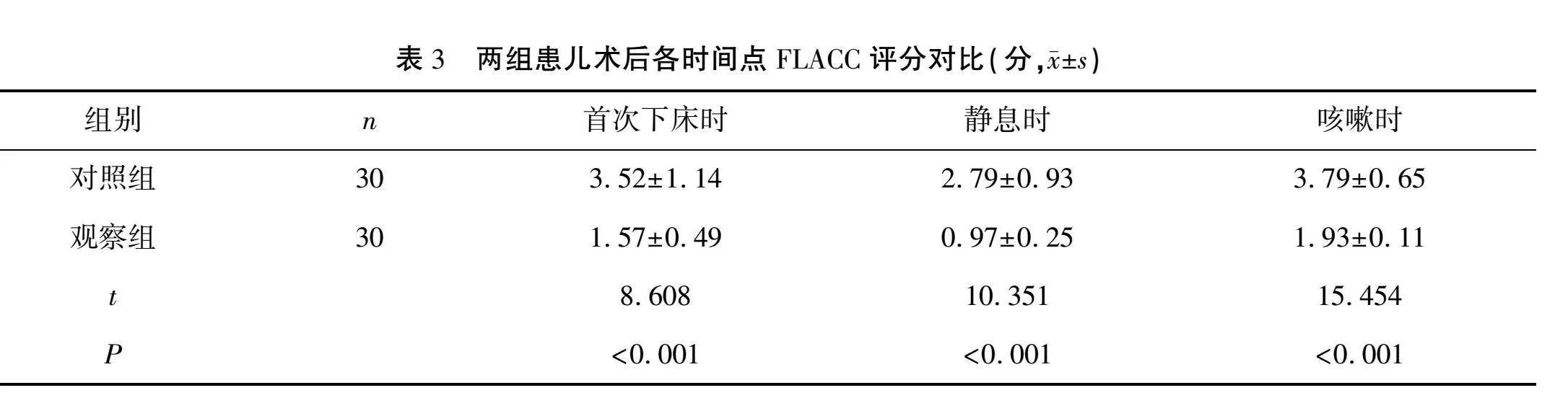
2.1 手術一般指標對比
觀察組患兒蘇醒所需時間、PACU停留時間及丙泊酚總用量均低于對照組,差異有統計學意義(P<0.05或0.001)。見表1。
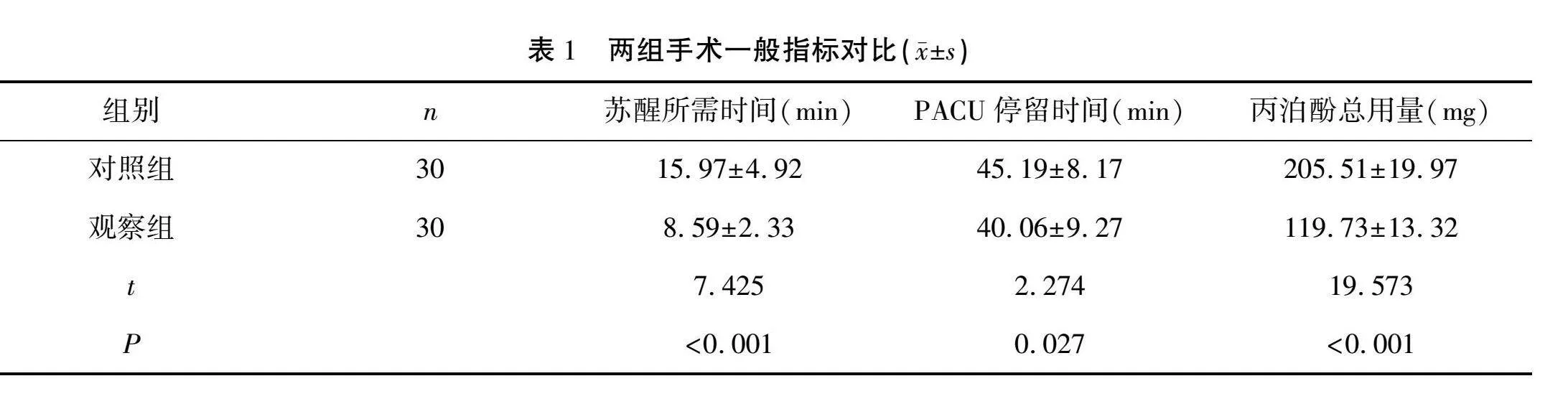
2.2 患兒手術各時間點生命體征對比
T1、T2時兩組SBP、DBP、MAP、HR水平比較差異無統計學意義(P>0.05),觀察組T3、T4、T5、T6時SBP、DBP、HR、MAP水平均低于對照組,差異有統計學意義(P<0.05或0.01)。見表2。
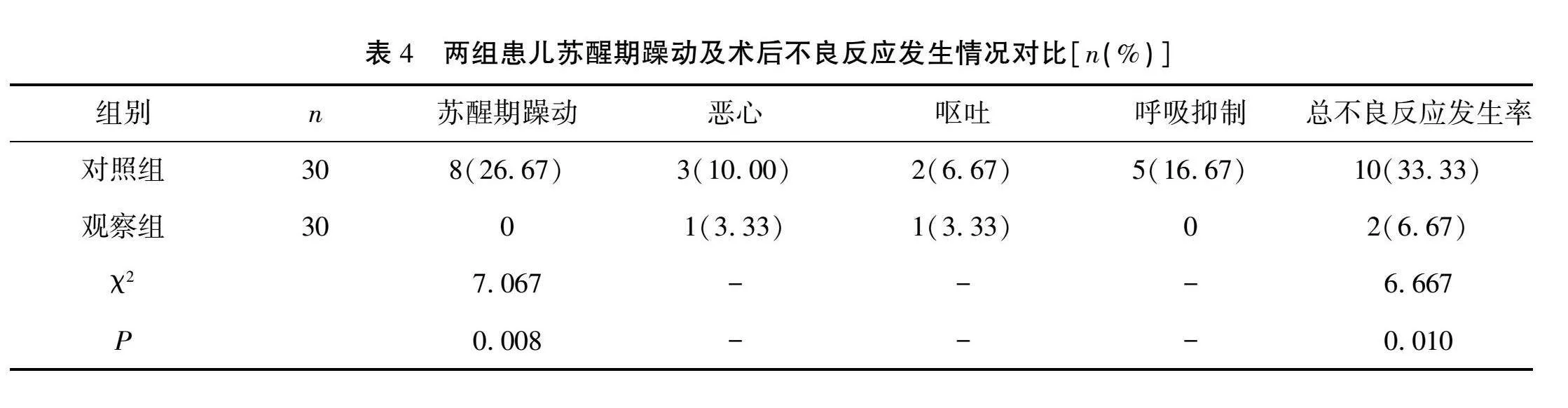
2.3 患兒術后各時間點疼痛程度對比
觀察組患兒首次下床時、靜息時、咳嗽時FLACC評分均低于對照組,差異有統計學意義(P<0.001)。見表3。
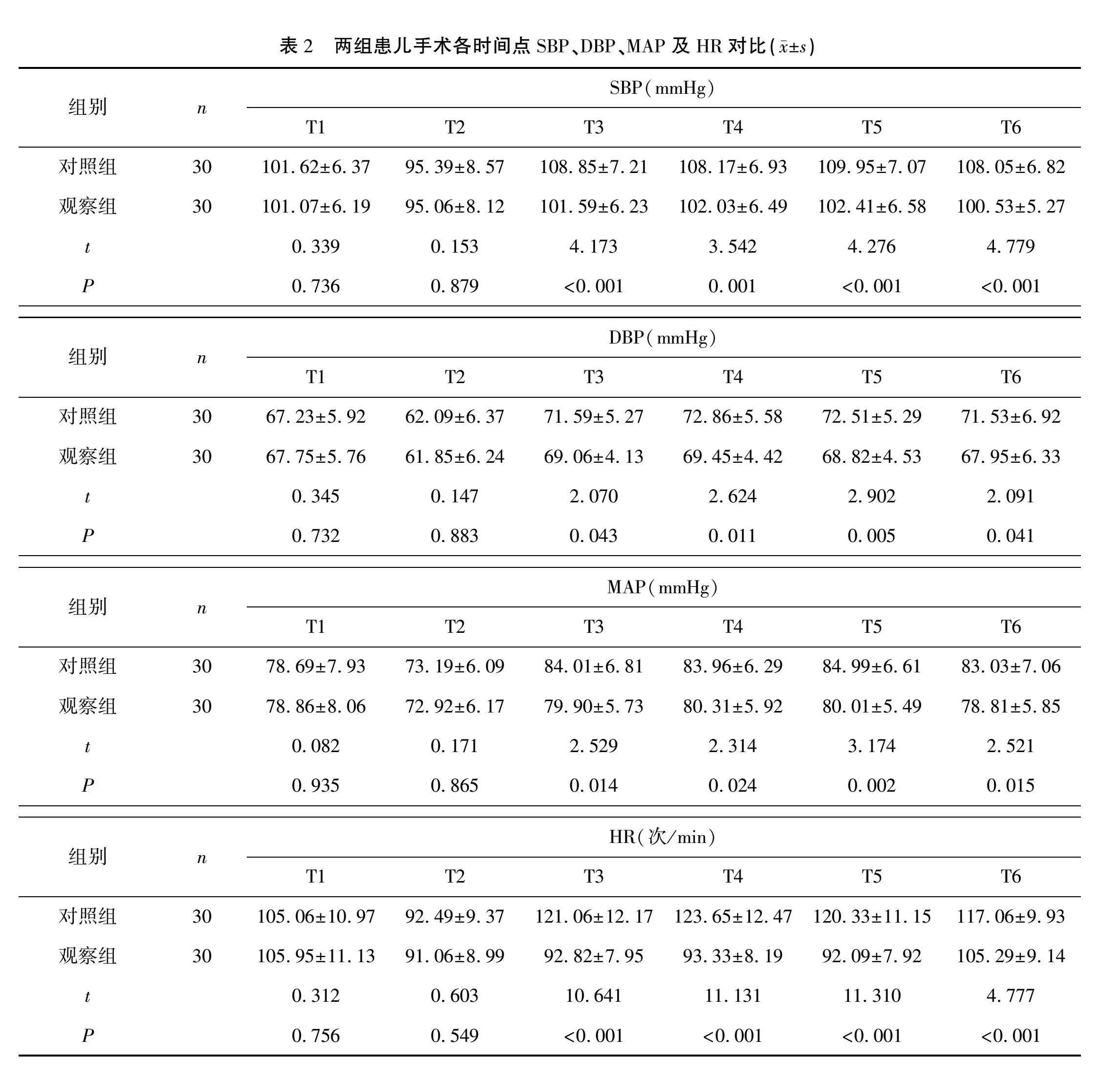
2.4 患兒蘇醒期躁動及術后不良反應發生情況對比
觀察組患兒蘇醒期躁動及總不良反應發生率均低于對照組,差異有統計學意義(P<0.05)。見表4。
3 討 論
相較于傳統盲探神經阻滯,超聲引導下神經阻滯安全性及有效性更優,但現有國內外研究中多比較不同神經阻滯及非超聲與超聲引導下的神經阻滯效果,而缺少超聲引導下神經阻滯與單純全麻的比較研究[9-11],同時超聲引導髂腹下髂腹股溝神經阻滯復合全麻在小兒手術領域應用效果尚不明確,故本研究主要探討該神經阻滯模式在小兒腹股溝手術中的應用效果。
本研究結果證實觀察組所用麻醉方案能明顯縮短患兒恢復時間,并減少術時麻醉維持用藥量,與李銀潔等[12]的研究結果一致,主要原因在于超聲引導髂腹下髂腹股溝神經阻滯可用局麻藥物包裹腹部神經,可逆性組織神經傳導,同時在阻滯過程中通過超聲來觀察藥液情況,進而實時控制藥液走向,使藥液能夠更好地沿神經進行擴散,提高麻醉效率,從而減少麻醉維持用藥量,而麻醉藥物用量的減少使機體積蓄麻醉藥物的量更少,使得患兒麻醉藥物代謝得更快,故患兒蘇醒更快。同時,研究發現,相較于常規氣管插管全麻,超聲引導髂腹下髂腹股溝神經阻滯復合全麻可削弱術時SBP、DBP、MAP、HR水平波動,維持血流動力學穩定,手術麻醉更安全,分析原因可能為手術中創傷、疼痛等屬于應激過程,會激活患兒交感神經,而該麻醉方式可限制迷走神經,進而穩定SBP、DBP、MAP、HR水平。賈文霞等[13]的研究也顯示此類神經阻滯方案能夠限制腹部神經傳導,降低交感神經活性,繼而維持患兒生命體征穩定。
此外,本研究發現兩組患兒首次下床時、靜息時、咳嗽時FLACC評分均有顯著差異,證實超聲引導髂腹下髂腹股溝神經阻滯復合全麻可明顯降低患兒術后疼痛感,分析原因如下:①腹股溝手術術后疼痛以內臟疼痛為主,內臟感覺神經將內臟感覺沖動從內臟傳送到中樞神經系統,進而讓患兒出現明顯疼痛感與不適感,阻斷內臟神經便可阻斷內臟痛覺傳導,而超聲引導神經阻滯具有精確性,能夠使麻醉藥物包裹內臟神經,進而達到阻止疼痛傳導的目的,最終減輕術后疼痛。②本研究選用神經阻滯藥物為羅哌卡因,該藥物硬膜外用藥半衰期較長,約為4 h,因此在神經阻滯后可以在患者體內留存較長時間,以達到術后鎮痛的目的。與國內陳競等[14]及國外STOWERS等[15]的研究結論類似,但此兩項研究對象均為成人,與本研究有所差異,故其對患兒術后疼痛的控制效果及具體機制仍有待進一步探析。
超聲引導髂腹下髂腹股溝神經阻滯通過超聲引導,能夠準確將麻醉藥物注射進靶點處,在使用最少麻醉藥物的情況下包裹目標神經,因此患兒麻醉藥物用量更少,并且降低了麻醉藥物進入患兒血管及腹腔的風險,同時羅哌卡因具備半衰期較長的特性,且具備麻醉與鎮痛的效果,因此可以減少術中麻醉維持藥物及術后阿片類藥物、靜脈鎮痛藥物的使用,患兒蘇醒期躁動及術后不良反應發生更少,也再次證實超聲引導髂腹下髂腹股溝神經阻滯復合全麻有較高安全性。
綜上,超聲引導髂腹下髂腹股溝神經阻滯復合全麻效果明確,能促進患兒康復,縮短住院時間,減少術時麻醉藥物用量,降低血流動力學指標波動,緩解術后疼痛,同時安全性較佳,具備一定經濟效應,能夠減輕患兒家庭負擔,因此可以運用于小兒腹股溝手術輔助麻醉中。本研究存在一定局限性,如樣本量較少,該阻滯模式是否會對患兒術后認知功能產生影響等,建議后續進一步擴大樣本量,并增加相關指標以豐富臨床研究,以獲得更加確切可信的結果。
參 考 文 獻
[1] 李三石,李從軍,代景友.腹腔鏡下疝囊高位結扎聯合臍正中襞修補術與傳統手術對小兒腹股溝斜疝術后復發率的影響[J].臨床和實驗醫學雜志,2020,19(17):1888-1891.
[2] 張軍民,吳其肯,夏龍飛.單孔疝囊高位結扎術治療小兒腹股溝斜疝術后復發的影響因素[J].中國婦幼保健,2021,36(10):2293-2295.
[3] 孫熠,王海云,華偉,等.羅哌卡因用于超聲引導老年腹股溝疝患者髂腹下、髂腹股溝聯合生殖股神經阻滯的EC50及EC95[J].天津醫藥,2020,48(7):654-656,后插2.
[4] 徐旭仲,李挺.超聲引導下的神經阻滯[C]//2006年浙江省麻醉學學術年會論文集.衢州,2006:169-172.
[5] 黃志,夏維,柯晉源,等.超聲引導下髂腹股溝/髂腹下神經阻滯聯合生殖股神經生殖支阻滯在老年腹股溝疝修補術中的應用效果[J].臨床麻醉學雜志,2020,36(2):135-139.
[6] 后曉超,鈕崢嶸,吳新華,等.超聲引導髂腹下髂腹股溝神經阻滯用于老年患者選擇性激光前列腺汽化術術后鎮痛效果觀察[J].國際麻醉學與復蘇雜志,2023,44(3):269-272.
[7] FARQUHARSON B J, SIVARAJAH V, MAHDI S, et al. Where is the nerve?Review of operation note documentation practice for inguinal hernia repair[J]. Ann R Coll Surg Engl,2021,103(9):651-655.
[8] 尹露,殷小容.FLACC疼痛評估量表在全麻蘇醒期患兒疼痛評估中的應用[J].四川醫學,2015,36(9):1221-1223.
[9] 張國強,趙春江,吳海濱,等.超聲引導腹橫肌平面聯合髂腹下神經阻滯行腹腔鏡下腹股溝疝修補術的效果及并發癥觀察[J].外科研究與新技術,2022,11(1):35-38.
[10] 李耀松,張宗群,李水忠,等.髖關節囊周圍神經阻滯與腹股溝韌帶上髂筋膜阻滯在老年全髖關節置換圍手術期鎮痛的效果比較[J].中國骨與關節損傷雜志,2023,38(6):615-618.
[11] 許滔,唐國強,賀光宏,等.超聲引導下連續髂腹下和髂腹股溝神經阻滯在高齡疝修補術后鎮痛效果評價[J].中國煤炭工業醫學雜志,2021,24(4):361-365.
[12] 李銀潔,王宏宇,李林.羅哌卡因髂腹下髂腹股溝神經阻滯在小兒疝氣手術中的應用[J].中國醫刊,2023,58(2):216-218.
[13] 賈文霞,余翔,郭志佳.超聲定位下髂腹下及髂腹股溝神經阻滯用于小兒腹股溝疝手術的臨床觀察[J].中國藥物與臨床,2020,20(18):2998-3000.
[14] 陳競,吳穗平,蔡宜良,等.右美托咪定復合羅哌卡因股神經阻滯對髖關節置換術后鎮痛的影響[J].外科研究與新技術,2021,10(1):61-63.
[15] STOWERS M D J, RAHARDJA R, NICHOLSON L, et al. Safety and efficacy of intraosseous ropivacaine in lower extremity (SORE) study[J]. ANZ J Surg,2023,93(1/2):328-333.
(收稿日期:2024-06-03 修回日期:2024-08-09)

