肺部超聲評分法與氧合法指導滴定呼氣末正壓治療急性呼吸窘迫綜合征患者的效果對比

【摘要】目的 對比肺部超聲評分(LUS)法與氧合法指導滴定呼氣末正壓(PEEP)治療急性呼吸窘迫綜合征(ARDS)患者的效果,為臨床治療提供參考。方法 選取2023年1月至2024年5月惠州市第一人民醫院收治的60例ARDS患者的臨床資料,進行回顧性分析。所有患者均采用PEEP遞增法進行肺復張(RM)治療,根據RM滴定至最佳PEEP的方法不同分為LUS組(采用LUS法滴定至最佳PEEP,
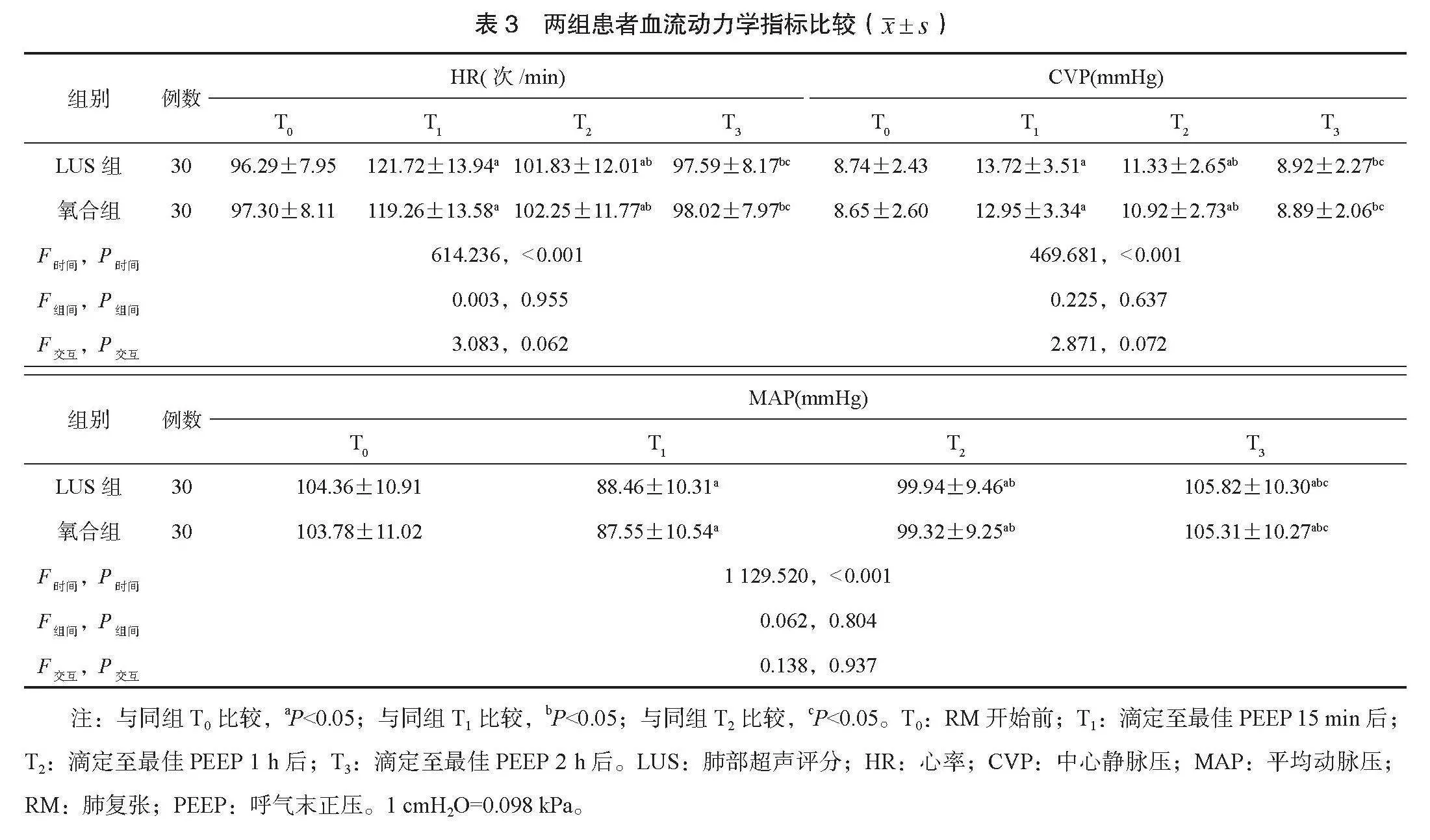
30例)和氧合組(采用最佳氧合法滴定至最佳PEEP,30例)。比較兩組患者肺機械力學指標[平均氣道壓(Pmean)、氣道峰壓(Ppeak)、動態順應性(Cdyn)]、血氣分析指標[pH值、血氧飽和度(SaO2)、動脈血氧分壓(PaO2)、氧合指數(OI)]及血流動力學指標[心率(HR)、中心靜脈壓(CVP)、平均動脈壓(MAP)]。結果 兩組患者Pmean、Ppeak、Cdyn、pH值、SaO2、PaO2、OI均具有時間、組間、交互效應差異;兩組患者HR、CVP、MAP均具有時間差異,無組間、交互效應差異(Pmean:F時間=255.523,P時間<0.001;F組間=5.512,
P組間=0.026;F交互=2.963,P交互=0.037。Ppeak:F時間=189.734,P時間<0.001;F組間=12.978,P組間=0.001;F交互=3.095,P交互=0.045。Cdyn:
F時間=5335.236,P時間<0.001;F組間=13.433,P組間<0.001;F交互=98.198,P交互<0.001。pH值:F時間=2300.558,P時間<0.001;F組間=4.361,
P組間=0.041;F交互=26.273,P交互<0.001。SaO2:F時間=4559.765,P時間<0.001;F組間=4.540,P組間=0.037;F交互=33.432,P交互<0.001。PaO2:F時間=16926.817,P時間<0.001;F組間=4.447,P組間=0.039;F交互=45.811,P交互<0.001。OI:F時間=10187.496,P時間<0.001;F組間=49.093,P組間<0.001;F交互=117.117,P交互<0.001。HR:F時間=614.236,P時間<0.001;F組間=0.003,P組間=0.955;F交互=3.083,P交互=0.062。CVP:F時間=469.681,P時間<0.001;F組間=0.225,P組間=0.637;F交互=2.871,P交互<0.072。MAP:F時間=1129.520,P時間<0.001;F組間=0.062,
P組間=0.804;F交互=0.138,P交互=0.937)。兩組患者RM開始前(T0)~滴定至最佳PEEP 2 h后(T3)的Pmean、Ppeak、Cdyn、pH值、SaO2、PaO2、OI均呈上升趨勢,且LUS組T0~T3的Pmean、Ppeak、Cdyn、pH值、SaO2、PaO2、OI均高于對照組(均P<0.05)。兩組患者T0~T3的HR、CVP均呈先上升后下降趨勢;兩組患者T0~T3的MAP均呈先降低后升高趨勢,但兩組患者T0~T3的HR、CVP、MAP比較,差異均無統計學意義(均P>0.05)。結論 在治療ARDS患者時,LUS法與氧合法指導滴定PEEP均能維持患者血流動力學指標穩定,但LUS法在改善肺機械力學指標和血氣分析指標方面效果更好,值得臨床應用。
【關鍵詞】肺部超聲評分法;氧合法;呼氣末正壓;急性呼吸窘迫綜合征
【中圖分類號】R722 【文獻標識碼】A 【文章編號】2096-2665.2024.21.0036.05
DOI:10.3969/j.issn.2096-2665.2024.21.011
急性呼吸窘迫綜合征(acute respiratory distress syndrome, ARDS)屬于臨床危急重癥,主要臨床表現為呼吸急促、呼吸困難、發紺、咳白色或粉紅色泡沫痰,嚴重者可出現意識障礙,甚至昏迷,具有極高的致殘率和死亡率,嚴重威脅患者生命安全[1]。機械通氣是救治ARDS患者的有效手段,在機械通氣時采用小潮氣量(VT)、合適水平的呼氣末正壓(PEEP)等肺保護性通氣方法,可明顯改善患者預后[2]。其中,肺復張(RM)后設置PEEP過低會無法改善患者肺通氣功能,易導致肺不張,而PEEP過高又可能導致肺泡過度牽張,造成肺二次損傷[3]。因此, RM后PEEP的合理設定極為重要,但目前臨床針對滴定最佳PEEP的有效方案仍存在爭議。臨床多采用氧合法調節PEEP,通過觀察氧合指數(OI)等指標,直觀地了解患者的氧氣交換情況,從而判斷對PEEP的調節能否有效改善患者的肺功能。但氧合法無法全面反映肺部的整體狀態和其他生理參數,不能及時準確地反映肺部在不同階段的變化,對于病情復雜多變的患者可能無法及時調整到最佳PEEP值,進而無法及時進行有效治療[4]。近年來,有研究根據肺部超聲評分(LUS)法調節PEEP,發現其可作為RM后滴定最佳PEEP的有效手段[5]。基于此,本研究對比LUS法與氧合法指導PEEP滴定治療ARDS患者的效果,現報道如下。
1 資料與方法
1.1 一般資料 選取2023年1月至2024年5月惠州市第一人民醫院收治的60例ARDS患者的臨床資料,進行回顧性分析。所有患者均采用PEEP遞增法進行RM治療,根據RM后滴定至最佳PEEP方法不同,分為LUS組和氧合組,各30例。 LUS組患者中男性21例,女性9例;年齡28~79歲,平均年齡(53.96±12.31)歲;原發病:肺部感染14例,肺挫傷10例,全身性感染4例,其他2例;急性生理與慢性健康評估Ⅱ(APACHE Ⅱ)評分[6]15~33分,平均APACHE Ⅱ評分(24.27±4.35)分。氧合組患者中男性20例,女性10例;年齡29~80歲,平均年齡(54.23±12.12)歲;原發病:肺部感染13例,肺挫傷9例,全身性感染5例,其他3例; APACHE Ⅱ評分15~33分,平均APACHE Ⅱ評分(23.95±4.47)分。兩組患者一般資料比較,差異無統計學意義(P>0.05),組間具有可比性。本研究經惠州市第一人民醫院醫學倫理委員會批準。納入標準:⑴符合ARDS的診斷標準[7],且經臨床檢查確診;⑵年齡18~80歲;⑶機械通氣時間>24 h;⑷臨床資料完整。排除標準:⑴妊娠或哺乳期婦女;⑵合并慢性阻塞性肺疾病、哮喘等慢性呼吸系統疾病者;⑶處于肺部惡性腫瘤終末期者;⑷因胸腔手術、氣胸、大量胸腔積液等情況影響超聲圖像質量者;⑸合并胸部嚴重畸形者;⑹合并全身感染性疾病者;⑺合并血液系統疾病者。
1.2 治療方法 患者取仰臥位,行常規鎮痛、鎮靜、氣管插管后,采用呼吸機(深圳市普博醫療科技股份有限公司,國械注準20233080457,型號: Padus 7)進行RM治療,設置PEEP為15 cmH2O(1 cmH2O=0.098 kPa)、控制壓力(PC)為20 cmH2O、吸入氧濃度為40%~60%,維持15 min。隨后以5 cmH2O的增量逐漸增加PEEP,每次增加后穩定通氣1 min,直至RM充分后將PEEP調回15 cmH2O,維持15 min。而后將PEEP設置為20 cmH2O,調整PC至VT達6 mL/kg(PC最大值<30 cmH2O,若PC>30 cmH2O,應以1 mL/kg的梯度逐漸降低VT至最低水平4 mL/kg),穩定后以每5 min降低2 cmH2O的速度逐漸遞減PEEP,在PEEP遞減過程中不斷調整PC以維持VT。
氧合組患者根據OI滴定至最佳PEEP,在PEEP遞減過程中,若OI較前一個PEEP降低>5%,重新RM后將PEEP增加2 cmH2O,即為最佳PEEP。
LUS組患者根據LUS法滴定至最佳PEEP,在PEEP遞減過程中,采用便攜式彩色多普勒超聲診斷儀(深圳開立生物醫療科技股份有限公司,粵械注準20142060246,型號:S9 Exp)檢查。LUS規則:超聲表現為0~2條B線,計為0分;超聲表現為3~5條B線,存在被正常胸膜線分離的胸膜下小實變,計為1分;超聲表現為>5條B線聚集,存在被增厚、不規則胸膜線分離的胸膜下小實變,計為2分;超聲表現為實變影或胸膜下大片實變,計為
3分[8]。當連續2次LUS降低>30%時,重新RM后將PEEP增加2 cmH2O,即為最佳PEEP。
兩組患者每天機械通氣時長<12 h,采用生命體征監測儀(深圳邁瑞生物醫療電子股份有限公司,粵械注準20162070982,型號:VS-900)實時監測患者體征,若出現異常體征及時采取相應措施。
1.3 觀察指標 ⑴肺機械力學指標。于RM開始前(T0)、滴定至最佳PEEP 15 min后(T1)、滴定至最佳PEEP 1 h后(T2)、滴定至最佳PEEP 2 h后(T3),通過呼吸機監測面板觀察并記錄兩組患者平均氣道壓(Pmean)、氣道峰壓(Ppeak)、動態順應性(Cdyn)。⑵血氣分析指標。于T0、 T1、 T2、 T3,采集兩組患者動脈血2 mL,使用血氣分析儀(武漢明德生物科技股份有限公司,鄂械注準20192222635,型號: ST2000)測定酸堿度(pH值)、血氧飽和度(SaO2)、動脈血氧分壓(PaO2)、 OI。⑶血流動力學指標。于T0、 T1、 T2、 T3,通過生命體征監測儀面板,觀察并記錄兩組患者心率(HR)、中心靜脈壓(CVP)、平均動脈壓(MAP)。
1.4 統計學分析 采用SPSS 27.0統計學軟件處理數據。計量資料以(x)表示,采用t檢驗,多時間點比較采用重復測量方差分析,兩兩間比較采用LSD-t檢驗。以P<0.05表示差異有統計學意義。
2 結果
2.1 兩組患者肺機械力學指標比較 兩組患者Pmean、Ppeak、Cdyn均具有時間、組間、交互效應差異。兩組患者T0~T3的Pmean、 Ppeak、 Cdyn均呈上升趨勢,且LUS組T0~T3的Pmean、 Ppeak、 Cdyn均高于對照組,差異均有統計學意義(均P<0.05),見表1。
2.2 兩組患者血氣分析指標比較 兩組患者pH值、 SaO2、 PaO2、 OI均具有時間、組間、交互效應差異。兩組患者T0~T3的pH值、 SaO2、 PaO2、 OI均呈上升趨勢,且LUS組T0~T3的pH值、 SaO2、 PaO2、 OI均高于對照組,差異均有統計學意義(均P<0.05),見表2。
2.3 兩組患者血流動力學指標比較 兩組患者HR、 CVP、 MAP均具有時間差異,無組間、交互效應差異。兩組患者T0~T3的HR、 CVP均呈先上升后下降趨勢;兩組患者T0~T3的MAP均呈先降低后升高趨勢,但兩組患者T0~T3的HR、 CVP、 MAP比較,差異均無統計學意義(均P>0.05),見表3。
3 討論
低氧血癥是診斷ARDS的先決條件,患者氧合功能的改善情況與RM程度密切相關。因此,以氧合法指導RM后最佳PEEP的滴定有助于患者OI的改善,但氧合法存在轉運困難、難以多次比較的局限性,且該方法操作復雜,需多次進行動脈血氣檢查[9]。隨著超聲設備及成像技術的不斷發展,床旁超聲憑借無創、重復性好等優勢,實現肺部可視化,已成為ARDS患者診斷、監測和指導臨床決策的重要工具。LUS法是根據不同呼吸條件下肺部超聲征象動態變化來量化肺通氣減少程度的評價工具[10]。近年來,LUS法逐漸被應用于ARDS患者RM后PEEP的指導,獲得了一定效果。但臨床對于ARDS患者RM后如何設定最佳PEEP仍無統一標準。本研究通過對比LUS法與氧合法在RM后滴定最佳PEEP的有效性及安全性,以改善
ARDS患者的預后。
本研究結果顯示,兩組患者Pmean、Ppeak、Cdyn均具有時間、組間、交互效應差異;兩組患者T0~T3的Pmean、Ppeak、Cdyn均呈上升趨勢,且LUS組T0~T3的Pmean、Ppeak、Cdyn均高于對照組。這提示LUS法滴定最佳PEEP可有效改善ARDS患者肺機械力學指標。分析原因為,LUS法能根據不同呼吸條件下肺部超聲征象的動態變化,量化肺通氣減少的程度,更準確地評估肺組織的狀態和功能變化。在滴定至最佳PEEP的過程中,LUS法可實時監測肺復張的程度和肺泡的開放情況,從而更精準地調整PEEP的水平,達到最佳的肺機械力學狀態[11]。此外,與傳統的氧合法相比,LUS 法具有無創、重復性好等優勢,可在床旁進行操作,避免頻繁的動脈血氣檢查帶來的不便和風險。同時,LUS 法可多次進行監測,及時發現肺機械力學指標的變化、根據變化調整治療方案,從而更好地改善患者的肺機械力學狀態。
本研究結果顯示,兩組患者pH值、SaO2、PaO2、OI均具有時間、組間、交互效應差異;兩組患者T0~T3的
pH值、SaO2、PaO2、OI均呈上升趨勢,且LUS組T0~T3的pH值、SaO2、PaO2、OI均高于對照組。這提示LUS法滴定最佳PEEP可更好地改善ARDS患者血氣分析指標。分析原因為,LUS法能更精準地確定最佳PEEP 值,使肺泡在合適的壓力下保持開放狀態,從而優化肺通氣與血流比例。當PEEP設置合理時,可有效減少肺內分流,增加氧氣的攝取和二氧化碳的排出,進而改善血氣分析指標。同時,LUS 可以實時監測肺部的動態變化,及時發現并調整可能影響血氣分析指標的不良因素[12]。例如,若發現局部肺組織通氣不良,可通過調整PEEP來改善該區域的通氣狀況,從而避免因局部通氣問題導致整體血氣分析指標的惡化。
本研究結果顯示,兩組患者HR、CVP、MAP均具有時間差異,無組間、交互效應差異。兩組患者T0~T3的HR、CVP均呈先上升后下降趨勢;兩組患者T0~T3的MAP均呈先降低后升高趨勢,但兩組患者T0~T3的HR、CVP、MAP比較,差異均無統計學意義。這提示LUS法與氧合法指導滴定PEEP均能維持ARDS患者血流動力學指標的穩定。分析原因為,氧合法主要依據OI等指標調節PEEP,但在臨床實踐中,醫生會綜合考慮患者的整體情況,避免過度調整PEEP對血流動力學產生的不良影響。通過分析動脈血氣、綜合考慮患者的臨床表現,可在一定程度上平衡氧合改善與血流動力學穩定之間的關系,防止因PEEP過高或過低導致心臟前負荷、后負荷等血流動力學參數發生劇烈波動[13]。LUS法通過觀察肺部超聲征象的動態變化評估肺通氣狀態,能更直觀地了解肺部的順應性和壓力變化,更精準地把握對肺組織的作用程度,避免對循環系統產生過高的壓力[14]。
綜上所述,在治療ARDS患者時,LUtOI8OjdK5TpDbpVUnnhcaU6LP/WRBcuhYP8Yl1EAJvs=S法與氧合法指導滴定PEEP均能維持患者血流動力學指標穩定,但LUS 法在改善肺機械力學指標和血氣分析指標方面效果更好,值得臨床應用。
參考文獻
中華醫學會重癥醫學分會重癥呼吸學組.急性呼吸窘迫綜合征患者俯臥位通氣治療規范化流程[J].中華內科雜志, 2020, 59(10): 781-787.
李澤蒙,蒙延海,李露露,等.《ESICM急性呼吸窘迫綜合征指南:定義、分型和呼吸支持策略》解讀[J].中華危重病急救醫學, 2023, 35(9): 919-926.
韓虎,袁軍,李建國.呼氣末正壓和吸氧濃度調整順序對急性呼吸窘迫綜合征機械通氣恢復期病人肺部損傷的影響[J].安徽醫藥, 2023, 27(5): 941-944.
郭昊岡,王慧泉,韋然,等.治療急性呼吸窘迫綜合征的機械通氣PEEP調節方法比較[J].醫療衛生裝備, 2020, 41(12): 86-89, 96.
李根,榮令,趙美景,等.床旁超聲導向的最佳呼氣末正壓對急性呼吸窘迫綜合征患者氧合指數及血流動力學的影響研究[J].中國全科醫學, 2019, 22(5): 616-620.
周笳,王維秀,譚效鋒. APACHEⅡ和LIPS在急性呼吸窘迫綜合征病情評估及預后判斷中的價值[J].中國老年學雜志, 2021, 41(1): 62-65.
中華醫學會呼吸病學分會呼吸危重癥醫學學組.急性呼吸窘迫綜合征患者機械通氣指南(試行)[J].中華醫學雜志, 2016, 96(6): 404-424.
郭闖,儲蘊,付海燕.急性呼吸窘迫綜合征患者死腔分數與肺部超聲評分的相關性及其對預后的評估作用[J].中華危重病急救醫學, 2022, 34(5): 514-518.
黃麗萍,符暉,王橋生,等.不同方法滴定呼氣末正壓對急性呼吸窘迫綜合征患者循環動力學的影響[J].廣東醫學, 2017, 38(14): 2141-2146.
呂茂華,曹勵琪,李香祥,等.肺部超聲評分評估急性呼吸窘迫綜合征嚴重程度的Meta分析[J].中國超聲醫學雜志, 2022, 38(10): 1191-1194.
劉曉靜,王文濤,李家琛,等.床旁肺部超聲與肺牽張指數在急性呼吸窘迫綜合征患者肺復張中對最佳呼氣末正壓導向價值的比較[J].中國呼吸與危重監護雜志, 2024, 23(7): 470-477.
羅前程,劉瑞,曲凱麗,等.床旁即時肺部超聲結合壓力-容積曲線設定PEEP對ARDS肺復張的臨床評價[J].寧夏醫科大學學報, 2021, 43(1): 22-28.
黃偲元,沈慧麗,曲東.呼氣末正壓滴定技術在急性呼吸窘迫綜合征機械通氣中的應用[J].中國小兒急救醫學, 2020, 27(4): 255-259.
王曉玉,周伊南,趙婷,等.影像學檢查在ARDS機械通氣患者呼氣末正壓滴定中的研究現狀[J].中國醫療設備, 2021, 36(12): 162-165, 173.
1基金項目:惠州市科技計劃項目(編號:2023CZ010104)
作者簡介:林文婷,大學本科,主治醫師,研究方向:重癥醫學。

