非動脈炎性前部缺血性視神經病變的獨立危險因素及預防策略分析

【摘要】目的 分析非動脈炎性前部缺血性視神經病變(NAION)的風險因素及預防策略,為臨床治療提供參考。方法 選取2020年3月至2024年3月北京市延慶區醫院(北京大學第三醫院延慶醫院)收治的80例NAION患者作為病變組,另取同期80例健康志愿者作為健康組,進行回顧性分析。比較兩組研究對象的臨床資料,分析影響NAION的獨立危險因素,分析NAION患者臨床表現[癥狀表現、眼底檢查結果及光學相干斷層掃描(OCT)檢查結果]。結果 兩組研究對象性別、BMI、吸煙史、飲酒史比較,差異均無統計學意義(均P>0.05)。病變組研究對象年齡≥60歲、有家族史、有高血壓、有糖尿病、有動脈硬化史占比均高于健康組,視杯面積、視盤面積均小于健康組(均P<0.05)。多因素Logistic回歸分析結果顯示:年齡≥60歲、有家族史、有高血壓、有糖尿病、有動脈硬化史、視杯面積小、視盤面積小均為影響NAION的獨立危險因素(均P<0.05)。80例NAION患者主要癥狀包括無痛性視物模糊或遮擋73例,占比91.25%;視乳頭缺血水腫51例,占比63.75%;初診檢查最佳矯正視力0.1~1.0,平均最佳矯正視力(0.51±0.23)。眼底檢查結果顯示,上方視野缺損20例,占比25.00%;下方或鼻下方視野缺損50例,占比62.50%;管狀視野4例,占比5.00%;不規則象限缺損6例,占比7.50%。OCT檢查提示視乳頭周圍視網膜神經纖維層厚度較健側眼增厚71例,占比88.75%;較健側眼變薄9例,占比11.25%。結論 年齡≥60歲、有家族史、有高血壓、有糖尿病、有動脈硬化史、視杯面積小、視盤面積小均為影響NAION的獨立危險因素,臨床應加強對上述因素的干預,有效降低NAION發生風險。
【關鍵詞】非動脈炎性前部缺血性視神經病變;獨立危險因素;預防策略
【中圖分類號】R774.6 【文獻標識碼】A 【文章編號】2096-2665.2024.21.0102.03
DOI:10.3969/j.issn.2096-2665.2024.21.031
非動脈炎性前部缺血性視神經病變(nonarteritic anterior ischemic optic neuropathy, NAION)屬于眼科臨床較常見的視神經疾病,具有起病急、病情進展迅速等特點[1]。其主要病因為供應視乳頭的睫狀后短動脈供血不足或(和)微循環障礙,引起視神經乳頭灌注量異常減少,最終導致中心視力降低與視野缺損[2-3]。 NAION多發生于年齡>50歲人群,且大部分為單眼發病,如未及時予以有效治療,隨著病情持續進展可能造成失明[4]。相關調查數據顯示,中國NAION的發病率為1/16 000,且隨著人口老齡化態勢的加劇,發病率呈逐年上升趨勢,目前NAION已成為嚴重威脅中老年人群身心健康的主要疾病之一[5]。因此,如何有效防治NAION是廣大醫務工作者研究的重要課題之一。基于此,本研究分析影響NAION的風險因素及預防策略,為該病的防治工作提供參考依據,現報道如下。
1 資料與方法
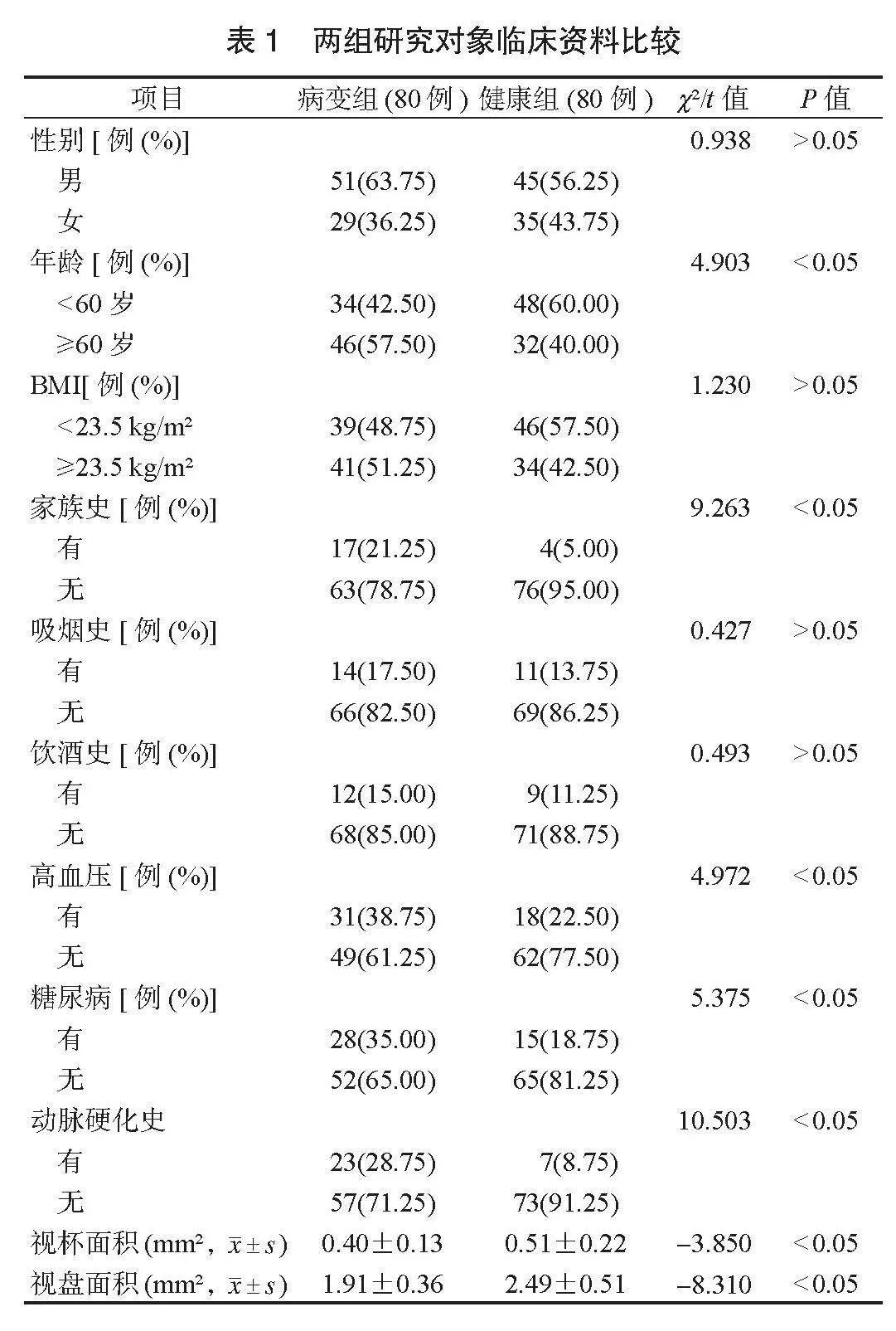
1.1 一般資料 選取2020年3月至2024年3月北京市延慶區醫院(北京大學第三醫院延慶醫院)收治的80例NAION患者作為病變組,另取同期80例健康志愿者作為健康組,進行回顧性分析。兩組研究對象一般資料,見表1。本研究經北京市延慶區醫院(北京大學第三醫院延慶醫院)醫學倫理委員會批準。病變組納入標準:⑴符合《眼科學》[6]中NAION的診斷標準,且經臨床檢查確診;⑵年齡≥18周歲;⑶急性發病,且為單純病變;⑷臨床資料完善。排除標準:⑴合并精神疾病者;⑵近期有急慢性感染者;⑶合并青光眼等可能影響視野與視神經功能的眼部疾病者;⑷合并顱內或眼內腫瘤者。
1.2 研究方法 ⑴75754d713573a7f187bb4665491fd68e臨床資料:借助調查問卷與病歷系統相結合的方式,收集兩組研究對象臨床資料。包括性別、年齡、 BMI、家族史、吸煙史、飲酒史、高血壓、糖尿病、動脈硬化史、視杯面積、視盤面積。⑵視盤光學相干斷層掃描(OCT):以視盤為中心,以3.45 mm為直徑,開展“十字掃描”,觀察視盤神經纖維層厚度,并按照視盤深淺分為4個不同級別[6]。Ⅰ級:視盤底部處于視盤神經上皮層之上;Ⅱ級:視盤底部處于視盤神經上皮與色素上皮層間隙;Ⅲ視盤底部和色素上皮層處于同一水平線;Ⅳ級:視盤底部處于色素上皮層之上。
1.3 觀察指標 ⑴比較兩組研究對象的臨床資料;⑵多因素Logistics回歸分析影響NAION的獨立危險因素;
⑶分析NAION患者臨床表現(癥狀表現、眼底檢查結果及OCT檢查結果)。
1.4 統計學分析 采用SPSS 24.0統計學軟件對數據進行分析。計數資料用[例(%)]表示,行χ2檢驗;計量資料用(x)表示,行t檢驗。采用多因素Logistic回歸分析影響NAION的獨立危險因素。以P<0.05為差異有統計學意義。
2 結果
2.1 兩組研究對象臨床資料比較 兩組研究對象性別、BMI、吸煙史、飲酒史比較,差異均無統計學意義(均P>0.05)。病變組研究對象年齡≥60歲、有家族史、有高血壓、有糖尿病、有動脈硬化史占比均高于健康組,視杯面積、視盤面積均小于健康組,差異均有統計學意義(均P<0.05),見表1。
2.2 影響NAION的多因素Logistic分析 將是否發生NAION作為因變量(是=1,否=0),將差異有統計學意義的單因素作為自變量(年齡、家族史、高血壓、糖尿病、動脈硬化史、視杯面積、視盤面積),納入多因素Logistics回歸分析模型,進行量化賦值,見表2。多因素Logistic回歸分析結果顯示:年齡≥60歲、有家族史、有高血壓、有糖尿病、有動脈硬化史、視杯面積小、視盤面積小均為影響NAION的獨立危險因素(均P<0.05),見表3。
2.3 NAION患者的臨床表現 80例NAION患者主要癥狀包括無痛性視物模糊或遮擋73例,占比91.25%;視乳頭缺血水腫51例,占比63.75%;初診檢查最佳矯正視力0.1~1.0,平均最佳矯正視力(0.51±0.23)。眼底檢查結果顯示,上方視野缺損20例,占比25.00%;下方或鼻下方視野缺損50例,占比62.50%;管狀視野4例,占比5.00%;不規則象限缺損6例,占比7.50%。 OCT檢查提示視乳頭周圍視網膜神經纖維層厚度較健側眼增厚71例,占比88.75%;較健側眼變薄9例,占比11.25%。
3 討論
目前,關于NAION的發病機制尚未明確,部分研究學者推測,導致該病的原因可能與視盤血供不足、解剖結構紊亂等密切相關[7-8]。現階段,臨床尚無針對NAION的根治性手段,常見的治療方式包括糖皮質激素治療及視神經減壓術等,但上述治療方案在改善患者視功能方面療效均不夠理想[9-10]。因此,如何積極有效地預防NAION成為臨床亟待解決的難題。
本研究結果顯示,病變組研究對象年齡≥60歲、有家族史、有高血壓、有糖尿病、有動脈硬化史占比均高于健康組,視杯面積、視盤面積均小于健康組;多因素Logistic回歸分析結果顯示:年齡≥60歲、有家族史、有高血壓、有糖尿病、有動脈硬化史、視杯面積小、視盤面積小均為影響NAION的獨立危險因素,與石慧君等[11]的研究結果一致。分析原因如下:⑴隨著年齡的持續增長,血管可能出現硬化,導致血管彈性下降,進而引起血液循環障礙,最終增加NAION的發生風險。⑵有研究學者發現,6號染色體的遺傳標記人類白細胞抗原(HLA)-A29與NAION的進展密切相關,其中血小板糖蛋白GP1Bα亞基的等位基因會增加NAION的風險[12]。因此,有家族史研究對象受遺傳基因易感性的影響,發生該病的風險相對較高。⑶長期處于高血壓狀態會導致機體血管壁壓力增大,導致視神經供血不足,從而引發缺血性是神經病變[13]。⑷視網膜病變是糖尿病的常見并發癥之一,多由糖代謝異常所致,機體長期處于高血糖狀態,可能引起組織代謝發生紊亂,進而對毛細血管產生壓迫,進一步影響局部微循環,使組織缺血、缺氧及血管內皮細胞的異常增生,最終導致NAION發生概率增大[14]。⑸動脈硬化會對視神經軟腦膜循環造成直接影響,進一步導致血供不足,增加NAION發生率。⑹有研究報道,視杯與視盤結構在NAION發生、發展過程中起至關重要的作用,當視盤出現缺血現象時,軸漿流會在視神經纖維中大量積聚,從而引發視盤水腫,進一步壓迫毛細血管,導致上述缺血現象的加劇,并形成惡性循環,最終誘發NAION [15]。
此外,本研究結果顯示,80例NAION患者主要癥狀包括無痛性視物模糊或遮擋、視乳頭缺血水腫,眼底檢查
有視乳頭水腫及邊界不清等表現,且多數研究對象視乳頭周圍視網膜神經纖維層厚度較健側眼均有增厚或變薄現象。因此,臨床工作應綜合病史、臨床表現及OCT檢查結果等實現對NAION的準確診斷。臨床工作可針對上述危險因素進行干預,從而達到預防NAION的目的:⑴重視年齡較大的患者,加強健康宣教,提高其對NAION的認知水平。⑵合理指導患者飲食、運動,通過口服藥物等途徑,實現對血壓、血糖水平的有效控制。⑶針對有家族史的患者,盡可能對其開展基因檢測與家系驗證,若確定患者攜帶和NAION有關的基因型,則考慮對相關基因表達通路的異常環節實施干預。⑷密切關注視杯與視盤形態變化情況,必要時考慮開展藥物或手術治療。
綜上所述,年齡≥60歲、有家族史、有高血壓、有糖尿病、有動脈硬化史、視杯面積小、視盤面積小均為影響NAION的獨立危險因素,臨床應加強對上述因素的干預,有效降低NAION發生風險。
參考文獻
任一舟,劉曉蓉,李喆,等.非動脈炎性前部缺血性視神經病變患者視盤及黃斑區血流密度的定量研究[J].實用臨床醫藥雜志, 2023, 27(4): 70-75, 79.
劉梅,宿夢蒼,楊衛國,等. NA-AION患者晝夜血壓、外周血ACA變化與BCVA、GC-IPL厚度的相關性[J].分子診斷與治療雜志, 2024, 16(5): 962-966.
王佳琳,吳蘭婷,李紅陽,等.非動脈炎性前部缺血性視神經病變頸內動脈虹吸部及眼動脈模型重建與形態觀察[J].中華眼底病雜志, 2022, 38(7): 578-583.
張冉,李秋明.非動脈炎性前部缺血性視神經病變黃斑視敏度與神經節細胞內叢狀層的相關性[J].中華眼底病雜志, 2023, 39(11): 887-892.
張秋陽,趙玥,姚進,等.非動脈炎性前部缺血性視神經病變患者OCTA視盤量化參數及其與病程、視力預后的關系[J].眼科, 2021, 30(6): 425-429.
趙堪興,楊培增,范先群,等.眼科學[M].9版.北京:人民衛生出版社, 2010: 110.
YAACOBI SHILO D, BEN ASSAYAG E, BERLINER S,et al.The usefulness of the erythrocyte sedimentation rate and c-reactive protein for the differential diagnosis of non-arteritic anterior ischemic optic neuropathy in the era of microinflammation[J]. Ocul Immunol Inflamm, 2022, 30(2): 439-443.
何璐,陳長征.玻璃體腔藥物注射治療非動脈炎性前部缺血性視神經病變研究進展[J].中華實驗眼科雜志, 2021, 39(7): 641-644.
鞠善德,郭志強,王永芳,等.阻塞性睡眠呼吸暫停綜合征對非動脈炎性前部缺血性視神經病變的影響研究[J].實用臨床醫藥雜志, 2023, 27(18): 49-51, 58.
付俊霞,王永平,陳碧玥,等.閃爍融合頻率在鑒別視神經炎和非動脈炎性前部缺血性視神經病變中的價值[J].解放軍醫學院學報, 2022, 43(10): 1019-1024, 1030.
石慧君,趙曉麗,楊潔,等. 236例非動脈炎性前部缺血性視神經病變的危險因素和中醫證型及干預效果[J].中國中醫眼科雜志, 2020, 30(1): 20-25.
尚孟秋,廖良.基于加權基因共表達網絡分析非動脈炎性前部缺血性視神經病變的關鍵基因[J].國際眼科雜志, 2022, 22(9): 1517-1522.
史航,蘇艷,閆曉玲,等.非動脈炎性前部缺血性視神經病167例危險因素與中醫證型的相關性研究[J].環球中醫藥, 2020, 13(5): 795-799.
鐘勇,李新楠,楊暉.非動脈炎性前部缺血性視神經病變危險因素及預防措施[J].中華眼科雜志, 2023, 59(5): 423-428.
黎燦文,盧允,李靄.血清ET-1和VEGF水平與非動脈炎性前部缺血性視神經病變的相關性分析[J].當代醫學, 2021, 27(29): 158-159.
1作者簡介:楊海燕,碩士研究生,副主任醫師,研究方向:眼科疾病的診療。
通信作者:武榮,大學本科,主任醫師,研究方向:眼科疾病的診療。E-mail:53537027@qq.com

