足月妊娠羊水過少125例臨床分析
寧林瑩 鄧小燕
羊水過少是產科常見并發癥,其新生兒患病率及病死率極高。妊娠晚期羊水量少于300mL者,稱為羊水過少(oligohydramnios)。妊娠早、中期的羊水過少,多以流產告終。羊水過少時,羊水呈黏稠、混濁、暗綠色。過去認為羊水過少的發生率約為0.1%,隨著圍產醫學及超聲診斷技術的不斷發展,羊水過少的檢出率顯著提高,羊水過少的檢出率為0.5%~4%,對母嬰的危害也逐漸被認識。一般認為羊水生成在妊娠16~18周后,胎兒尿液為羊水的重要來源,妊娠足月胎兒通過吞咽羊水使羊水量趨于平衡[1]。多數學者認為,孕晚期羊水過少的主要原因是胎盤功能低下,子宮胎盤血流灌注不良,腎血流量減少致胎尿生成減少使羊水減少。也有報道顯示,足月妊娠隨著孕周的增加或其他病理影響如妊娠期高血壓、ICP等均可導致胎盤功能低下,引起羊水過少。本文對我院125例足月妊娠羊水過少的病例加以分析,探討其臨床特點、相關因素及處理方法。
1 資料與方法
1.1 一般資料
2008年1月~2009年12月在本院住院分娩的總數1653例,其中足月羊水過少者125例,發生率為0.9%;年齡22~43歲,平均年齡28.1歲。全部為單胎,初產婦105例,經產婦20例;隨即抽取同期羊水量正常產婦125例為對照組。兩組年齡、孕周、孕產次差異均無顯著性。
1.2 羊水過少的診斷方法及標準
(1)羊水指數B超診斷標準:測量最大羊水暗區的垂直徑(MCP,即羊水暗區的深度)<2cm或測量四個象限內最大羊水暗區深度之和(AFI)<8cm為羊水過少臨界值,≤5cm為羊水過少的絕對值[2]。(2)產時羊水量<300ml為羊水過少,剖宮產時直接吸出羊水測量,經陰道分娩者采用臀墊稱重法,即胎兒娩出后羊水流盡。胎盤未娩出即換下臀墊(僅被羊水浸濕)減去浸濕前重量,再乘以1.025即為羊水量;(3)人工破膜時無羊水流出或極少流出,在分娩結束時證實羊水總量≤300ml即可明確診斷[1]。
1.3 統計學方法
采用SPSS16.0對數據進行統計學進行x2檢驗,以P<0.05認為差異具有統計學意義。
2 結果
2.1 足月妊娠并發羊水過少對新生兒的影響
羊水過少組胎兒窘迫率、羊水糞染、胎兒生長受限(fetac growth restric—tion,FGR)、胎兒畸形均明顯高于對照組(P<0.05),且羊水量越少,羊水糞染及胎兒窘迫率越高,見表1。
2.2 足月妊娠并發羊水過少對母體的影響
羊水過少組妊娠合并癥、母體剖宮產、產后出血數量、產后病率都與對照組存在顯著性差異,見表2。
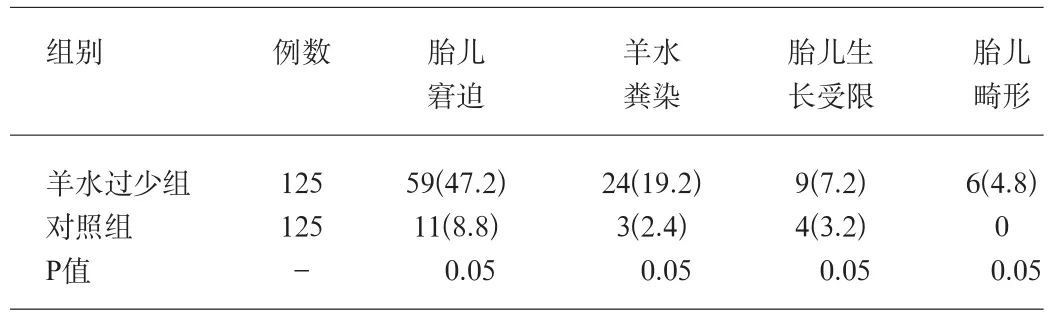
表1 羊水過少對圍產兒的影響[例(%)]

表2 羊水過少對母體的影響[例(%)]
3 討論
3.1 羊水過少的相關因素
我們綜合以上檢測指標,從臨床的角度并結合以上的監測數據,我們分析羊水過少的因素,比如因胎兒因素、胎盤因素和母體因素所致。胎兒因素所致的羊水過少多發生于妊娠早中期,發生于妊娠晚期的羊水過少。若可排除母體因素和藥物影響,多考慮為胎盤功能減退所致[3]。同時通過臨床研究也發現,認為羊水過少與胎盤功能減退、羊膜發育不全及胎兒泌尿系統畸形有關。因胎盤功能不全,子宮胎盤血流減少,胎兒缺氧,胎兒體內各臟器的血流量重新分配,腎血流量減少,胎尿明顯減少,羊水量因此減少。
3.2 羊水過少的處理
羊水過少的診斷臨床上主要依據B超診斷。早中期妊娠的羊水過少多以流產而告終,晚期妊娠的羊水過少常合并過期妊娠、子癇前期、FGR及羊膜病變等。處理足月妊娠羊水過少處理的關鍵在于分娩方式的選擇及陰道分娩的處理。本文通過對足月妊娠羊水過少病例臨床分析顯示,其對母兒的不良影響(并發癥)較大,而且羊水量越少,母兒的并發癥越多,因此確診羊水過少后,應積極認真處理,羊水指數<5cm者以剖宮產終止妊娠為宜,>5cm者若要引產,應嚴密觀察并記錄好產程,適當放寬剖宮產指征,以減少母兒并發癥的發生。
我們認為多數羊水過少對胎兒預后危險性高,故適時終止妊娠是必要的,但不必過分急躁,一旦診斷需加強對孕產婦的監護,并給予吸氧、使用維生素C等治療措施,改善胎盤功能,同時必須根據胎兒的大小或成熟度、胎兒監護結果、宮頸成熟度、羊水過少的原因綜合考慮;若同時合并過期妊娠、FGR、子癇前期等,應及時終止妊娠。對于足月羊水過少而無其他高危因素,胎頭已入盤、宮頸成熟度好、胎兒良好、破膜后羊水清、短時間內經陰道分娩者應給予試產。如人工破膜發現羊水糞染、胎兒異常或合并其他高危因素,除外胎兒畸形后宜盡早行剖宮產終止妊娠,以提高圍生兒預后。擇期剖宮產可避免分娩發動后子宮收縮對胎兒的影響,臨產時的宮縮直接影響胎盤血液循環而使胎兒宮內缺氧,產時剖宮產可快速解除胎兒宮內缺氧。
[1]豐有吉,沈鏗.婦產科學[M].北京:人民衛生出版社,2006:11-98.
[2]樂杰.婦產科學[M].6版.北京:人民衛生出版社,2004:40-41.
[3]楊孜.羊水過少的病因及處理[J].實用婦產科雜志,2008,24(4):197-199.