308例氟喹諾酮類藥致不良反應分析
黃曉虹,張曉娟,廖廣仁(廣東省醫學科學院/廣東省人民醫院藥學部,廣州市 510080)
氟喹諾酮類藥屬化學合成抗菌藥,通過作用于細菌脫氧核糖核酸(DNA)而起殺菌作用。近20年來該類藥物發展迅速,眾多品種相繼面世,在感染性疾病的治療中發揮了重要作用。由于該類藥具有抗菌譜廣、體內分布廣泛、半衰期長、使用方便等特點,在國內臨床應用非常廣泛。與此同時,臨床報道的有關其藥品不良反應(ADR)也不斷增多,有些甚至造成嚴重后果。本文對國內近年來公開發表的有關該類藥物的ADR進行回顧性分析,以了解其致ADR發生的特點及規律,旨在促進臨床合理用藥。
1 資料來源與方法[1~11]
通過檢索1994年1月~2009年6月中國醫院數字圖書館(CHKD)期刊全文數據庫收載的中文醫藥衛生期刊,經剔除重復報告和綜述后,共收集到有效文獻231篇,共308例有關氟喹諾酮類藥致ADR。通過查閱文獻全文,自行建立Excel數據庫,對患者性別、年齡、藥品名稱、給藥途徑、ADR發生時間、ADR累及器官或系統及臨床表現及ADR轉歸等進行統計、匯總、分析。
2 結果
2.1 性別與年齡分布
308例ADR中,男性152例,女性156例,分別占ADR總例數的49.35%、50.65%,男女比例為0.97∶1;年齡最小為未出生的胎兒,最大為95歲,平均年齡49.6歲。發生ADR患者的性別與年齡分布見表1。

表1 發生ADR患者的性別與年齡分布Tab 1 Distribution of sex and age in patients withADR
2.2 引發ADR的藥品及給藥途徑
文獻中引發ADR的氟喹諾酮類藥品種共12個,其中左氧氟沙星致ADR例數最多,為61例,占19.81%;其次為環丙沙星,例數為44例,占14.29%。靜脈滴注的有236例,占76.62%,所占比例最高;口服的有69例,占22.40%;外用(滴眼、外涂、霧化吸入)3例,占0.97%。引發ADR的藥品及給藥途徑分布見表2。
2.3 ADR發生時間分布
在用藥初期、用藥過程中、用藥后均有可能出現ADR,ADR發生時間最快為2 min,最遲為連續用藥至32 d后才發生。ADR發生時間分布見表3。
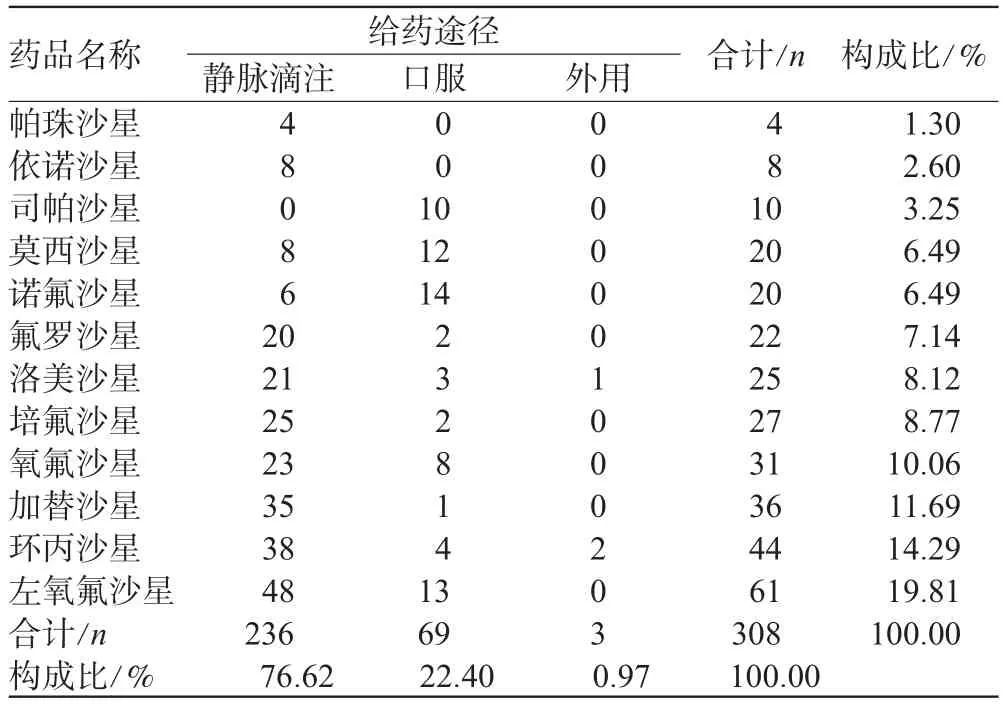
表2 引發ADR的藥品種類及給藥途徑分布Tab 2 Varieties of drugs and route of administration that inducedADR

表3 ADR發生時間分布Tab 3 Time distribution ofADR occurrence
2.4 ADR累及器官或系統及臨床表現
氟喹諾酮類藥致ADR累及多個器官或系統,臨床表現也不同,主要表現為皮膚及其附件損害、神經系統損害、消化系統損害、過敏性休克等。由于部分ADR累及多個器官或系統,故總的ADR例數(345例)多于實際報告例數(308例)。ADR累及器官或系統及臨床表現見表4。
2.5 嚴重ADR涉及的品種及轉歸情況
ADR級別分為一般和嚴重。其中一般的有273例(占88.64%),嚴重的有35例(占11.36%),其中包括10例死亡(占3.25%)。嚴重ADR涉及藥品及轉歸情況見表5。
3 討論
由表1可知,在308例ADR患者中,男女比例無明顯差異,表明氟喹諾酮類藥致ADR與性別無關。從年齡分布來看,未成年組(≤17歲)所占比例最少。未成年患者是否能使用氟喹諾酮類藥是個值得爭議的話題,文獻中有5例是18歲以下患者用藥后引發ADR,有1例是孕婦懷孕5周時服用氧氟沙星5 d,8個月時B超發現胎兒四肢短小[1]。由于氟喹諾酮類對幼齡動物有關節軟骨損傷,藥品說明書均注明18歲以下兒童、孕婦和哺乳期婦女禁用。但近年來國內外越來越多的資料證實,許多小兒接受喹諾酮類藥治療后,并未出現軟骨關節損害。臨床醫師必須明確只有在滿足以下2個條件的情況下才能對患兒采用氟喹諾酮療法:其一(最常見)是在沒有其他療法可供選擇的嚴重感染下;其二是如果不用氟喹諾酮療法有可能危及患兒的生命[2]。在這種利大于弊的情況下選用氟喹諾酮類藥,建議醫師與患者監護人簽署《知情同意書》,以免造成醫療糾紛。

表4 ADR累及器官或系統及臨床表現Tab 4 Organs and systems involved in ADR and clinical manifestations

表5 嚴重ADR涉及的藥品及轉歸情況Tab 5 Drugs involved in severeADR and outcomes
由表2可見,靜脈滴注給藥致ADR的比例(占76.62%)明顯高于其他給藥方式,這與國內相關報道[3]一致,建議臨床根據患者的病情選擇合適的給藥方式,當患者病情一旦改善,及時由靜脈給藥改為口服,以預防、減少ADR的發生。
本組資料共統計到致ADR的藥品有12種,其中左氧氟沙星發生ADR的比例較高(占19.81%)。近年來此藥ADR報道不斷增多。2009年5月《藥品不良反應信息通報》第22期公布了左氧氟沙星嚴重的ADR,提醒臨床應警惕該藥的ADR。
ADR累及多個器官或系統,其中神經系統損害所占比例較高(占30.43%),主要表現在精神異常(興奮、幻聽、煩躁等)和誘發癲癇等方面。這是由于此類藥物有一定的脂溶性,可通過血腦屏障進入腦組織,阻滯抑制性遞質氨基丁酸與受體結合,使神經中樞系統興奮性增高[4],對有中樞神經系統疾病及癲癇患者應慎用。其次是皮膚過敏反應(占20.58%),主要是皮疹和光敏性藥疹,光毒性反應是氟喹諾酮類的特有ADR,曾發生過光毒性反應的患者應慎用或晚上服用,服藥期間盡量避免太陽照射[5]。文獻中有2例表皮壞死松解癥,屬于嚴重的皮膚反應,其中1例中毒性表皮壞死松解癥導致患者死亡,1例大皰性表皮壞死松解癥經治療后好轉。過敏性休克屬于嚴重的過敏反應,涉及多個系統,造成全身性的損害,故用藥初期一旦發生胸悶、惡心、寒戰、血壓下降、呼吸困難等過敏癥狀,應立即停藥,馬上進行搶救。對有喹諾酮類過敏史的患者應禁用。消化系統的損害主要是胃腸道反應,表現為腹痛、惡心、嘔吐等,因此靜脈滴注速度宜慢,滴注100 mL時間應≥1 h,用藥前最好進食。氟喹諾酮類藥還會導致血糖異常,特別是加替沙星,高血糖癥的發生率高于低血糖,且與患者有無糖尿病史無關。2006年百時美施貴寶公司主動召回該藥[6,11],但至今國內廠家仍大量生產和銷售,臨床上要提高警惕,對糖尿患者和胰島素功能不全的患者應慎用加替沙星。
綜上所述,臨床上必須高度重視氟喹諾酮類藥ADR的監測,嚴格按照《抗菌藥物臨床應用指導原則》和藥品說明書合理用藥,以減少ADR的發生。
[1]金兆敏.孕早期應用氧氟沙星致胎兒四肢偏短引產1例[J].中國誤診學雜志,2009,9(9):2266.
[2]劉明亮.氟喹諾酮在兒科應用的現狀[J].國外醫藥-抗生素分冊,2005,26(4):155.
[3]黃定營.喹諾酮類藥物不良反應353例分析[J].廣西醫學,2008,30(9):1382.
[4]楊學平,惠鈞光.氟喹諾酮類藥物所致精神異常[J].中國誤診學雜志,2008,8(26):6546.
[5]黃文杰,馬玉斌.氟喹諾酮類藥物的不良反應與用藥原則[J].中國誤診學雜志,2008,8(8):2006.
[6]孫忠實.第5個氟喹諾酮類藥品——加替沙星撤市的思考[J].中國藥物警戒,2006,3(4):221.
[7]金朝輝,樊新星,鐘光德,等.左氧氟沙星不合理應用的危害與建議[J].中國藥房,2007,18(17):1281.
[9]陳 楓,李玉英.口服司帕沙星致大皰性表皮壞死松解癥1例[J].西部醫學,2008,20(2):452.
[10]江 亮,鐘 強,盧瀟瀟.氟羅沙星靜脈滴注過程中患者突然死亡[J].藥物不良反應雜志,2008,10(4):892.
[11]李 峰,李 楊,莊毅超,等.加替沙星引起血糖紊亂的可能機制[J].藥學進展,2009,33(1):14.

