氬激光視網膜光凝治療糖尿病性視網膜病變
徐俊麗 楊 蒞 杭州市紅十字會醫院 杭州 310003
糖尿病性視網膜病變(diabetic retinopathy,DR)是糖尿病最常見的并發癥。激光光凝術是治療 DR的重要手段,能有效地預防和阻止增生性糖尿病性視網膜病變(proliferative diabetic retinopathy,PDR)的發生和發展,改善 DR患者的視力預后。近年來,我院選擇性地對 44例糖尿病性視網膜病變患者進行氬激光視網膜光凝治療,療效滿意,報道如下。
1 臨床資料
糖尿病性視網膜病變患者 44例(70只眼),男21例(31只眼),女 23例(39只眼),年齡 42~75歲,平均 55歲,糖尿病病程 8~30年。糖尿病性視網膜病變的分期根據 1984年中學醫學會眼科學分會制定的“糖尿病性視網膜病變分期標準”[1]分期,分為兩型六期。
2 治療方法
44例患者均行眼部全面檢查,包括視力、裂隙燈、眼壓、散瞳詳查眼底、眼底照相及眼底血管熒光造影(FFA)。根據眼底血管熒光造影結果給予不同方法的激光光凝治療。對增生前期和增生期糖尿病性視網膜病變者,行全視網膜光凝治療,激光參數選擇:光斑大小 100~300μm,曝光時間 0.15~0.2s,能量 200~500mw,光斑反應強度以視網膜出現白色反應斑為度,每周進行 1次光凝治療,共 3~4次。黃斑部局部光凝和格子樣光凝,光斑大小 50~200μm,曝光時間 0.1~0.15s,能量 150~250mw。光凝后隨訪時間為 2周、1個月、3個月,術后 3個月復查 FFA,以觀察病變吸收情況及無灌注區和活動性新生血管的出現,指導補充光凝。
統計學方法:視力比較采用 χ2檢驗,眼底、FFA積分比較采用 t檢驗。
3 治療結果
3.1 療效標準 3個月后復查視力、眼底及 FFA檢查。眼底、FFA積分標準參照文獻[2],見表 1。

表1 眼底、FFA積分量化表
3.2 視力改善情況 治療后患者視力均有不同程度提高(χ2=14.041,P=0.003),見表 2。
3.3 眼底情況及 FFA改變 見表 3。
4 討 論
糖尿病性視網膜病變(DR)的實質是高血糖及代謝紊亂對眼部微血管的損害所引起的一系列病理改變,視網膜光凝治療可破壞缺氧的視網膜,封閉滲漏,減少滲出及水腫,消除無灌注區,使新生血管閉塞萎縮,預防出血。通過光凝,既減少視網膜的代謝耗氧量,改善視網膜的缺氧狀態,提高視網膜血流的自身調節功能,又阻止新生血管生成因子的表達,釋放新生血管抑制因子,達到抑制新生血管生成的目的。
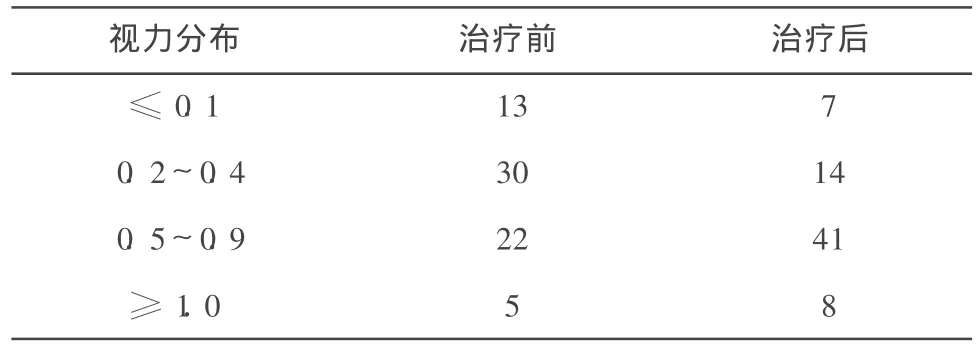
表2 70眼治療前后視力比較 眼
表3 70眼眼底、FFA積分比較() 分
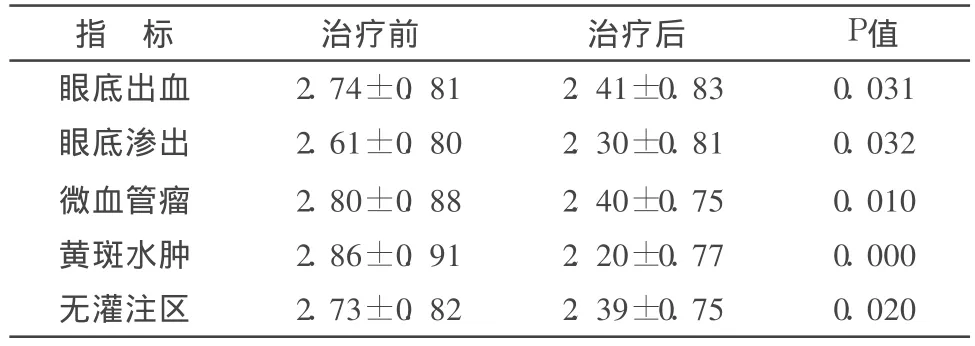
表3 70眼眼底、FFA積分比較() 分
指 標 治療前 治療后 P值眼底出血 2.74±0.81 2.41±0.83 0.031眼底滲出 2.61±0.80 2.30±0.81 0.032微血管瘤 2.80±0.88 2.40±0.75 0.010黃斑水腫 2.86±0.91 2.20±0.77 0.000無灌注區 2.73±0.82 2.39±0.75 0.020
現已證實,氬激光全視網膜光凝術后 2年內嚴重視力喪失的危險性下降 50%以上,特別對于 2型糖尿病(NIDDM),早期彌散性光凝對于減輕視力的喪失是非常有效的方法。在激光治療過程中,既要保證高比例的有效光斑,以促進出血、滲出吸收,微血管瘤消失,無灌注區縮小或消失,新生血管萎縮,改善缺氧環境,延緩向增生性病變進展,又要避免過多過度光凝造成脈絡膜視網膜水腫、黃斑水腫、玻璃體出血等并發癥引起視力下降。合理靈活地應用光斑大小、曝光時間、能量三個激光參數是確保高比例有效光斑的重要條件。本組結果顯示,糖尿病性視網膜病變一旦發生,有針對性地根據眼底熒光血管造影結果,進行部分或全部視網膜光凝,以預防糖尿病眼病發展,讓患者擁有可用的視力,從而保證其生活質量。
[1] 中華醫學會眼科學會眼底病學組.糖尿病性視網膜病變分期標準[J].中華眼科雜志,1985,21:113.
[2] 劉求紅.消渴目病臨床療效評價量表體系的研制和初步應用[D].廣州中醫藥大學,2007.68.

