合肥市社區中老年人代謝綜合征的影響因素及其生存質量評估
徐青松,胡 映,王宏志,阮 亮,陶興永,方炎福,李迎春,胡傳來
代謝綜合征 (metabolic syndrome,MS)首先是以 “X綜合征”提出的,隨后在 1999年被 WHO正式命名為 “代謝綜合征”[1],它是以中心性肥胖、高血壓、血脂異常、糖尿病或糖耐量異常以及胰島素抵抗 (insulin resistance,IR)為共同病理生理基礎,以多種代謝性疾病合并出現為臨床特點的一組臨床癥候群[2]。MS作為 2型糖尿病及心血管疾病的獨立預測因素越來越受到廣泛關注[3-4]。MS在我國的患病率已達到較高水平,同時也給我國國民經濟帶來了嚴重的經濟負擔[5-7]。為了解合肥市 MS流行現狀及影響因素,并探討 MS人群的生存質量,為預防 MS提供依據,本研究對合肥市董鋪社區≥40歲的居民進行了 MS流行病學調查。
1 對象與方法
1.1 調查對象 采用整群抽樣方法抽取合肥市董鋪社區≥40歲的常住居民為調查對象,排除孕婦、手術恢復期患者、癱瘓臥床者以及精神病患者。
1.2 方法
1.2.1 問卷調查 本次調查于 2008年 7—9月進行,采用統一的調查問卷,由經過統一培訓的調查員入戶完成。調查內容:(1)基本情況,包括姓名、性別、出生日期等;(2)健康相關狀況,包括:①吸煙、飲酒、體育鍛煉、睡眠習慣等;②個人疾病史:高血壓、高血脂、糖尿病、冠心病、高尿酸血癥等;③家族疾病史;(3)生存質量調查:采用 WHO制定的生存質量量表 (WHOQOL-BREF)[8]進行調查,此量表共有26個題目,包括生理領域、心理領域、社會關系領域、環境領域和整體感受 5項。量表評分越高,表示相應的生存質量越好。
1.2.2 體格檢查 對所有入選的研究對象進行體格檢查,包括身高、體質量、血壓、腰圍、臀圍等。
1.2.3 實驗室檢查 采用日立 7600型全自動生化分析儀檢測研究對象的空腹血液中總膽固醇 (TC)、三酰甘油 (TG)、血糖、低密度脂蛋白 (LDL)、高密度脂蛋白 (HDL)、血尿酸、肌酐等生化指標,以判斷是否存在糖尿病、高尿酸血癥等。
1.3 標準
1.3.1 MS 按中華醫學會糖尿病學分會提出的建議診斷標準(Chinese diabetes society,CDS標準)[9]診斷 MS,具備以下 4項組成成分中 3項或全部者即可診斷為 MS:(1)超重和(或)肥胖:體質指數 (BMI)≥25.0 kg/m2;(2)高血糖:空腹血糖 (FPG)≥6.1 mmol/L及 (或)餐后 2 h血糖 (2 hPG)≥7.8 mmol/L,及 (或)已確診為糖尿病并治療者;(3)高血壓:收縮壓/舒張壓 (SBP/DBP)≥140/90 mm Hg(1 mm Hg=0.133 k Pa),及 (或)已確診為高血壓并治療者;(4)血脂紊亂:空腹血 TG≥1.7 mmol/L,及 (或)空腹血高密度脂蛋白膽固醇 (HDL-C) <0.9 mmol/L(男)或 <1.0 mmol/L(女 )。
1.3.2 高尿酸血癥 男性血尿酸≥417μmol/L(≥7 mg/dl)、女性血尿酸≥357μmol/L(≥6 mg/dl)即被診斷為高尿酸血癥[10]。
1.4 統計學方法 用 EpiData 3.1軟件建立數據庫,并予以核對和糾錯,所有數據統計處理都在 SPSS11.0軟件下進行。MS的危險因素分析采用多元逐步 Logistic回歸分析;計數資料采用 χ2檢驗;MS患者與非 MS患者的生存質量比較和中、老年人生存質量比較采用成組設計的 t檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 一般情況 本次共調查 721人,其中男 416人,女 305人。男性平均年齡為 (60.8±10.8)歲,女性為 (59.5±9.7)歲,男女年齡間差異無統計學意義 (t=1.680,P>0.05)。本研究共發現 88例 MS患者,總患病率為 12.21%;其中男性 MS患者 53例,患病率為 12.74%;女性 MS患者 35例,患病率為 11.48%,男女 MS患病率間差異亦無統計學意義 (χ2=0.263,P>0.05)。MS癥候群數量為 0、1、2、3、4的人數分別為 255、244、134、73、15例,分別占 35.37%、33.84%、18.59%、10.12%和2.08%。其中具有至少 1項 MS異常項目的占 64.63%。
2.2 MS影響因素的多元逐步 Logistic回歸分析 以是否罹患MS為因變量,以除 MS診斷標準的 4個組分外的其他影響因素為自變量先進行單因素分析,發現 P<0.10的自變量有年齡 (連續性變量)、腰圍 (連續性變量)、血尿酸水平 (1=有高尿酸血癥,2=無高尿酸血癥)、血肌酐水平 (連續性變量)、TC水平 (連續性變量)、糖尿病家族史 (1=有,2=無)、睡眠習慣 (1=有,2=無)。采用逐步向前引入法,將單因素分析有意義的變量進一步進行多因素 Logistic回歸分析,發現腰圍、TC水平、糖尿病家族史和高尿酸血癥最終進入了方程 (見表 1)。
2.3 MS患者與非 MS患者生存質量比較 MS患者的生存質量在生理領域和整體感受方面的評分顯著低于非 MS患者,差異有統計學意義 (P<0.05,見表 2)。
2.4 中、老年人生存質量比較 中年人 (40~59歲)的生存質量在心理領域和環境領域方面的評分顯著低于老年人 (≥60歲),而其社會關系領域的評分顯著高于老年人,差異均有統計學意義 (P<0.05,見表3)。
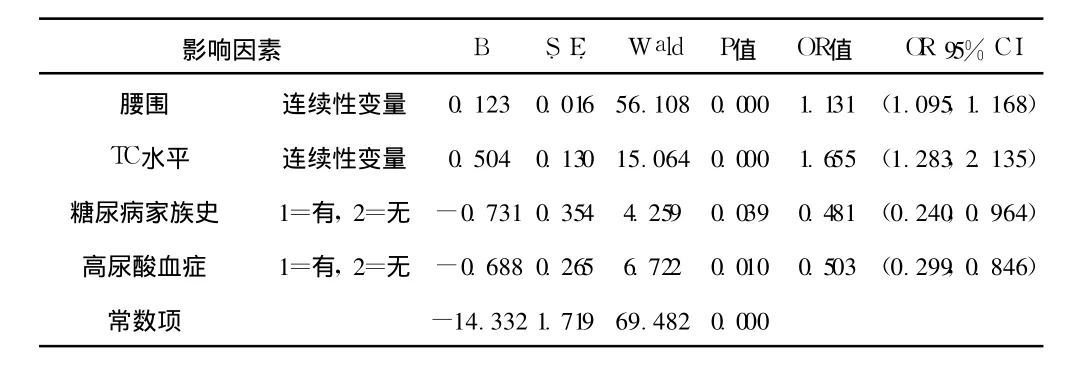
表 1 MS影響因素的多元 Logistic回歸分析Table 1 The multivariable logistic analysis to investigate the MS′influencing factors

表 2 MS患者與非 MS患者生存質量比較 (x±s,分)Table 2 The comparison of the life quality between MS patients and patients without MS
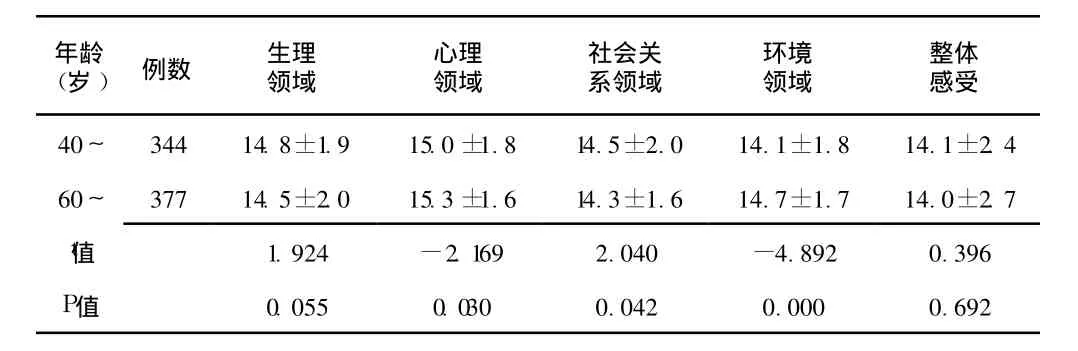
表 3 中、老年人生存質量比較 (x±s,分)Table 3 The comparison of the life quality between the middle aged people and the elders
3 討論
由于目前關于 MS的診斷標準尚未統一,不同研究報道的MS患病率存在一定的差異[4-5]。本研究采用 2004年中華醫學會糖尿病學分會提出的建議診斷標準 (CDS標準),調查發現合肥市社區中老年居民 MS總患病率為 12.21%,其中男性患病率為 12.74%,女性患病率為 11.48%,MS患病率與腦卒中、冠心病發病危險因素進一步研究協作組在全國 11個省市的調查報道結果類似[11]。本研究結果還顯示,男女 MS患病率無顯著差異,但也有研究報道 MS女性患病率比男性高[5,12]。
MS影響因素的多元逐步 Logistic回歸分析顯示,MS除與其 4個組分 (超重肥胖、高血壓、高血糖和血脂紊亂)有關外,腰圍、TC水平、糖尿病家族史和高尿酸血癥也是 MS獨立影響因素。腦卒中、冠心病發病危險因素進一步研究協作組在全國 11個省市的流行病學研究也發現腰圍和有糖尿病家族史是 MS主要的危險因素[11]。BMI代表了總的體脂水平,腰圍側重于反映腹部脂肪堆積。大多數國外不同人群研究結果提示,與 MS關系密切的是內臟或者腹腔內脂肪積聚 (高腰圍)。王敬瀚等[13]研究報道,腰圍是 MS最主要的危險成分,與本研究結果基本一致。因此肥胖人群尤其是高腰圍人群,應更加注重控制自身的腰圍。
MS患者與非 MS患者的生存質量比較發現,MS患者在生理領域和整體感受方面的生存質量顯著低于非 MS患者,這與沈薔等[14]報道的結果基本一致。MS包括 4個組分,尤其高血壓和糖尿病需要終生治療,加重了人們的疾病負擔。同時糖尿病會導致多種并發癥,嚴重影響患者的生活質量,因此 MS患者的生活質量較正常人差。對中年人和老年人的生存質量進行比較發現,中年人在心理領域和環境領域的生存質量顯著低于老年人,這可能與老年人退休后沒有工作壓力有關,而中年人不僅受到工作壓力還受到撫養子女和贍養父母的生活壓力影響。老年人由于壓力小,心情較為愉悅,所以在心理和環境方面可能較中年人生活質量好。而中年人在社會關系領域的生存質量顯著好于老年人,這可能是由于中年人仍在工作崗位上,同事朋友聯系較多,所得到的支持和幫助也較多的緣故。
MS是多種疾病的聚集狀態,是以糖耐量異常以及胰島素抵抗為共同病理生理基礎,以多種代謝性疾病合并出現為臨床特點的一組臨床癥候群。MS不僅加重了人們的疾病負擔,同時還會使人們的生活質量變差。本調查發現,中老年人 MS患病率較高,因此預防中老年人 MS刻不容緩[15]。對于腰圍較大的人群,應更加注意自身腰圍的增加。通過增加體育鍛煉和減少高能量食物的攝入從而控制自身腰圍的增加,對預防 MS具有重要意義[16-18]。
1 World Health Organization.Definition,diagnosis and classfication of diabetes mellitus and its complications:report of a WHO consultation.Department of noncommunicable disease surveillance[R].Geneva,Switzerland,1999.
2 戚平,董靜,于桂娜.代謝綜合征發病機制的研究進展 [J].疑難病雜志,2006,5(3):233.
3 Malik S,Wong ND,Frankin SS,et al.Impact of the metabolic syndrome on mortality from coronary heart disease,cardiovascular disease,and all causes in United States adults[J].Circulation,2004,110(10):1245-1250.
4 吳桂賢,吳兆蘇,劉靜,等 .11省市代謝綜合征患者中心腦血管病發病率隊列研究 [J].中華流行病學雜志,2003,24(7):551-553.
5 Gu DF,Reynolds K,Wu XG,et al.Prevalence of the metabolic syndrome and overweight among adults in China[J].Lancet,2005,365:1398-1405.
6 Liu J,Scott MG,Wang W,etal.Ethnic specific criteria for the metabolic syndrome:evidence from China[J].Diabetes Care,2006,29(6):1414-1416.
7 Sheu WH,Chuang SY,Lee WJ,et al.Predictors of incident diabetes,metabolic syndrome in middle-aged adults:a 10-year followup study from Kinmen,Taiwan[J].Diabetes Research and Clinical Practice,2006,45(1):7-11.
8 郝元濤,方積乾.世界衛生組織生存質量測定量表中文版介紹其使用說明 [J].現代康復,2000,4(8):1127-1129.
9 中華醫學會糖尿病學分會代謝綜合征研究協作組.中華醫學會糖尿病學分會關于代謝綜合征的建議 [J].中華糖尿病雜志,2004,12(3):156-161.
10 貝正平 .內科疾病診斷標準 [M].4版 .北京:科學出版社,2001:6.
11 腦卒中、冠心病發病危險因素進一步研究協作組.11省市隊列人群代謝綜合征的流行病學研究 [J].中華糖尿病雜志,2002,36(5):298-300.
12 任振勇,黃磊,龐星火,等.北京市成人代謝綜合征及其影響因素分析 [J].中國公共衛生,2005,21(8):981-982.
13 王敬瀚,蘇麗,王中心,等.腰圍是代謝綜合征最主要的危險成分 [J].中華高血壓雜志,2007,15(11):896-899.
14 沈薔,金海杰 .北京城區中年男性代謝綜合征患者生存質量評估[J].中國全科醫學,2007,10(7):568-569,574.
15 陳漢詩.老年人代謝綜合征患病情況分析 [J].中國基層醫藥,2006,13(12):1999.
16 張仁漢,向小平,寧心惠,等 .北京市城區中老年居民代謝綜合征的患病現況及危險因素分析 [J].中國全科醫學,2009,12(12):2276.
17 胡海鷹,趙硯池,戴勤芳,等 .北京市月壇社區自我評價健康的中、老年人代謝綜合征患病率調查及危險因素分析 [J].中國全科醫學,2007,10(4):334.
18 王海燕,李素清,劉占安,等 .多因素干預對代謝綜合征治療前后的影響觀察 [J].河北醫藥,2008,30(9):1326.

