腎病綜合征型妊娠期高血壓疾病 23例臨床特征分析
唐 榮,周巧玲,敖 翔,彭衛生
腎病綜合征型妊娠期高血壓疾病(nephrotic syndrome with pregnancy induced hypertension,NSP)是產科嚴重的并發癥之一,是妊娠期高血壓疾病發展到一定階段的特殊類型[1],其在臨床上除有妊娠期高血壓疾病的特征外,還具有腎病綜合征的 “三高一低”的特點。文獻報道,NSP發生率為 0.02%~0.31%,可導致孕產婦及圍生兒的不良結局[2]。國內文獻報道,NSP占分娩總數的 0.37%,占重度妊娠高血壓綜合征的 18.0%,圍生兒死亡率可高達 54.5%[3]。近年來其發病率、孕產婦及圍生兒的病死率均有所增加。因此,提高對 NSP的認識,了解其臨床特點,掌握其處理策略,防治其并發癥的發生,對降低孕產婦及圍生兒的死亡具有重要意義。
1 資料與方法
1.1 一般資料 2004—2008年在我院住院分娩的 4 152例產婦中重度子癇前期患者 91例,其中 23例為 NSP(NSP組),其余 68例重度子癇前期患者為對照組。兩組產婦既往無原發性高血壓及其他內科疾病。
1.2 妊娠期高血壓疾病及 NSP的診斷標準 妊娠期高血壓疾病的診斷及分類依據樂杰主編的第 7版 《婦產科學》[4],NSP的診斷標準參考文獻[5],具有妊娠期高血壓疾病的表現和腎病綜合征的 “三高一低”的特征,即:(1)尿蛋白 >3.5 g/d; (2)高膽固醇 (膽固醇 >7.77 mmol/L);(3)高度水腫;(4)低蛋白血癥 (血漿清蛋白 <30 g/L)。
1.3 方法 回顧性分析兩組產婦的臨床資料,總結 NSP的臨床特征及對母嬰的影響。
1.4 統計學方法 采用 SPSS 13.0軟件進行分析,計量資料用 (x±s)表示,采用 t檢驗,計數資料用 χ2檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 發病情況 2004—2008年在我院住院分娩的孕婦共 4 152例,其中 NSP 23例,占分娩總數的 0.55%(23/4 152),占重度子癇前期患者的 20.18%(23/91);重度子癇前期患者91例,占分娩總數的 2.75%(91/4 152)。除 NSP之外的其余重度子癇前期患者 68例為對照組。
2.2 一般情況 兩組產婦的平均孕產次分別為 1.3次和1.2次,平均病程分別為(5.16±0.26)周和 (5.31±0.12)周,孕次及病程間差異均無統計學意義 (t值分別為 0.612和 0.582,P>0.05)。NSP組產婦的平均發病年齡 26.1歲,發病孕周為 (30±4)周,終止妊娠時的孕周為(32±3)周;對照組依次為 27.8歲,(34±1)周和 (36±2)周,NSP組的發病年齡、發病孕周以及終止妊娠時的孕周均較對照組早,差異均有統計學意義 (t值分別為 2.841、2.925和 3.214,P<0.01)。
2.3 臨床表現及實驗室檢查 兩組產婦入院時的平均收縮壓和舒張壓:NSP組分別為 (160±16)mm Hg和 (100±9)mm Hg;對照組分別為 (154±13)mm Hg和 (96±11)mm Hg,兩組收縮壓、舒張壓間差異均無統計學意義 (t收=0.621,t舒=0.587,P>0.05)。 NSP組重度水腫的發生率高于對照組,差異有統計學意義 (65.22%和 44.12%,χ2=6.79,P<0.01)。NSP組平均血漿總蛋白、平均血漿清蛋白低于對照組 (P<0.05),而血膽固醇、24 h尿蛋白定量、血尿素氮和血肌酐高于對照組 (P<0.05,見表 1)。NSP組產婦腹腔積液、子癇、胎盤早剝、產后出血、視網膜脫離、腦水腫的發生率高于對照組,差異均有統計學意義 (P<0.01,見表 2)。
2.4 分娩方式 23例 NSP患者計劃生育引產 5例,剖宮產 16例,經陰道分娩 2例,其中 1例給予人工剝膜,靜滴小劑量催產素引產,經陰道手術助娩1例。剖宮產率為 69.57%,而我院同期剖宮產率為40.68%,差異有統計學意義 (χ2=7.03,P<0.01)。
2.5 NSP對圍生兒的影響 NSP組早產兒、低體質量兒、新生兒宮內窘迫及生長遲緩的發生率均高于對照組,差異有統計學意義 (P<0.01);NSP組圍生兒死亡率顯著高于對照組,差異有統計學意義(P<0.01,見表 3)。NSP組有 1例發生缺氧缺血性腦病。
2.6 隨訪 經系統的治療及終止妊娠后,兩組產婦大多預后良好。隨訪 10個月,NSP組有 2例 (8.7%)患者遺留蛋白尿或高血壓,3例有輕中度血尿素氮及血肌酐升高,終止妊娠轉內科治療 1~2個月后逐漸恢復正常,對照組無腎功能損害者。對照組產婦血壓大多在產后 7~10 d降至正常,尿蛋白及水腫在產后 7~14 d消退;而 NSP組血壓及腹腔積液在產后 1~2個月降至正常,血漿清蛋白及膽固醇于產后 1~3個月逐漸恢復正常,尿蛋白持續時間長,大多需 3個月至半年才轉陰。
3 討論
3.1 發病機制 妊娠期高血壓疾病時,胎盤上母體和胎兒連接處發生異常變態反應,由于胎盤與腎臟有相同的抗原,滋養層細胞抗體與腎臟交叉反應導致免疫復合物沉淀于腎小球、子宮及胎盤毛細血管壁上,從而引起體內一系列改變[5-8]。NSP在妊娠期高血壓疾病的病理基礎上,以腎小球毛細血管濾過膜損傷為主,濾過膜電荷屏障或孔徑異常造成大量蛋白質丟失,故腎損害比一般妊娠期高血壓疾病明顯[9]。大量蛋白從尿中丟失,患者本身肝臟受損,肝細胞缺血生成清蛋白能力低下,因而引起嚴重的低蛋白血癥,組織水腫,嚴重者有胸、腹腔積液[10]。本資料中 NSP組腹腔積液發生率為 73.91%,明顯高于對照組的 32.35%。NSP產婦的平均血膽固醇水平明顯高于對照者。
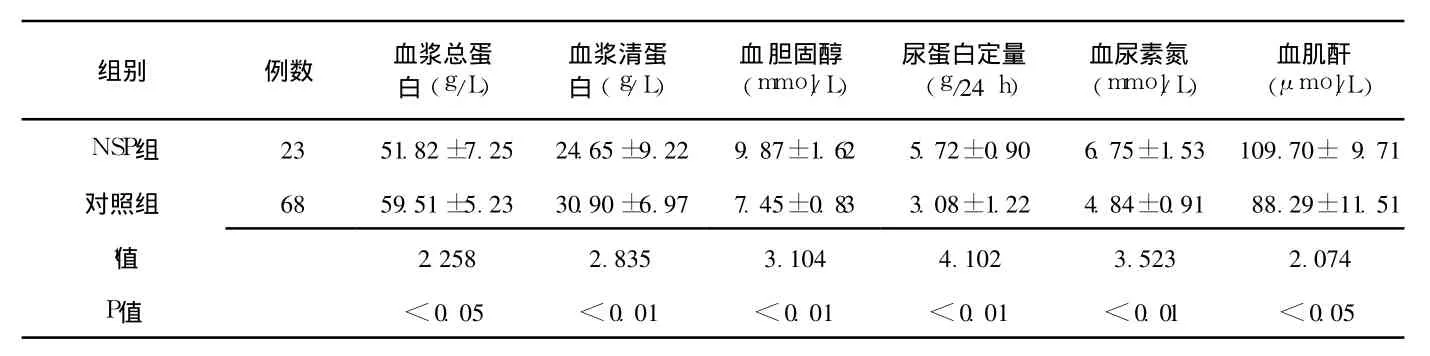
表 1 兩組產婦實驗室檢查結果的比較 (x±s)Table 1 Comparison of the laboratory results between two groups

表 2 兩組產婦并發癥發生情況比較 〔n(%)〕Table 2 Comparison of the complications between two groups

表 3 兩組新生兒預后情況比較 〔n(%)〕Table 3 Comparison of the neonatal prognosis between two groups
3.2 NSP對產婦的影響 NSP產婦發病孕周早、療效差,且終止妊娠的孕周相應提前。本資料表明 NSP發病孕周為 (30±4)周,終止妊娠時的孕周為 (32±3)周,與國內報道相似[11],血壓增高,但與對照組比較無明顯差別。NSP產婦有腎功能損害,可出現明顯的組織水腫和低蛋白血癥,產后尿蛋白轉陰時間明顯延長。由于組織水腫,NSP產婦易發生視網膜脫離。本組 NSP產婦有 4例出現產后出血,3例發生視網膜脫離,均較對照組嚴重。一旦出現腹腔積液,往往較嚴重,病情在妊娠終止前常不可逆,且對胎兒宮內發育極為不利[12]。患者還易合并胎盤早剝[13],23例患者中有3例發生胎盤早剝,其中 1例為雙側剝離。
3.3 NSP對圍生兒的影響 妊娠期高血壓疾病時動脈痙攣使子宮胎盤局部血流灌注不足,而 NSP時高脂血癥可致胎盤血管急性粥樣硬化,使血流進一步減少。此外,大量蛋白漏出引起低蛋白血癥,液體滲出到組織間隙,使血容量減少,低蛋白血癥、高凝狀態和供血不足可影響胎兒宮內發育,導致胎兒宮內窘迫、早產和新生兒窒息等,甚至圍生兒死亡[14]。新生兒還可發生高膽紅素血癥、缺氧缺血性腦病、腦室內出血等并發癥。本組資料顯示,NSP組早產兒、低體質量兒、新生兒宮內窘迫及生長遲緩的發生率均較對照組高,與上述觀點相符合。NSP組有 1例患兒發生缺氧缺血性腦病,圍生兒死亡率高達 34.78%。因此,NSP時圍生兒的預后較其他妊娠期高血壓疾病差。
3.4 NSP的防治 NSP嚴重威脅孕產婦及圍生兒的健康及生命,應積極防治妊娠期高血壓疾病,宣傳和健全孕期檢查制度,重視 NSP的早期識別。對有高危因素者如身體矮胖、體質指數≥24 kg/m2、高齡初產、不良孕產史、貧血或有高血壓家族史的孕婦均應于 20~28周時做妊娠期高血壓疾病預測。本組中有 10例患者從未進行產前檢查,入院時5例病情已較重,3例為死胎。對 NSP患者應以綜合治療為主,在治療妊娠期高血壓疾病的同時治療腎病綜合征[15]。具體治療措施:(1)腎上腺皮質激素:抑制免疫,減輕水腫及蛋白尿,穩定細胞膜,減少滲出,但在孕早期應慎用。但有學者認為此類患者不宜使用激素[16]。本組中只有少數患者應用了潑尼松,其余僅在妊娠晚期用地塞米松促胎肺成熟。 (2)補充人血漿清蛋白:需嚴格掌握適應證,嚴重的低蛋白血癥及水腫,合并胎兒發育遲緩,使用利尿劑后出現血容量不足者可使用。輸入清蛋白可改善低蛋白血癥,提高血漿膠體滲透壓,擴充血容量,增加組織及胎兒 -胎盤灌注量,配合利尿劑可明顯減輕水腫。 (3)利尿劑:應當在解痙、擴容等基礎上,并在監測血細胞比容和電解質的前提下,使用微量泵勻速靜脈輸入。(4)肝素:NSP患者的血液存在高凝狀態,而類固醇制劑和利尿劑等的使用更容易誘發血栓形成,可并發腎靜脈血栓。為防血栓形成可使用低分子肝素 4 000 U,1次/12 h皮下注射。(5)免疫球蛋白:可抑制免疫反應,減輕腎小球濾過膜損傷,同時可補充血漿總蛋白含量,但其療效仍有待觀察。(6)終止妊娠:是目前治療 NSP的有效方法。根據病情綜合判斷,抓住最佳時機,盡可能減少妊娠期并發癥及圍生兒并發癥和死亡率。終止妊娠時機參考以下情況:發病孕周早、病程長,治療效果差;腹腔積液增加迅速;臍血流監測提示臍動脈舒張末期血流消失;妊娠達 34周,胎兒成熟度提示胎兒成熟;孕婦伴嚴重并發癥,如高血壓危象、大量蛋白尿無改善、心腎功能衰竭、胎盤早剝及嚴重的溶血、肝酶升高和血小板減少綜合征 (HELLP綜合征)等。
綜上所述,NSP對母嬰的影響極大,應予及時診斷和治療,以降低妊娠期并發癥及圍生兒患病率及病死率。
1 Tianyi Y,Huifen Y,Huanrong W.Diagnosis and treatment of nephrotic syndrome during pregnancy[J].Clin Med Journal,1996,109:471-473.
2 Magriples U,Laifer S,Haysltt JP.Dilutional hyponat remia in preeclampsia with and without nephrotic syndrome[J].Am J Obstet Gynecol,2001,184:231-232.
3 張新洋,黃醒華 .妊娠腎病綜合征 11例臨床分析 [J].中華婦產科雜志,2000,35(6):360.
4 樂杰 .婦產科學 [M].7版 .北京:人民衛生出版社,2008:92.
5 李小毛,劉穗玲 .特殊類型妊娠期高血壓疾病的診斷與治療 [J].中國實用婦科與產科雜志,2004,20(10):594-596.
6 林其德 .妊高征病因學研究的進展 [J].中華婦產科雜志,1997,32(1):3.
7 蔡衛平,朱蘊秋,閆豐,等 .妊娠期腎病綜合征的臨床與病理特點 [J].中華腎臟病雜志,2002,18(5):368.
8 王悅 .妊娠期高血壓疾病 20例胎盤病理學改變分析 [J].中國誤診學雜志,2007,7(8):1833.
9 Trevisan G,Ramos JG,Martins-Costa S,et al.Pregnancy in patients with chronic renal insufficiency at Hospital de Clinicas of Porto Alegre,Brazil[J].Ren Fail,2004,26(1):29-34.
10 韓靜,黃麗萍,陳春秀,等 .腎病綜合征型妊娠期高血壓疾病的診斷與治療綜述[J].臨床和實驗醫學雜志,2008,7(1):142-143.
11 吳媛媛,喬福元 .腎病綜合征型妊娠期高血壓疾病臨床分析 [J].中國優生與遺傳雜志,2006,14(3):61-63.
12 姜杰.重度妊高征與低蛋白血癥 [J].中國實用婦科與產科雜志,1998,14(1):45-46.
13 王德智,羅煥兆,張丹 .中國婦產科專家經驗文集 [M].沈陽:遼寧科學技術出版社,2001:278.
14 唐卉,江莉,黃燕.妊娠期腎病綜合征對母兒預后的影響 [J].中國優生與遺傳雜志,2002,10(4):66.
15 胡繼芬,關桂珠,鄭秀 .妊娠期腎病綜合征的臨床分析 [J].中國誤診學雜志,2003,7(3):347-349.
16 陳灝珠 .實用內科學 [M].12版 .北京:人民衛生出版社,2005:2157-2162.

