Ⅰ型與Ⅱ型捆綁式胰腸吻合術的選擇性應用
吳青松 凌亞非 趙家鋒 王建南 黃從云 張小龍 朱劍華
·論著·
Ⅰ型與Ⅱ型捆綁式胰腸吻合術的選擇性應用
吳青松 凌亞非 趙家鋒 王建南 黃從云 張小龍 朱劍華
目的總結Ⅰ型和Ⅱ型捆綁式胰腸吻合術在胰十二指腸切除術中的應用效果及經驗。方法回顧性分析2005年1月至2009年12月行捆綁式胰腸吻合術的38例患者臨床資料,其中行Ⅰ型捆綁式胰腸吻合術20例,行Ⅱ型捆綁式胰腸吻合術18例。比較Ⅰ、Ⅱ型術式的手術時間及術后患者住院天數、早期病死率、并發癥發生率。結果Ⅰ型捆綁式胰腸吻合術的手術時間為(91±20)min,Ⅱ型術式為(63±21)min,兩者相差顯著(P<0.05)。Ⅰ型術式的早期病死率、并發癥發生率及術后患者住院天數分別為10.0%(2/20)、45.0%(9/20)和(20±2)d,Ⅱ型術式分別為5.6%(1/18)、38.9%(7/18)和(23±2)d,兩種術式間無顯著差異。Ⅰ型術式發生胰瘺2例(10.0%),Ⅱ型術式發生1例(5.5%),兩者間亦無顯著差異。結論Ⅰ型和Ⅱ型捆綁式胰腸吻合術的手術效果無差別,有區別地選擇Ⅰ型和Ⅱ型術式有利于捆綁式胰腸吻合的順利實施。
胰十二指腸切除術; 胰管空腸吻合術; 胰腺瘺
1996年彭淑牖教授等[1]在胰腺外科領域開創了捆綁式胰腸吻合術,并從Ⅰ型術式變革到Ⅱ型術式,使手術操作變得越來越簡單。然而,臨床上由于胰腺質地、胰管擴張程度、胰周情況及術者經驗等因素直接影響胰腸捆綁吻合的效果,加上胰十二指腸切除手術操作的復雜性,術后出現并發癥的不確定性,術中操作、術后處理任一環節的疏漏都可能造成捆綁式胰腸吻合術的失敗,臨床上有必要對該術式及術后處理進行全方位總結和提煉,以便更好地推廣和應用。筆者就應用該技術的體會及經驗報道如下。
資料與方法
一、一般資料
收集汕頭大學醫學院附屬粵北人民醫院2005年1月至2009年12月行捆綁式胰腸吻合術的38例患者,其中男15例,女23例,年齡39~76歲,平均年齡(55±5)歲。術前合并黃疸33例,低蛋白血癥12例。術前經皮經肝膽管引流術(PTCD)減黃5例。經手術及病理證實,十二指腸乳頭癌12例,胰頭癌8例,Vater壺腹癌8例,膽總管下端癌6例,胃幽門部癌伴胰頭轉移2例,十二指腸癌1例,慢性胰腺炎1例。
二、手術方式
本組均采用Child法重建消化道。行Ⅰ型捆綁式胰腸吻合術20例,Ⅱ型捆綁式胰腸吻合術18例,兩種術式患者的年齡及性別組成無明顯差異。Ⅰ型、Ⅱ型術式的選擇標準:對于胰腺有纖維化,質地硬,胰腸套入捆綁困難或因纖維化捆綁后易滑脫者選擇Ⅰ型捆綁式胰腸吻合術;胰腺質地軟,無纖維化,胰管無擴張,胰腸套入捆綁容易且不易滑脫者選擇Ⅱ型捆綁式胰腸吻合術。
三、觀察指標
記錄完成吻合術的手術時間、患者早期病死率、并發癥發生率和術后住院天數。
四、統計學分析
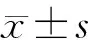
結 果
一、吻合手術的時間、術后住院天數
手術時間從斷胰腺開始到胰腸捆綁結束。Ⅰ型捆綁式胰腸吻合術的手術時間為(91±20)min,Ⅱ型術式為(63±21)min,兩者相差顯著(P<0.05)。Ⅰ型、Ⅱ型術式患者術后住院天數分別為(20±2)d和(23±2)d,兩種術式間無顯著差異。
二、早期病死率及并發癥發生率
本組3例患者在手術后早期病死。Ⅰ型術式者2例,其中1例胰頭癌術后7 h出現腹內大出血,急癥剖腹探查發現腸系膜上靜脈右側壁近胰腺鉤突分支出血,腹腔積血達2800 ml,患者術后死于失血性休克;另1例為十二指腸乳頭癌術后3 d出現胰瘺,繼發腹腔重癥感染,因多臟器功能衰竭于術后第10天病死。Ⅱ型術式病死1例,為壺腹部癌術后8 d出現胃腸吻合口瘺,術后雖予腸外營養,積極抗感染治療,終因腹腔重癥感染于術后12 d病死。
術后16例(42.1%)出現并發癥,按照胰腺外科術后并發癥所需要采取的治療方法分級[2],其中Ⅰ類并發癥4例,Ⅱ類并發癥6例,Ⅲ類并發癥2例,Ⅳ類并發癥1例,Ⅴ類并發癥3例。Ⅰ型、Ⅱ型術式患者中分別有9例(45.0%)和7例(38.9%)發生并發癥。
三、術后胰瘺發生率及處理
參照國際胰瘺研究組(international study group of pancreatic fistula, ISGPF)2005年定義的胰瘺標準[3],本組有3例出現胰瘺。Ⅰ型術式發生2例,其中1例胰瘺后因腹腔重癥感染而病死;另1例為慢性胰腺炎術后3 d自膽道T形管引流出血性液體,應用止血藥后出血停止,但術后第6天出現高熱、左側腰背部疼痛,CT檢查示左側后腹膜及左腎周積液,經穿剌液化驗證實為胰瘺,置管引流22 d后繼發左側髂窩感染,再次置管沖洗引流,術后102 d痊愈。Ⅱ型術式發生胰瘺1例,發生在壺腹部癌術后第9天,每日腹腔引流清亮胰液120~180 ml,無腹膜炎表現,術后32 d自愈。
討 論
彭淑牖教授倡導的捆綁式胰腸吻合術從設計、發明到推廣應用,以及從Ⅰ型變革到Ⅱ型術式創新的目的是為了讓胰腸吻合變得簡單和安全[4-7]。然而,一種手術方式的演變與革新都有其特定的實踐基礎和選擇對象。Ⅰ型捆綁式胰腸吻合術同時施行空腸黏膜和胰腺縫合、空腸斷端與胰腺縫合、胰腸捆綁三項技術,有利于胰腸吻合的良好愈合。Ⅱ型采用單純捆綁建立胰腸吻合,突破了傳統胰腸吻合的束縛。盡管Ⅱ型捆綁式胰腸吻合操作簡單且更省時,但胰腺的粗細、質地及纖維化程度等直接影響了捆綁式胰腸吻合術的實施。本組有4例因胰腺纖維化,質地硬,術中行Ⅱ型捆綁胰腸套入困難,捆綁后滑脫,后改用Ⅰ型捆綁式胰腸吻合術。從生物力學的角度分析,纖維增生的胰腺組織其應力和張力相對大,如果單純通過對胰腸捆綁施壓可能對胰腺斷端及空腸產生壓榨,此時采用空腸斷端與胰腺縫合再行胰腸捆綁即Ⅰ型捆綁式胰腸吻合反而可緩解其應力和張力,且不易滑脫。相反,對胰腺質地軟、無纖維化,胰管無擴張、胰腸套入捆綁容易且不易滑脫者,宜采用Ⅱ型捆綁式胰腸吻合術,如采用Ⅰ型捆綁式胰腸吻合術則顯得費時。因此有區別地選擇Ⅰ型和Ⅱ型捆綁式胰腸吻合有利于捆綁式胰腸吻合術的順利實施。
捆綁式胰腸吻合術中的操作細節可能是決定手術成敗及減少術后并發癥發生的重要因素,其中一些細節已經成為學者關注的焦點。(1)胰腺殘端游離的長度。多數學者認為,胰腺殘端游離的長度為3.0 cm,太短可能影響空腸的套入和胰腸捆綁,太長可能影響胰腺殘端的血運及胰腺功能。筆者認為,胰腺斷端游離的長度應根據胰腺質地、纖維化程度而定。對于質地柔軟、正常的胰腺其斷端游離的長度為2.5 cm,采用Ⅱ型便可順利完成胰腸捆綁吻合。相反,纖維增生的胰腺組織一般須游離3.0 cm,此時應用Ⅰ型捆綁不易滑脫。(2)是否放置胰管支架、是否放置膽管T管。多數學者認為,放置胰管支架外引流可以減少術后胰瘺的發生。筆者的體會是將胰管引流支架放置在空腸橋袢膽腸吻合口下方10 cm以上,盡量避免胰酶激活發生在胰腸或膽腸吻合口附近。在膽腸吻合口上方肝管內放置T管,其目的在于術后早期引流膽汁,減少膽汁在腸腔內積聚,降低術后空腸橋袢內壓,以有利于胰腸和膽腸吻合口減壓及愈合;同時T管也可作為觀察胰腸吻合口出血的一個窗口,一旦發生胰腸吻合口出血,可經T管注入創面止血藥[8]。本組有1例術后早期因胰腺斷面出血經T管引流出血性液體,后經T管注入云南白藥后出血停止。對胰腺質地軟,胰管細小者,不必勉強一定要放置胰管引流支架,而T管引流則顯得有必要。(3)并發胰瘺的相關因素。多數學者認為,胰瘺的發生與胰腺的大小、質地、胰管粗細及胰腺功能相關,而與年齡、術前黃疸、術中出血等無關[9-10]。胰瘺的發生率與外科醫師行胰十二指腸手術的例數呈明顯負相關,手術例數越多,手術經驗越豐富,胰瘺發生率越低[11]。彭淑牖等[5-7]報道的捆綁式胰腸吻合術后胰瘺的發生率為0,這與他們精湛的胰十二指腸手術技能密不可分。本組胰瘺發生率為7.9%。法國學者Buc等[12]報道的胰瘺發生率為8.9%,他們認為,一部分胰瘺是由于術后并發了局部或全身感染、血腫、腸梗阻所致,而與胰腸吻合的質量無關。
[1] 彭淑牖,劉穎斌,牟一平,等.捆綁式胰腸吻合術第Ⅰ型和第Ⅱ型的對比研究.中國實用外科雜志,2002,22:279-280.
[2] DeOliveira ML,Winter JM,Schafer M,et al.Assessment of complications after pancreatic surgery:a novel grading system applied to 633 patients undergoing pancreaticoduodenectomy.Ann Surg,2006,244:931-937.
[3] Reid-Lombardo KM,Farnell MB,Crippa S,et al.Pancreatic anastomotic leakage after pancreaticoduodenectomy in 1507 patients:a report from the Pancreatic Anastomotic Leak Study Group.J Gastrointest Surg,2007,11:1451-1458.
[4] 彭淑牖,牟一平,江獻川,等.胰斷端空腸漿肌鞘內套入吻合術(附11例報告).中國實用外科雜志,1996,16:596-597.
[5] 彭淑牖,吳育連,彭承宏,等.捆綁式胰腸吻合術(附28例報告).中華外科雜志,1997,35:157.
[6] 彭淑牖,劉穎斌,牟一平,等.捆綁式胰腸吻合術100例報告.胰腺病學,2001,1:43-45.
[7] 彭淑牖,劉穎斌,牟一平,等.捆綁式胰腸吻合術——150例的臨床應用.中華醫學雜志,2002,82:368.
[8] 吳誠義,任國勝,竺東長,等.捆綁式胰腸吻合術的改良(附8例報告).中國普外基礎與臨床雜志,2003,10:553-554.
[9] Munoz-Bongrand N,Sauvanet A,Denys A,et al.Conservative management of pancreatic fistula after pancreaticoduodenectomy with pancreaticogastrostomy.J Am Coll Surg,2004,199:198-203.
[10] Mathur A,Pitt HA,Marine M,et al.Fatty pancreas: a factor in postoperative pancreatic fistula.Ann Surg,2007,246:1058-1064.
[11] Yeo CJ,Cameron JL,Maher MM,et al.A prospertive randomized trial of pancreaticogastrostomy versus pancreaticojejunostomy after pancreaticoduodenectomy. Ann Surg,1995,224:580-592.
[12] Buc E,Flamein R,Golffier C,et al.Peng′s binding pancreaticojejunostomy after pancreaticoduodenectomy:a French prospective study.J Gastrointest Surg,2010,14:705-710.
2010-08-23)
(本文編輯:呂芳萍)
SelectiveapplicationoftypeⅠandtypeⅡbundledpancreaticojejunostomy
WUQing-song,LINYa-fei,ZHAOJia-feng,WANGJian-nan,HUANGCong-yun,ZHANGXiao-long,ZHUJian-hua.
DepartmentofHepatobiliarySurgery,YuebeiPeople′sHospitalofShaoguan,MedicalCollege,ShantouUniversity,Shaoguan512026,China
WUQing-song,Email:nanhuaren@yahoo.com.cn
ObjectiveTo analyze and summarize the efficacy and the experience in the application of typeⅠ and type Ⅱ bundled pancreaticojejunostomy in pancreaticoduodenectomy.MethodsBetween Jan. 2005 and Dec. 2009, a total of 38 patients who underwent bundled pancreaticojejunostomy was enrolled, and their clinical data were retrospectively analyzed. 20 patients
type Ⅰ bundled pancreaticojejunostomy and 18 patients received type Ⅱ bundled pancreaticojejunostomy. The operative time, postoperative hospital stay, mortality and complications were compared.ResultsThe operative time of type Ⅰ bundled pancreaticojejunostomy was (91±20)min, and it was(63±21)min in type Ⅱ procedure, and the difference was statistically significant (P<0.05). The mortality and complications, postoperative hospital stay were 10.0%(2/20), 45.0% (9/20) and (20±2)d in type Ⅰ procedure, while they were 5.6% (1/18),38.9% (7/18) and(23±2)d in type Ⅱ procedure, and the difference was not statistically significant.ConclusionsThere was no significant difference in the effects between type Ⅰ and type Ⅱ bundled pancreaticojejunostomy. Carefully selective application of type Ⅰ and type Ⅱ bundled pancreaticojejunostomy helps complete these procedures.
Pancreaticoduodenectomy; Pancreaticojejunostomy; Pancreatic fistula
10.3760/cma.j.issn.1674-1935.2011.01.005
512025 廣東省韶關市,汕頭大學醫學院附屬韶關市粵北人民醫院肝膽外科
吳青松,Email: nanhuaren@yahoo.com.cn

