珂立蘇聯合鼻塞式同步間歇指令通氣治療早產兒呼吸窘迫綜合征19例療效觀察
楊愛琳 高文濤 姜玉珍 牛俊紅 張彤
早產兒呼吸窘迫綜合征(RDS)又叫肺透明膜病,是早產兒死亡的主要原因之一。目前采用外源性PS聯合機械通氣治療,已經成為新生兒病房常用的呼吸支持手段,其應用日益廣泛。近年來,我院采用珂立蘇聯合鼻塞式同步間歇指令通氣(nSIMV)治療新生兒呼吸窘迫綜合征19例,療效滿意,現報告如下。
1 資料與方法
1.1 臨床資料 2010年3月至2011年5月在我院危重癥監護中心住院的NRDS患兒19例,均符合《實用新生兒急癥診斷指南》提出的診斷標準[1]。19例RDS患兒中男11例,女8例。其中胎齡<30周2例,~32周7例,~34周10例。出生體重<1000 g 1例,~1500 g 7例,~1499 g 11例。X線胸片示肺透明膜病Ⅰ級7例,Ⅱ級9例,Ⅲ級3例。
1.2 方法
1.2.1 藥品 由北京雙鶴藥業提供,珂立蘇(Calsurf)為新生牛肺灌注液制備的冷凍干粉,70 mg/瓶。
1.2.2 治療方法 用藥前以2 ml滅菌注射用水注入70 mg冷凍干粉小瓶內,用手復溫,輕輕震蕩,勿用力搖,使成混懸液,按劑量70 mg/kg經氣管插管內注入,注藥后經復蘇囊手控通氣2~3 min,拔出氣管插管,連接nSIMV裝置。當參數降至:FiO2<0.4,平均氣道壓<8 cmH2O時予以撤機。用藥6 h內禁止氣道吸引及翻身拍背。
根據患兒臨床情況和血氣結果調節呼吸機參數,以維持PaO2在 60 ~ 80 mm Hg,PaCO2在 40 ~ 50 mm Hg,TcSaO2在88%~92%。全部病例常規留置胃管。
1.3 觀察指標 ①觀察治療前后0.5、2、6、12 h皮膚顏色、經皮測血氧飽和度、癥狀體征及血氣變化。②用藥前及用藥后每日床旁胸片檢查,了解肺部情況。③記錄RDS的主要合并癥,如氣壓傷、肺炎、肺出血、顱內出血等。
1.4 統計學方法 采用SPSS 10.0統計軟件,計量資料用均數±標準差表示()。均數間比較采用t檢驗。
2 結果
2.1 治療前后血氣分析結果治療后經皮血氧飽和度明顯升高,治療后 0.5、2、6、12 h 患兒血 PaO2、SaO2和 pH 值升高、PaCO2下降。分別與治療前比較差異有統計學意義(P<0.05)。見表1。
表1 RDS患兒用藥前后血氣指標的變化()
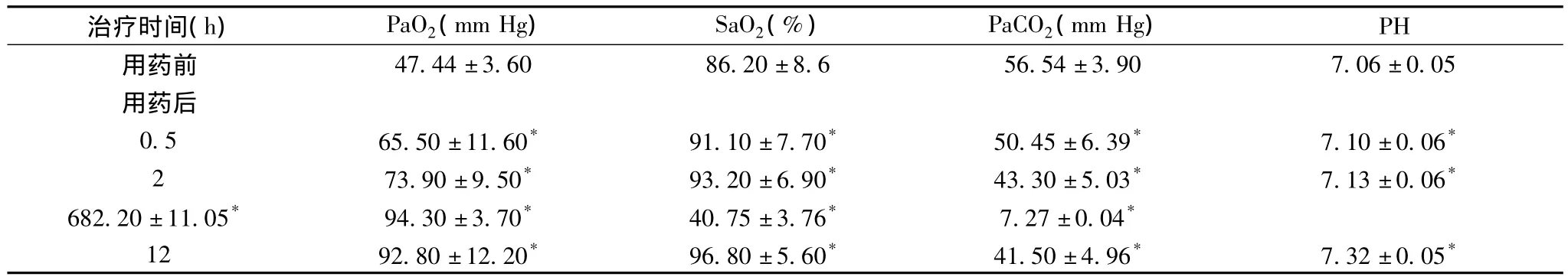
表1 RDS患兒用藥前后血氣指標的變化()
注:與用藥前比較,*P<0.05
治療時間(h) PaO2(mm Hg) SaO2(%) PaCO2(mm Hg)47.44±3.60 86.20±8.6 56.54±3.90 7.06±0.05用藥后0.5 65.50±11.60* 91.10±7.70* 50.45±6.39* 7.10±0.06*273.90±9.50* 93.20±6.90* 43.30±5.03* 7.13±0.06*682.20±11.05* 94.30±3.70* 40.75±3.76* 7.27±0.04*12 92.80±12.20* 96.80±5.60* 41.50±4.96* 7.32±0.05 PH用藥前*
2.2 治療前后nSIMV參數結果 參數PIP、PEEP、MAP在治療后逐漸降低,與治療前比較差異有統計學意義(P<0.05),見表2。
2.3 臨床療效與轉歸 給藥10~30 min即出現皮膚顏色轉紅潤,發紺明顯改善,呼吸困難減輕,三凹征明顯改善,聽診兩肺呼吸音較前增強。總有效率為100%。治療前后無呼吸暫停、心動過緩、血氧飽和度下降等明顯副作用。所有患兒均未見肺部感染、肺出血、顱內出血等并發癥發生。
表2 RDS患兒用藥前后呼吸參數的變化(-)
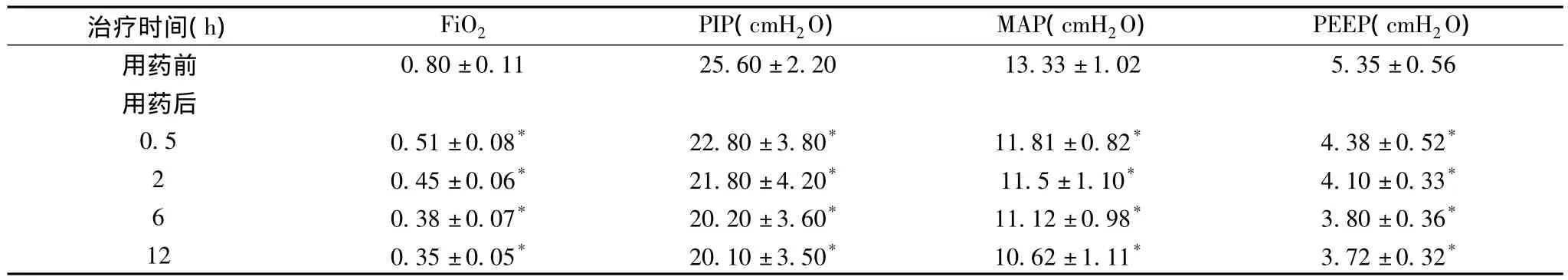
表2 RDS患兒用藥前后呼吸參數的變化(-)
注:與用藥前比較,*P<0.05
治療時間(h) FiO2 PIP(cmH2O) MAP(cmH2O) PEEP(cmH2O)0.80±0.11 25.60±2.20 13.33±1.02 5.35±0.56用藥后0.5 0.51±0.08* 22.80±3.80* 11.81±0.82* 4.38±0.52*20.45±0.06* 21.80±4.20* 11.5±1.10* 4.10±0.33*60.38±0.07* 20.20±3.60* 11.12±0.98* 3.80±0.36*12 0.35±0.05* 20.10±3.50* 10.62±1.11* 3.72±0.32用藥前*
3 討論
RDS又稱肺透明膜病,是由于早產兒肺泡Ⅱ型細胞分泌肺表面活性物質(PS)不足所引起。PS不足可導致廣泛肺泡萎縮和肺順應性降低,是導致早產兒死亡的主要原因,胎齡越小,死亡率越高。外源性PS替代治療是針對NRDS病因的特殊治療[2]。對已發生NRDS的患兒或有可能發生NRDS的患兒,預防性或治療性應用PS可改善呼吸功能及新生兒死亡的發生[3]。早期足量使用PS后即行機械通氣治療,可充分有效地發揮PS的藥效,改善肺的氧合與順應性。早產兒預防用藥可降低RDS發生率,呼吸機參數PIP、PEEP、FiO2明顯降低,機械通氣的時間明顯縮短,預防應用PS減輕NRDS嚴重程度[4]。
本資料顯示對NRDS患兒給予珂立蘇聯合nSIMV治療,肺順應性和氧合功能明顯改善,表現在治療后患兒發紺減輕,PaO2、SaO2和pH值明顯上升,而PaCO2明顯下降。隨著肺氧合功能的改善,使nSIMV各項呼吸參數逐漸下調。而SIMV加PEEP能增加肺功能殘余氣量和氣道直徑,減少氣道阻力,使自主呼吸變得規律,節省肺表面活性物質,減少呼吸功,沒有或很少有機械通氣的缺點,如感染、氣壓傷、支氣管發育不良、顱內出血、肺出血等[5]。本組病例中患兒均未出現并發癥。
早期應用PS替代治療聯合nSIMV是RDS患兒治療成敗的關鍵。一旦出現呼吸困難即可應用。而極度出生體重生升后即可預防應用,而不必等到X線出現典型RDS改變才應用。一般給予時間不要晚于12 h,40~100 mg/(kg·次),多數病例如能早期及時用藥,70 mg/kg即可取得良好效果,病情較重者間隔6~12 h可重復給藥,多次用藥優于單次用藥,由于早期用藥阻斷了低氧血癥和酸中毒的發生,有利用早產兒的各項臟器功能的恢復和發育,可有效地提高早產兒的存活率[6],聯合應用鼻塞式SIMV,減少了早產兒呼吸功,降低了吸氧濃度,縮短了吸氧時間,避免了有創機械通氣,減少了早產兒多種并發癥的發生。
綜上所述,珂立蘇聯合nSIMV治療早產兒呼吸窘迫綜合征可降低RDS的發生率、減輕RDS嚴重程度,降低呼吸參數,減少對有創呼吸機的需要,副作用小,療效肯定。臨床技術操作簡便易行,該療法治療呼吸窘迫綜合征是有效可靠安全的,值得臨床推廣應用。
[1]韓玉昆,樊紹曾,傅文芳.實用新生兒急癥診治指南.沈陽:遼寧科學技術出版社,1991:141-148.
[2]Avery ME,Merritt TA.Surfactant-replacement therapy.N Engl J Med,1991,324:910-912.
[3]馮琪(譯).歐洲新生兒呼吸窘迫綜合征防治指南.中國新生兒科雜志,2007,22(6):387-394.
[4]鄧錦有,張春連,林桃.肺表面活性物質預防早產兒呼吸窘迫綜合征的臨床療效.國際醫藥衛生導報,2008,14(7):37-39.
[5]任英健,張咭,張睿.肺表面活性物質不同方式給藥療效比較.廣州醫藥,2004,35(3):24-25.
[6]劉江勤,林振浪.肺表面活性物質早期給藥對新生兒呼吸窘迫綜合征的影響.新生兒科雜志,2004,19(2):212-159.

