新生兒缺血缺氧性腦病的護理分析與對策
黃電芳
新生兒缺血缺氧性腦病(hypoxic ischemic encephalopathy,HIE)是兒科常見的新生兒期中樞神經系統疾病之一,是由于圍生期窒息、有合并癥、羊水污染等各種因素導致的缺氧與腦血流量減少或暫停,引起胎兒及新生兒的腦損傷,是新生兒窒息后嚴重的并發癥之一[1]。在臨床上目前主要運用以支持療法為主的綜合治療,而護理干預對改善患兒的預后有重要意義。本文筆者選取2010年1月~2011年1月我院收治的缺血缺氧性腦病新生兒共245例,為探討適宜的護理方法,提高臨床的治療效果,現報道如下。
1 資料與方法
1.1 臨床資料
選取2010年1月~2011年1月我院收治的缺血缺氧性腦病新生兒共245例,其中男146例,女99例,胎齡38~41.5(38.6±2.3)周,入院時間為出生后的1.2~41(11.6±2.9)h。均接受彩超、腦電圖、頭顱CT掃描和新生兒的臨床表現,按照符合1996年中華醫學會兒科分會的新生兒組實施的有關HIE診斷標準與臨床分度標準[2]進行確診。根據病情將全部患兒分為中度組與重度組,其中中度組163例,重度組82例。
1.2 方法
1.2.1 護理方法
全部患兒入院后均進行常規治療,包括吸氧、維持正常血壓、糾正代謝紊亂、維持體內酸堿平衡、改善內環境和降低顱內壓等,按照臨床表現與診斷結果給予患兒針對性護理,具體如下。
1.2.1.1 基礎護理 定時采用消毒液擦拭保溫箱、用電子滅菌等照射滅菌及開窗通風。預防交叉感染,嚴禁探視,嚴格遵守無菌操作制度與消毒隔離方案。新生兒的心肺發育不完善,可使用輸液泵嚴格控制輸液量及輸液速度。保持新生兒臍部和臀部等部位皮膚的干燥清潔,并加強口腔護理。密切關注患兒的意識、呼吸、瞳孔和肌張力等變化狀況,若患兒出現尖叫、興奮、斜視等癥狀,應嚴密注意其有無抽搐的先兆,并及時給予抗驚厥治療。嚴密觀察新生兒的各項生命指標變化,預防顱內壓增高和腦水腫等并發癥的產生。
1.2.1.2 喂養護理 中重度缺血缺氧性腦病患兒吸吮能力差,應該盡早給予合理的喂養護理。可采用鼻飼管喂養、重力喂養或從胃管持續點滴,同時應嚴密觀察患兒的面色、呼吸、有無嘔吐,防止窒息的發生。醫護人員應認真記錄患兒的吸吮情況及每天的出入量,為治療提供有效依據。
1.2.1.3 保暖護理 缺血缺氧性腦病新生兒由于神經系統損傷較嚴重,其體溫調節中樞功能較弱,因此對于硬腫癥體溫不升的患兒,恢復體溫不能操之過急,一般提高溫箱1℃/h,以防升溫過快過高引起肺出血。恢復體溫后患兒局部皮膚應維持在36~37℃。全部治療和護理操作應在箱內集中進行,盡量減少開箱門次數,以維持箱溫穩定。
1.2.1.4 給氧護理 血氧分壓過高會導致氧自由基濃度增加,引起腦血管痙攣,而過低卻達不到治療效果,因此一般維持在50~70mmHg(6.65~9.31kPa)之間。二氧化碳分壓過高會導致酸中毒,一般控制低于40mmHg(5.32kPa)。氧濃度25%~30%,氧流量以0.3~1.0L/min為宜,并注意避免長期高濃度吸氧。對于重度患兒需運用多功能監護儀進行持續性動態監護,在吸氧過程中幫助其保持舒適體位、拍背,從而保持呼吸順暢。
1.2.1.5 亞低溫療法的護理 亞低溫療法能減輕腦組織的基礎代謝,保護神經細胞,患兒可采用循環水冷卻法進行選擇性頭部降溫,起始水溫保持10~15℃,使頭顱溫度維持在34~35℃。當體溫降至35.5℃時,開始體部遠紅外保暖,將膚溫控制在35~35.5℃。亞低溫療法結束后,復溫時間>5h,保持上升速度不高于0.5℃/h,避免快速復溫引起低血壓。在治療過程中,要給予持續的肛溫監測,避免引起新生兒硬腫癥等并發癥的發生。
1.2.1.6 高壓氧療法的護理 缺血缺氧的腦組織在進行高壓氧治療有氧氧化增加、無氧酵解減弱,血及腦積液的乳酸鹽/丙酮酸鹽比值下降,使得患兒腦組織供氧充足。在進行高壓氧療法時,要嚴密觀察患兒面色及呼吸情況,控制升壓速度,避免患兒出現不適;穩定吸氧壓力于0.05MPa,避免產生氧中毒;吸氧時間一般為20~25min較佳,一般情況下不可快速減壓,以免出現減壓病。若患兒在艙內出現病情危急情況,護士應沉著果斷,立即關閉供氧閥,并打開排氣閥,必要時運用泄壓法手柄快速減壓出艙,馬上作緊急處理,待病情穩定后再進行高壓氧治療。
1.2.2 評價方法
治療前后全部患兒檢查血清超氧物歧化酶(SOD)活性和血清丙二醛(MDA)水平。治療后體征、臨床癥狀消失或明顯改善者為顯效;治療后體征、臨床癥狀出現不同程度的改善者為有效;治療后病情無改善或惡化,各項指標均無顯著好轉者為無效。總有效率=顯效率+有效率。
1.3 統計學分析
所有數據均采用SPSS13.0統計軟件進行統計學處理,其中計量資料以(±s)表示,采用t檢驗;計數資料采用x2檢驗。若P<0.05,則差異具有統計學意義。
2 結果
兩組患兒的臨床效果比較見表1。結果顯示,中度組患兒總有效率達93.87%,重度組患兒總有效率為92.68%,兩組患兒的總有效率比較,差異無統計學意義(P>0.05)。全部患兒治療前后MDA水平與SOD活性變化見表2。結果顯示,所有患兒治療后MDA水平與SOD活性與治療前比較,差異均具有統計學意義(P<0.05)。
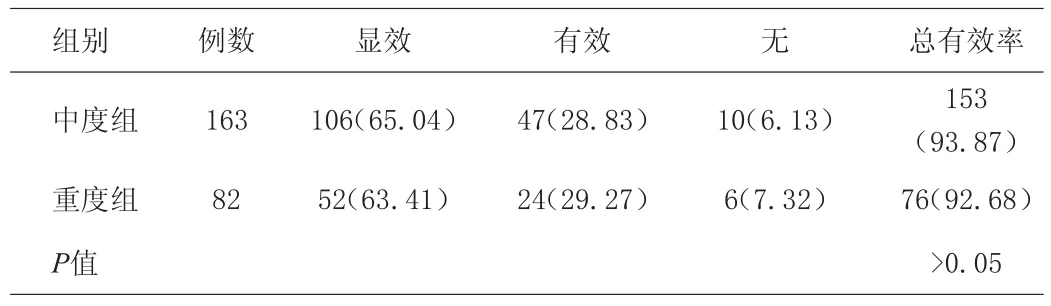
表1 兩組患兒的臨床效果比較[n(%)]
表2 治療前后MDA水平與SOD活性變化(±s)

表2 治療前后MDA水平與SOD活性變化(±s)
注:與治療前比較,*P<0.05。
例數 MDA(μmol/L)SOD(μg/L)治療前 245 7.48±1.32 347.48±103.59治療后 245 5.25±0.96* 639.59±128.71*
3 討論
新生兒缺血缺氧性腦病與胎位異常、胎盤功能異常、臍帶脫離、胎兒宮內缺氧、胎兒受壓和繞頸、滯產、早產、過期產等多種因素有關[3],臨床表現主要為嗜睡或煩躁不安、吐奶、尖叫、抽搐等腦功能障礙表現,如果不及時給予有效治療,將會引起很高的致殘率與致死率。由于新生兒各項功能低下且無自我表達能力,因此醫護人員需要將耐心、細心、責任心與以上這一系列的綜合治療及護理措施結合起來達到提高該病的治愈率[4],在護理時要注意密切觀察病情,加強操作的規范性,從而減少感染與傷害。經過適當合理精心的針對性護理,多數患兒的病情都能有較大程度的改善。還應在早期給予患兒動作訓練和感知刺激的干預措施,同時積極指導家長掌握康復干預的措施,以得到較好的治療效果。
本研究結果顯示,中度組患兒總有效率達93.87%,重度組患兒總有效率為92.68%,兩組患兒的總有效率差異無統計學意義(P>0.05);全部患兒治療后MDA水平與SOD活性與治療前比較,差異均具有統計學意義(P<0.05)。綜上所述,新生兒缺血缺氧性腦病的病情復雜嚴重,給予其有針對性的精心護理干預,對保證臨床效果是非常有意義的。
[1]楊清廣,唐宇軒.神經節苷脂對新生兒缺氧缺血性腦病患兒神經心理的影響[J].青海醫藥雜志,2005,35(5):13-14.
[2]中華醫學會兒科學會新生兒組.新生兒缺氧缺血性腦病診斷依據和臨床分度[J].中華兒科雜志,1997,35(2):99-100.
[3]韓玉昆,許植之,虞人杰.新生兒缺氧缺血性腦病[M].北京:人民衛生出版社,2000:212.
[4]梁西鳳,王兆蓮.新生兒缺氧缺血性腦病的護理[J].現代醫藥衛生,2005,21(1):87.