非體外循環冠狀動脈搭橋手術對老年患者甲狀腺功能的影響
孫德權 孟冬梅 李培軍 王聯群 劉建實
隨著非體外循環冠脈搭橋手術(OPCAB)日益普及,其微創優勢逐漸被認可,但OPCAB對于高齡患者甲狀腺功能是否也具有保護作用卻鮮有報道。本文旨在明確80歲以上患者圍手術期血清甲狀腺激素變化趨勢,并探討其與術后心功能的關系。
1 資料與方法
1.1 一般資料 選擇2005年6月—2009年12月我院住院的OPCAB患者50例,年齡80~91歲,平均(83±4)歲。其中男24例,女26例。除外有甲狀腺疾病或手術史、服用影響甲狀腺功能藥物及術中轉為體外循環(ECC)的患者。根據歐洲心臟手術風險評估系統(EuroSCORE)將患者分為高風險組(EuroSCORE≥6分,12例)和中低風險組(EuroSCORE<6分,38例)。2組患者一般情況比較,除主動脈內氣囊反搏(IABP)使用、術后24 h正性肌力藥物評分[1]、呼吸機輔助時間和ICU監護時間差異有統計學意義外,其他觀察指標差異均無統計學意義,見表1。
1.2 方法 術中使用肺動脈導管監測循環指標,國產吸附式冠脈固定器暴露靶血管,變溫毯維持體溫。收集術中失血并回輸。返回重癥監護室(ICU)后常規呼吸機輔助。患者均在術前1 d,返回ICU即刻和術后第1、2、5天采血。使用Elecsys 1010 System Analyzer(羅氏診斷有限公司,德國)檢測甲狀腺功能,包括總三碘甲狀腺原氨酸(TT3)、游離三碘甲狀腺原氨酸(FT3)、總四碘甲狀腺原氨酸(TT4)、游離四碘甲腺原氨酸(FT4)和促甲狀腺激素(TSH)。

表1 2組圍術期患者一般資料比較
1.3 統計學處理 應用SPSS 13.0進行統計學分析。計數資料采用χ2檢驗或Fisher’s確切概率法。計量資料以均數±標準差±s)表示,組間數據分析采用t檢驗。以P<0.05為差異有統計學意義。
2 結果
2組患者術前甲狀腺激素水平差異無統計學意義。返回ICU至術后5 d高風險組TT3、FT3和TSH水平均低于中低風險組,差異有統計學意義(P<0.05或P<0.01)。2組患者術后FT4和TT4差異均無統計學意義(均P>0.05),見表2。
3 討論
ECC改變了體內各種激素的分泌和代謝方式,影響了激素在組織發揮的效應,其對機體內環境的干擾直接影響了血流動力學的穩定。國外學者將ECC對于下丘腦-垂體-甲狀腺軸的影響命名為正常甲狀腺功能病態綜合征(ESS),即非甲狀腺性全身疾病引起的甲狀腺功能異常,表現為TT3和FT3水平下降,TT4和FT4正常或下降,TSH下降或正常[2]。
由于OPCAB避免了ECC對于機體內環境的干擾,已逐漸成為冠脈搭橋常規術式。長期以來,ECC的非生理性特點被認為是誘發心外科術后ESS的唯一因素,包括血液稀釋、非搏動性血流、低溫和肝素抗凝等。但本文2組患者術后蛋白結合型激素TT3、TT4及TSH變化不同步,非蛋白結合型激素FT3、FT4變化也不同步,說明甲狀腺激素水平波動并非繼發于血液稀釋。同時,OPCAB特有的不停跳和恒溫優勢也沒有避免ESS的發生,這也證實了心外科患者術后ESS的發生與ECC轉流模式和溫度無必然聯系[3-4]。本研究患者甲狀腺激素變化說明OP?CAB不能預防ESS的發生。有學者發現應激狀態下出現的全身性非特異性炎性反應可使5脫′碘酶活性被抑制,造成肝腎組織內T4向T3轉化減少。炎性反應也造成TT4水平波動和TSH不能相應增加。而FT4一過性上升則與術后早期肝素中和不全有關[2]。
心外科術后ESS為甲狀腺功能一過性、繼發性改變,其病生理過程與心外科術后低心排綜合征類似,多合并心肌收縮力下降,周圍血管阻力上升[2,5]。本研究中,高風險組TT3、FT3和TSH恢復晚于中低風險組,其甲狀腺功能低谷時段恰好是心外科患者術后血流動力學不穩定期。甲狀腺功能的改善是患者心功能恢復的前提,也是評估患者預后的敏感指標[5]。本文中低風險組TSH恢復早于高風險組,這可能是早期甲狀腺功能開始恢復的標志,也反映了垂體-甲狀腺軸重新發揮調節作用,預示心功能趨于正常。
表2 2組患者圍術期甲狀腺激素水平比較 ±s)
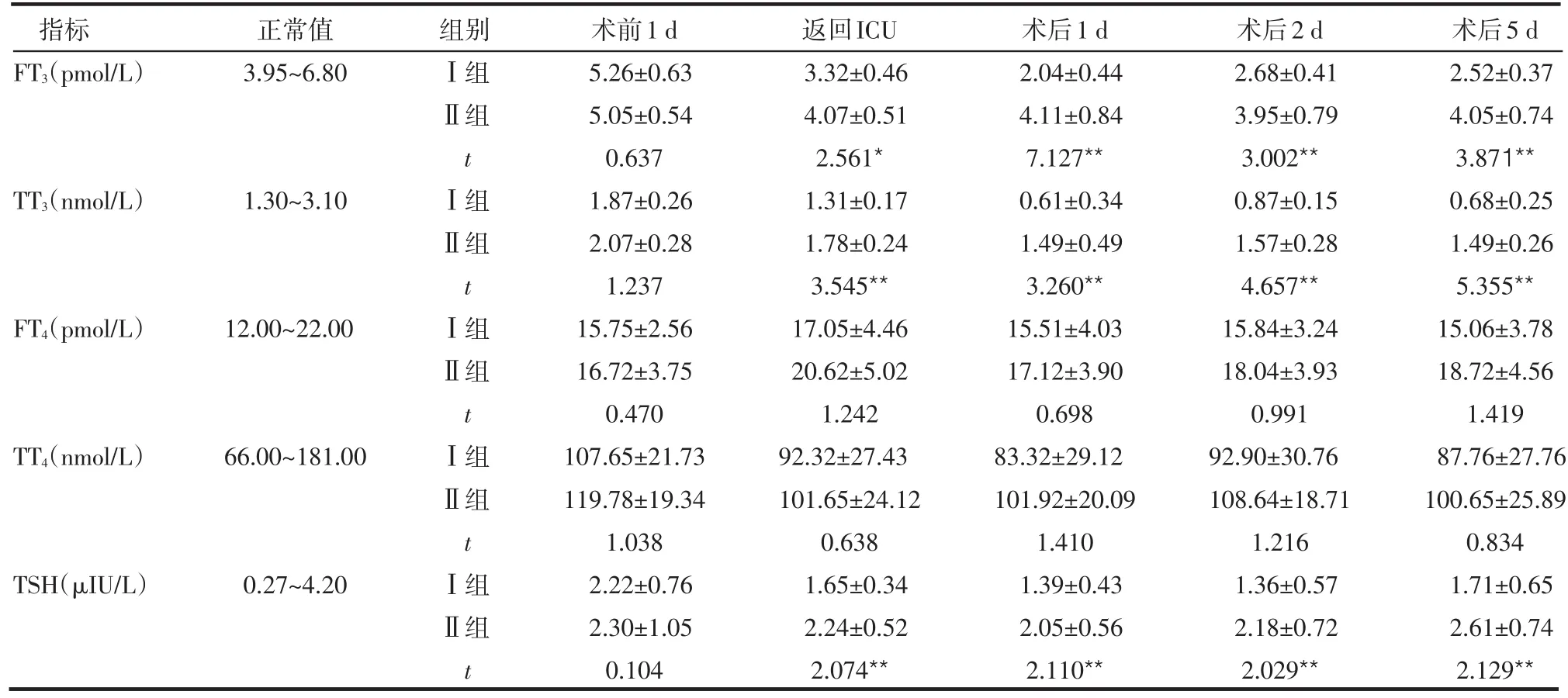
表2 2組患者圍術期甲狀腺激素水平比較 ±s)
*P<0.05,**P<0.01;Ⅰ組為高風險組,Ⅱ組為中低風險組
指標FT3(pmol/L)TT3(nmol/L)FT4(pmol/L)TT4(nmol/L)TSH(μIU/L)正常值3.95~6.80 1.30~3.10 12.00~22.00 66.00~181.00 0.27~4.20組別Ⅰ組Ⅱ組tⅠ組Ⅱ組tⅠ組Ⅱ組tⅠ組Ⅱ組tⅠ組Ⅱ組t術前1 d 5.26±0.63 5.05±0.54 0.637 1.87±0.26 2.07±0.28 1.237 15.75±2.56 16.72±3.75 0.470 107.65±21.73 119.78±19.34 1.038 2.22±0.76 2.30±1.05 0.104返回ICU 3.32±0.46 4.07±0.51 2.561*1.31±0.17 1.78±0.24 3.545**17.05±4.46 20.62±5.02 1.242 92.32±27.43 101.65±24.12 0.638 1.65±0.34 2.24±0.52 2.074**術后1 d 2.04±0.44 4.11±0.84 7.127**0.61±0.34 1.49±0.49 3.260**15.51±4.03 17.12±3.90 0.698 83.32±29.12 101.92±20.09 1.410 1.39±0.43 2.05±0.56 2.110**術后2 d 2.68±0.41 3.95±0.79 3.002**0.87±0.15 1.57±0.28 4.657**15.84±3.24 18.04±3.93 0.991 92.90±30.76 108.64±18.71 1.216 1.36±0.57 2.18±0.72 2.029**術后5 d 2.52±0.37 4.05±0.74 3.871**0.68±0.25 1.49±0.26 5.355**15.06±3.78 18.72±4.56 1.419 87.76±27.76 100.65±25.89 0.834 1.71±0.65 2.61±0.74 2.129**
ESS是內分泌系統在應激狀態下具有保護性的非特異性反應,可使機體代謝需求降到最低水平,因此對于甲狀腺激素替代治療一直存在爭議[6]。FT3具有與米力農相似的化學結構,通過與心肌細胞膜專一性受體結合改善心肌收縮力,還可增加心肌細胞膜β受體數量和對兒茶酚胺的敏感性,降低周圍血管阻力[5]。另外,FT3可以減輕心功能障礙患者對兒茶酚胺和機器輔助的依賴性,降低搭橋術后房顫發病率,改善心臟移植供體質量,且不增加心率和心肌耗氧量[2]。雖然甲狀腺激素替代治療對于心外科術后患者遠期預后的影響仍有待于大規模臨床試驗驗證,但作為調節心功能的重要體液因素,它與心外科術后早期心功能的恢復密切相關,也可作為預期心功能障礙患者轉歸的重要生物學標志物。而高齡患者如何預防和減輕ESS對心功能的影響有待進一步研究。
[1]Wernovsky G,Wypij D,Jonas RA,et al.Postoperative course and hemodynamic profile after the arterial switch operation in neonates and infants.A comparison of low-flow cardiopulmonary bypass and circulation arrest[J].Circulation,1995,92(8):2226-2235.
[2]Scott GW,John FB.Endocrine,Metabolic,and Eletrolyte Responses[M].Glenn PG,Richard FD,Alfred HS,et al.Cardiopulmonary By?pass:Principle and Practice.3rd ed.Lippincott Williams&Wikins,2007:282-310.
[3]Alfredo GC,Laura S,Stefano B,et al.Nonthyroidal illness syndrome in off-pump coronary artery bypass grafting[J].Ann Thorac Surg,2003,75(1):82-87.
[4]Thrush DN,Austin D,Burdash N.Cardiopulmonary bypass tempera?ture dose not affect postoperative euthyroid sick syndrome[J]?Chest,1995,108(6):1541-1545.
[5]Klemperer JD.Thyroid hormone and cardiac surgery[J].Thyroid,2002,12(6):517-521.
[6]Vohra HA,Bapu D,Bahrami T,et al.Does perioperative administra?tion of thyroid hormones improve outcome following coronary artery bypass grafting[J]?J Card Surg ,2008,23(1):92-96.

