270份歸檔病歷應用抗菌藥物調查分析
何少生
安徽省廬江縣人民醫院藥劑科,安徽 廬江 231500
抗菌藥物在臨床上用于細菌感染的治療與預防,是臨床上應用最廣泛的一類藥物,抗菌藥物的應用使過去許多致死性疾病得以控制。然而,隨著抗菌藥物的廣泛應用,出現了過分依賴抗菌藥物而忽視了臨床用藥基本原則,甚至發生濫用抗菌藥物的情況,給治療帶來嚴重問題,如毒性反應、過敏反應、二重感染、細菌耐藥性增加等。為最大程度地發揮抗菌藥物在我院臨床的作用,降低毒性反應,減少細菌耐藥性的產生,不定期對抗菌藥物應用情況進行調查分析是很有必要的。現對我院270份歸檔病歷應用抗菌藥物情況進行分析,并報道如下:
1 資料與方法
1.1 一般資料
選擇2011年2月我院歸檔病歷270份,共18個科室,每科抽15份。
1.2 方法
270份病歷逐份填寫調查表,其中包括科別、姓名、性別、年齡、住院號、診斷、入院和手術日期、手術名稱、抗菌藥物名稱、用法用量、聯用情況等內容,對其進行統計分析。
1.3 判斷標準
根據《抗菌藥物臨床應用指導原則》[1]、《關于抗菌藥物臨床應用管理有關問題的通知》[2]、《普通外科Ⅰ類(清潔)切口手術圍手術期預防用抗菌藥物管理實施細則》[3]和有關資料制定我院抗菌藥物合理性應用的判斷標準,見表1。
2 結果
2.1 我院抗菌藥物使用基本情況
共收集270份歸檔病歷,其中,使用抗菌藥物239例,占88.5%(239/270);預防感染用藥為 136 例,占 50.4%(136/270);不合理使用抗菌藥物77例,占28.5%(77/270)。抗菌藥物的使用主要分為7大類23種,其中,以氨曲南應用率最高,左氧氟沙星次之,見表2。

表1 我院抗菌藥物合理性應用判斷標準
2.2 我院抗菌藥物不合理使用情況
我院抗菌藥物的不合理使用主要表現為圍術期預防性應用抗菌藥物不合理、藥物選擇不當和使用時間過長,見表3。
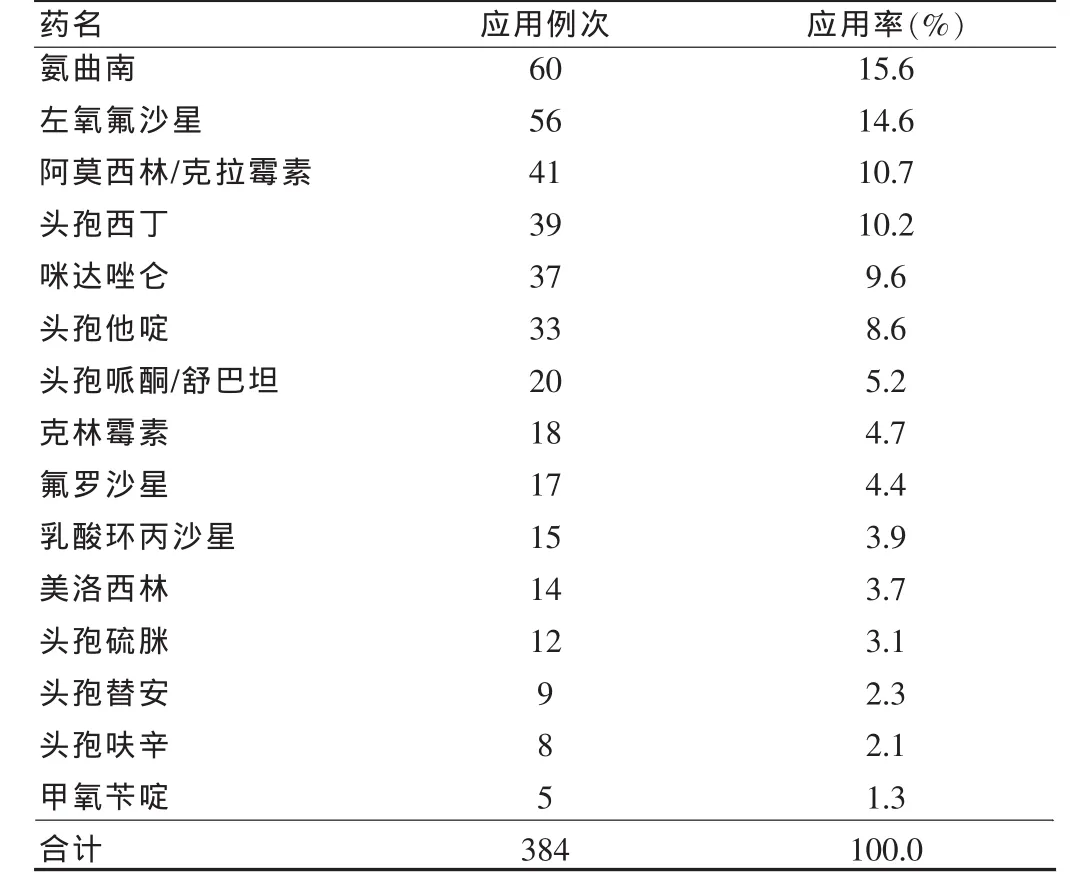
表2 我院抗菌藥物應用例次及應用率情況
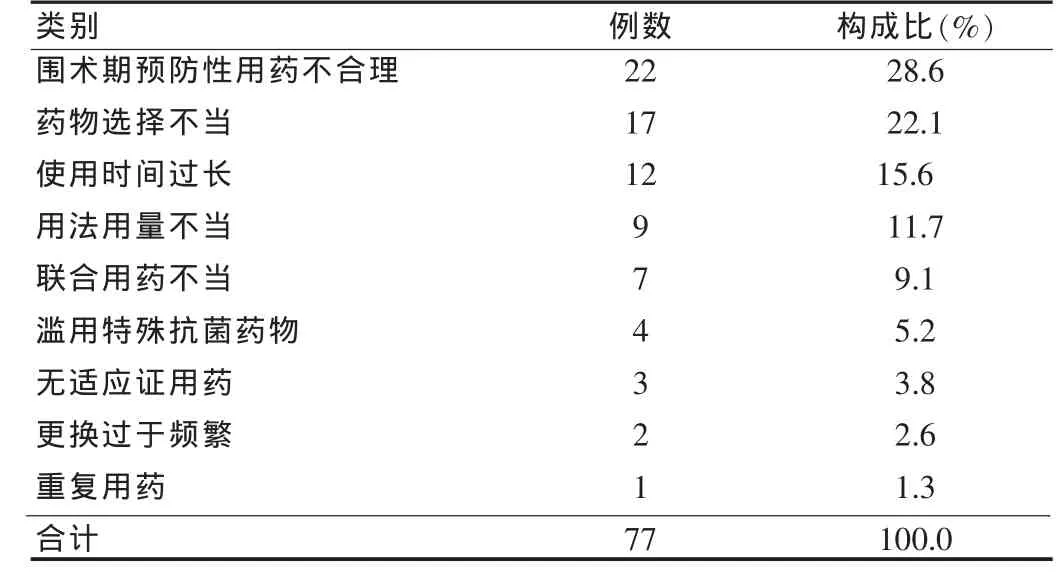
表3 我院抗菌藥物不合理使用的具體表現情況
3 討論
3.1 圍術期預防性應用抗菌藥物不合理
依據《抗菌藥物臨床指導原則》,清潔手術一般不需要使用抗菌藥物,僅對手術范圍大、手術涉及重要臟器、異物植入手術、高齡或免疫缺陷患者才考慮預防用藥。預防用藥應在術前0.5~2.0 h內給藥,如果手術時間超過3 h或失血量大(>1500 ml),可術中給予第2劑,總的預防用藥時間不超過24 h,個別情況可延長至48 h。本研究調查顯示,我院圍術期預防性濫用抗菌藥物、用藥時機不當和術后療程過長的現象普遍存在。我院所有清潔手術圍術期均使用抗菌藥物,大多數在術前1 d開始使用,術后預防用藥時間普遍為3~8 d,有個別長達22 d。這樣長療程的預防用藥不僅加重患者的經濟負擔,而且容易導致細菌耐藥性和藥物不良反應的增加。
3.2 抗菌藥物應用指征不強
本研究調查發現,3例患者無感染癥狀,病歷記載患者體溫、血象均正常,卻在一直使用抗菌藥物。如骨二科1例患者因右腳踝扭傷入院,入院時體溫為37℃,WBC計數為5.31×109/L,給予氨曲南靜滴7 d;兒科1例8歲患兒診斷為病毒性感染,用阿莫西林/克拉維酸鉀,靜滴5 d;神經內科1例高血壓患者,全身無感染癥狀,應用氨曲南4 d。上述無用藥指征而盲目應用抗菌藥物,只會耽擱患者治療,延長住院時間,增加醫療糾紛的發生。
3.3 抗菌藥物選擇缺乏針對性
治療性應用抗菌藥物時,應盡早查明感染病原,根據藥代、藥效特征、病原種類和藥敏試驗選用抗菌藥物[4]。本調查結果顯示,270例被調查者中僅2例患者做了微生物檢查和藥敏試驗,絕大多數患者主要還是憑借經驗性治療,而且選藥檔次較高,缺乏針對性。我院規定,在抗感染治療中,應選用常規的、價格低廉的抗菌藥物,不用或少用高檔藥物,不能盲目地追求新品種,這也是合理應用抗菌藥物的基本原則,但有的醫生卻誤以為越新越貴的抗菌藥越好。由文中表3可知,我院抗菌藥物中,氨曲南使用頻率最高,為60例次。氨曲南主要針對革蘭陰性桿菌,抗菌譜窄,首選用于對β-內酰胺類過敏的患者,但我院臨床對氨曲南的使用率如此之高,在一定的程度上說明存在濫用傾向。其次,我院左氧氟沙星使用頻率也較高,為56例次。左氧氟沙星是抗菌活性較好的氟喹諾酮類藥物,因其的廣泛應用,不良反應也逐年增加。衛生部已下達文件(衛辦醫發〔2009〕38號)要求嚴格控制氟喹諾酮類藥物臨床應用,規定氟喹諾酮類藥物主要用于腸道感染、社區獲得性呼吸道感染和社區獲得性泌尿系統感染,其他感染性疾病治療要在病情和條件許可的情況下,參照致病菌藥敏試驗結果或本地區細菌耐藥監測結果選用該類藥物,嚴格控制氟喹諾酮類藥物作為外科圍術期預防用藥。
3.4 抗菌藥物聯用不當
抗菌藥物的聯用應有明確的指征[5]:①病因未明而又危及生命的嚴重感染;②混合感染;③減緩耐藥的產生;④降低藥物毒副作用;⑤患者的免疫功能低下。由文中表2可知,我院有77例患者聯用抗菌藥物,調查發現,臨床應用氨曲南聯合左氧氟沙星和氨曲南聯合頭孢菌素情況較突出。氨曲南與左氧氟沙星的抗菌譜有重復部分,聯用效果欠佳。氨曲南與頭孢菌素聯用更不合理,因為兩抗菌藥物的作用機制相同,競爭相同的作用靶點,達不到協同作用,甚至產生拮抗,有研究表明,氨曲南與頭孢西丁在體外與體內起拮抗作用,不易聯用[6]。明確抗菌藥物聯合用藥的目的,可以發揮抗菌藥物的協同作用、減少不良反應、延緩耐藥的產生。
3.5 抗菌藥物的用法、用量不合理
大多數β-內酰胺類抗菌藥物用法為2~4次/d,而我院部分科室的用法為1次/d。β-內酰胺類抗菌藥物屬于時間性依賴抗菌藥物,其殺菌作用主要取決于血藥濃度高于MIC的時間,而與其峰濃度的高低無關。由于藥物用法錯誤,導致治療效果不佳。有的醫生加大單次用藥劑量,結果不但治療效果沒有改善,反而因單次劑量過大導致一些毒副作用的發生。如我院某神經內科醫生用頭孢哌酮/舒巴坦16 g,qd×7 d,結果導致該患者全身皮膚出現紫癜,立即停藥并對癥處理后,該患者癥狀才得以改善。事后臨床藥師分析原因為頭孢哌酮/舒巴坦干擾了維生素K代謝,造成出血傾向,所以大劑量應用該藥時尤應注意。
3.6 抗菌藥物的分級管理不夠嚴格
《關于抗菌藥物臨床應用管理有關問題的通知》中要求抗菌藥物需按“非限制使用”、“限制使用”和“特殊使用”的分級管理原則在臨床使用。而本研究調查發現,一些初級醫師經常使用“限制使用”的抗菌藥物,甚至有極個別初級醫師隨意使用“特殊抗菌藥”。如我院某胸外科住院醫師使用頭孢哌酮/舒巴坦5 d(我院規定此藥為“限制性”抗菌藥物);某神經內科住院醫師使用美羅培南3 d(我院規定此藥為“特殊使用”抗菌藥物)。“限制使用”的抗菌藥物主要針對嚴重感染、免疫功能低下合并感染或病原菌只對此抗菌藥物敏感的患者選用,患者需要使用時,應有主治醫師以上資格的醫師同意并簽名。“特殊使用”的抗菌藥物須經由醫療機構藥事管理委員會認定,具有抗感染臨床經驗的感染或相關專家會診同意,由具有高級專業技術職務任職資格的醫師開具的處方方可使用。如果不嚴格執行抗菌藥物分級管理原則,極易導致抗菌藥物的濫用。
3.7 其他
還有一些不合理使用抗菌藥物現象包括頻繁更換藥品、重復用藥、溶媒選擇不當等。本研究調查發現,頻繁更換藥品主要是由于藥物療效不佳,部分醫生無依據而隨意更換藥品,有的患者使用抗菌藥物多達4種。重復用藥是由于同種藥物商品名不同,部分醫生誤認為是兩種不同的抗菌藥物導致的。溶媒選擇不當是由于有的抗菌藥物有著特定的溶媒,但部分醫護人員沒有詳細閱讀說明書而選用了普通輸液作為溶媒。上述不合理用藥現象會導致患者住院時間延長和藥品的極大浪費。
[1]中華人民共和國衛生部.抗菌藥物臨床應用指導原則[S].衛醫發[2004]285號.
[2]中華人民共和國衛生部.關于抗菌藥物臨床應用管理有關問題的通知[S].衛醫發[2009]38號.
[3]中華人民共和國衛生部.普通外科Ⅰ類(清潔)切口手術圍手術期預防用抗菌藥物管理實施細則[S].2009-11-24.
[4]曾淑琴,熊芳.外科住院病人抗菌藥物使用的調查分析[J].時珍國醫國藥,2008,19(8):1949-1950.
[5]國家食品藥品管理局.藥學專業知識(一)[M].北京:中國醫藥科技出版社,2008:52.
[6]陳新謙.新編藥物學[M].16版.北京:人民衛生出版社,2007:75.

