胸內結節病的MSCT診斷與鑒別診斷
占禮志
(湖北省黃石大冶有色金屬公司總醫院 435005)
結節病(sarcoidosis)為原因不明的多系統非干酪性肉芽腫性疾病,淋巴結、肺、肝、皮膚、腎、骨髓等多個器官均可受累。以胸內最為多見[1]。患者常無明顯臨床癥狀,但通常影像學表現嚴重而臨床癥狀輕微。以往由于認識的局限對本病的影像學表現報道較少,隨著研究的不斷深入和影像設備的不斷發展,對本病的認識有了較大提高。本文回顧性分析10例胸內結節病的MSCT表現,旨在提高對該病的影像學認識。
1 材料和方法
收集本院多年來經臨床證實的10例胸部結節病患者資料,其中女性7例,男性3例。年齡33-52歲,平均43歲。10例中因咳嗽咳痰就診5例,胸悶,呼吸不暢就診3例,無癥狀體檢發現2例。10例病人全部行常規平掃及增強掃描,采用GE PROSPPED FⅡ雙排螺旋CT掃描儀,橫斷面掃描,掃描范圍自胸廓入口至橫隔。掃描參數為:120KV,200MA,層厚,層間距均為10mm。螺距1.5,標準重建算法。增強采用300mgI/mL碘海醇造影劑,劑量 80ml,注射速率 2.8ml/s.延遲 35s后開始掃描。全部病人均經過臨床規范激素治療或活檢證實,臨床癥狀及影像學表現明顯好轉。圖像分析按照胸內淋巴結增大,肺內病變,胸膜病變進行分析。
2 結果
胸內結節病的CT表現主要為肺門及縱隔淋巴結腫大及肺內繼發改變,因此本文主要按照淋巴結及肺內繼發改變分組討論。本組10例均行常規平掃及增強掃描,2例為雙肺門淋巴結腫大,7例為肺門淋巴結腫大伴肺內間質改變,1例為單肺門淋巴結腫大。
2.1 淋巴結部位
胸內淋巴結增大以中縱隔淋巴結及兩肺門淋巴結增大最為常見。縱隔內常見部位為腔靜脈后淋巴結,主動脈弓旁淋巴結,氣管隆突上間隙及隆突下間隙。僅一例表現為右側肺門淋巴結增大。如圖1中所示,在腔靜脈后間隙,主動脈弓旁。氣管隆突上間隙及隆突下間隙,兩肺門區均可見淋巴結增大。
2.2 淋巴結大小
淋巴結大小不一,其中最大4cm,最小0.8cm.圖1中最大淋巴結位于主動脈弓旁,大小約為3.6×3.6cm2。
2.3 淋巴結邊緣密度
腫大淋巴結邊界多顯示清晰,邊緣規則,密度均勻,相互無融合,增強后無明顯強化或表現為輕度均勻強化。圖1中縱膈內淋巴結邊緣均表現清晰,未見淋巴結融合征象。
2.4 肺內繼發改變
7例出現肺內繼發改變,表現為肺內多發粟粒狀、結節狀與彌漫條索影,邊界多模糊顯示不清,沿血管束、淋巴管周、胸膜下分布。肺內結節直徑較小,多為5mm左右,兩下葉受累多見。HRCT可見支氣管血管束增厚,小葉間隔增厚和細小蜂窩影。圖2中可見肺內出現多發小結節及網格影,可見特異性串珠樣結節。
2.5 胸膜侵犯
少見,僅1例表現為少量胸腔積液。
3 討論
3.1 結節病的臨床表現與病理
結節病是一種多系統受累的非干酪肉芽腫性病變,幾乎全身各個器官均可受累,約90%的病例累計肺臟。病理表現為沿淋巴管分布的非干酪性肉芽腫結節。在臨床上,結節病多見于中青年,又以中年女性病人稍多見。早期常無明顯癥狀和體征,有時有咳嗽,咳少量痰液,偶見少量咯血;本病通常預后良好,且有自限趨勢。一般認為,結節病與免疫功能紊亂有關,缺乏特異性臨床癥狀,確診多依靠活檢及Kveim皮膚試驗。
3.2 結節病的MSCT表現
結節病的最常見CT表現為縱隔淋巴結多發增大和肺內繼發改變,但也有少數病例表現為僅見縱隔淋巴結增大而無肺內繼發改變,還有極少數病例只發現肺內病變而無縱隔淋巴結增大。后兩種情況診斷比較困難。
縱隔淋巴結腫大合并兩肺門淋巴結增大是典型結節病的CT表現(圖1),本組中全部病例均有上述表現。縱隔腫大淋巴結的常見部位為腔靜脈后淋巴結(10例),升主動脈旁淋巴結(10例),氣管隆突和隆突下淋巴結(10例),未見前縱隔淋巴結增大,僅有一例表現為右肺門淋巴結腫大。肺門淋巴結腫大多呈對稱性,腫大淋巴結大小不一,但直徑多在1-4cm之間,呈軟組織密度,邊緣清晰,腫大淋巴結之間互不融合,增強掃描僅表現輕度均勻強化。
本組中多數結節病病例(7例)出現肺內繼發改變,主要表現為肺內小結節,肉芽腫,滲出及肺間質纖維化。7例中均出現肺內多發網格狀條索影與小結節共存改變,肺內間質纖維化多出現在肉芽腫周圍。肺內結節大小不一,但多為5mm左右小結節(5例),僅有一例出現直徑為2cm的稍大結節。Tuengertal分類法將結節病肺部病變分類為[2]:(1)小陰影(直徑<1cm的圓形或不規則陰影);大陰影(直徑>1cm,可呈顆粒狀陰影融合而成的圓形、不規則形陰影或呈含氣量減少及纖維化改變的區域型或肺葉型。(2)肺內小結節主要沿血管束、淋巴管周,胸膜下分布,兩下葉受累多見,可見小結節沿血管支氣管束分布而呈現特殊的串珠樣改變,RP Correlation稱之為“串珠結構的血管”[3]。
由于結節病病程發展的不同,且有自限趨勢,有的結節病病例首次CT檢查僅表現為肺內片狀或斑片狀影。其內可見支氣管氣像。但縱隔內無淋巴結增大。此時鑒別診斷比較困難。值得注意的是,結節病的肺內改變多為間質病變,表現為肺內典型磨玻璃樣影,是間質性和肺泡壁增厚以及巨噬細胞、多核巨細胞、液體或無定形物部分充填氣腔的結果。患者無發熱,咳嗽等癥狀。經正規激素治療肺內病灶在短期內可有明顯好轉。因此,在肺內出現典型磨玻璃影而病人感染癥狀不典型時,要想到結節病的可能性。
3.3 總結,縱隔及肺門淋巴結對稱性腫大,肺部CT表現出肺內“網格(肺間質纖維化)與結節(小肉芽腫)”并存(圖2),分布沿葉間裂或胸膜下分布或小結節沿血管支氣管束分布而呈現特殊的串珠樣改變,或出現肺內磨玻璃影,上述三聯表現出現兩種或三種時,診斷結節病肺部繼發改變是比較有把握的。本組7例均出現了上述改變。6例為縱隔淋巴結腫大伴肺內結節,僅有一例表現為縱隔淋巴結腫大伴肺內邊緣模糊的斑片狀病灶。病理提示為非特異性肺泡炎。在常規掃描的基礎上結合HRCT圖像,可以更清晰的顯示上述肺間質改變。
如僅發現縱隔內多發淋巴結腫大,腫大淋巴結邊界清晰,無壞死,相互不融合,增強掃描不強化或輕度強化。肺內無繼發改變者,也要高度考慮結節病的可能性。如只見肺內磨玻璃樣影或其它間質改變而無縱隔淋巴結增大時,需要結合臨床病史綜合考慮,尤其臨床感染癥狀不典型時,要想到結節病的可能性。結節病的胸膜改變少見,收集到的10例病例中僅一例患者出現了少量胸腔積液。
4 鑒別診斷
4.1 淋巴瘤淋巴瘤臨床上通常有明顯的發熱以及肝脾腫大表現,病變發展快,臨床癥狀重,腫大淋巴結通常以氣管旁組淋巴結及前縱隔淋巴結增大為主。淋巴結增大的程度往往不及胸內結節病,且腫大淋巴結邊緣模糊不清。增強掃描淋巴結強化往往不均勻中度強化,胸內結節病淋巴結腫大以兩肺門淋巴結腫大為主,在增強掃描中淋巴結多為中至高度的彌漫性強化[4]。病人臨床癥狀較輕,病程長,以肺門淋巴結增大為主,常有自愈傾向,病人經激素治療明顯有效。
4.2 肺門淋巴結核肺門淋巴結核多以單側肺門淋巴結腫大為主,其內常可見鈣化。結核菌素試驗陽性,增大淋巴結中心密度通常較低。增強掃描常出現環行強化[5]。與胸內結節病鑒別較易。
4.3 肺門淋巴結轉移 常有原發惡性腫瘤病史,淋巴結腫大邊緣模糊顯示不清,相互融合,且部分可伴有壞死。腫大淋巴結可出現于任何一組淋巴結,增強掃描淋巴結邊緣可有輕度不均勻強化或僅有邊緣強化。胸內常可見典型轉移灶,胸腔積液多見。而胸內結節病淋巴結腫大很少出現壞死,影像學表現較重而臨床表現通常較輕。
4.4 肺淋巴管癌病 腫瘤通過肺淋巴管轉移時,其表現通常類似結節病,兩者都可以使支氣管血管束、小葉間隔和胸膜出現串珠樣改變,淋巴管轉移瘤的小結節多為光滑的小圓形,而結節病的小結節是不規則形的,且結節病的纖維性變及肺結構變形等是淋巴管癌所沒有的,結節病通常伴有纖維性病變及肺結構變形[6]。
5 塵肺
特別是矽肺常引起兩側肺門淋巴結腫大,但此類腫大淋巴結易發生殼狀鈣化,且常有肺內多發性矽結節影,再結合粉塵接觸職業史,一般容易作出診斷。
綜上所述,當出現縱隔及肺門淋巴結腫大,肺內出現典型串珠樣分布于葉間裂周圍的小結節時,應高度考慮結節病的可能性。如果對激素治療敏感,則基本可以確診。對比活檢,MSCT作為一種無創檢查手段,對結節病的臨床確診和指導治療有重要意義。
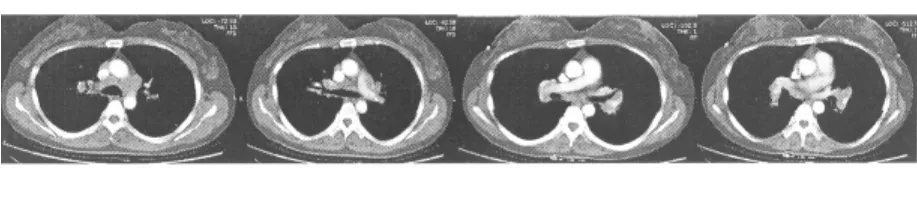
CT增強可見腔靜脈后淋巴結,主動脈弓旁淋巴結。氣管隆突上間隙及隆突下間隙,兩肺門區淋巴結增大,增大淋巴結邊緣清晰,輕度強化,邊界清晰,無融合改變。
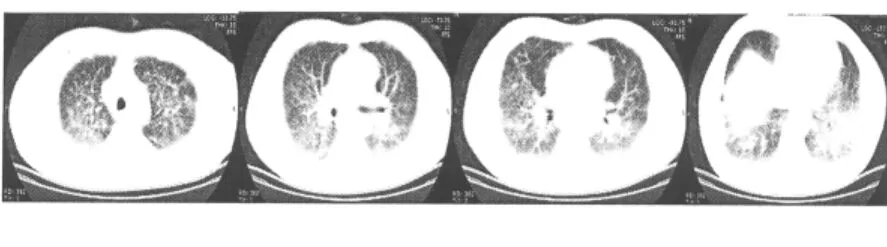
CT平掃橫斷面顯示肺內出現多發小結節及網格影,可見特異性串珠樣結節,兩肺門區及縱隔淋巴結增大。
[1]中華醫學會呼吸系病學會結節病學組.結節病診斷及治療方案(第三次修訂稿草案).中華結核和呼吸雜志,1994,17(1):9~10.
[2]胡紅,朱元玨.結節病基礎與臨床研究的新進展.中華內科雜志,2001,40:51 -52.
[3]RP Correlation– 1995Archives of the AFIP-Radio-Graphics 1995;15:421-437.
[4]劉甫庚,潘紀戍,吳國庚,等.成人縱隔淋巴結結核的CT 診斷.中華放射學雜志,2001,35:655 ~658.
[5]顧占軍,潘紀戍,于經瀛.不典型胸部結節病的CT表現.中華放射學雜志,2003,37:303 ~306.
[6]潘紀戍.CT與高分辨率CT在胸部結節病中的應用.中華放射學雜志,2003,3(1)7:295~298.

