氫氯噻嗪聯合鹽酸貝那普利對非杓型高血壓患者血壓水平的影響
牟秀霞,胡元會,石 潔
近年研究發現,非杓型高血壓患者靶器官損害程度明顯重于杓型高血壓患者[1]。最近有研究表明[2],聯合應用不同類型的降壓藥能夠通過疊加效應,有效降低血壓,降壓效果大約為單藥劑量加倍效果的5倍。聯合用藥是降壓達標的核心策略。本研究入選新發高血壓,且動態血壓監測呈非杓型的1級和2級高血壓患者。研究不同時間聯合使用氫氯噻嗪和鹽酸貝那普利對患者血壓水平、清晨高峰及晝夜血壓節律等的影響。
1 資料與方法
1.1 對象 2009年1月—2010年5月于廣安門醫院心內科門診就診的初發原發性高血壓患者,參照《中國高血壓防治指南》[3],血壓水平為1級或2級,經詳細詢問病史、家族史及體檢后,除外繼發高血壓、有磺胺類藥物過敏史,半年內合并心、腦、腎疾病,血糖控制欠佳的糖尿病患者。共入選80例患者,年齡(48.5±5.2)歲。
1.2 方法
1.2.1 診室血壓測量 08:00—10:00診室血壓測量。患者坐位休息15 min~30 min后,共測量3次同側肱動脈血壓,每次間隔2 min以上,3次血壓平均值即為患者診室血壓值。
1.2.2 動態血壓測量 采用美國太空實驗室S5193359型(Spacelabs,Inc)無創動態血壓監測儀進行24 h血壓測量。患者休息15 min~30 min后啟動第1次血壓測定,進行晝(06:00~22:00)、夜(22:00~06:00)24 h監測,每30 min自動測量 1次,同時保持日常工作和活動。動態血壓達標標準:24 h平均血壓<1 30/80mmHg;06:00~22:00平均血壓<135/85mmHg,22:00~次日06:00)平均血壓<125/75 mmHg[3]。
1.2.3 血壓晝夜節律及動態血壓達標的確定 根據收縮壓(SBP)、舒張壓(DBP)夜間血壓下降率將血壓晝夜節律分為杓型、非杓型。
1.2.4 藥物治療 入選80例患者,有62例非杓型血壓晝夜節律患者,并簽署知情同意書后進入隨機分組藥物治療期。
入組患者按照隨機分配的原則分為兩組。早早組37例,07:00服用氫氯噻嗪片(雙氫克尿噻,每片25 mg,天津力生制藥股份有限公司)12.5 mg和鹽酸貝那普利(洛汀新,每片10 mg,北京諾華制藥有限公司)10 mg。早晚組31例07:00服用氫氯噻嗪片12.5 mg,17:00服用鹽酸貝那普利10 mg。每2周隨訪一次,隨訪期間如診室血壓未達標[SBP≥140 mmHg和(或)DBP≥90 mmHg],鹽酸貝那普利增加劑量至 20 mg/d;如診室血壓達標,維持原劑量。入組前、入組后4周、入組后8周時檢測患者血肌酐和電解質水平,共治療8周。
1.3 統計學處理 應用SPSS11.5統計軟件,計量資料以均數±標準差(±s)表示,計數資料以百分率表示。符合正態分布的計量資料采用 t檢驗,計數資料采用χ2檢驗。
2 結 果
2.1 兩組患者臨床資料 兩組中各有1例患者出現干咳而中斷治療。剩余60例患者血肌酐和電解質水平在治療前后在正常范圍。兩組患者在年齡、性別、體重指數(BMI)、合并冠心病、合并糖尿病、合并脂代謝異常、診室血壓、動態血壓等方面無統計學意義(P>0.05)。詳見表 1。
表1 早早組和早晚組患者臨床資料(±s)

表1 早早組和早晚組患者臨床資料(±s)
組別 n 性別(例)診室血壓(mmHg)24 h動態血壓(mmHg)男 女年齡歲BMI kg/m2合并冠心病例合并糖尿病例合并脂代謝異常(例)SBP DBP mSBP mDBP早早組 30 17 13 47.9±5.4 26.5±3.1 2 4 12 150.1±10.2 92.5±6.2 145.6±8.8 90.9±6.0早晚組 30 16 14 48.9±4.9 27.8±3.4 3 3 12 149.2±9.3 91.5±5.8 145.9±8.3 90.5±6.3注:BM I為體重指數;mSBP為平均收縮壓;mDBP為平均舒張壓。兩組各項比較,P>0.05。
2.2 不同時間服藥對患者上午診室血壓的影響 早早組治療后SBP為(136.2±6.5)mmHg,下降均值為 13.9 mmHg。早晚組治療后診室SBP為(137.3±5.9)mmHg,下降均值為11.9 mmHg,兩組均較治療前有統計學意義(P<0.05)。兩組間診室SBP在治療后無統計學意義。兩組患者診室DBP在治療后也明顯降低(P<0.05),早早組為(83.2±6.0)mmHg,下降均值為9.3 mmHg。早晚組DBP為(82.9±6.0)mmHg,下降均值為8.6 mmHg,兩組間治療后無統計學意義。清晨服用氫氯噻嗪,無論晨起還是晚上服用鹽酸貝那普利,對白天診室血壓的降低作用是一致的。
2.3 不同時間服藥對患者動態血壓結果的影響
2.3.1 不同時間服藥對非杓型血壓患者SBP和DBP影響 早早組24 hSBP從治療前(145.6±8.8)mmHg降至治療后的(130.5±6.2)mmHg,下降百分比為 10.4%(P<0.01);24 h DBP從(90.9±6.0)mmHg降至(80.5±3.2)mmHg,下降百分比為 11.5%(P<0.01)。早晚組 24 hSBP從(145.9±8.3)mmHg降至(129.5±5.3)mmHg,下降百分比為11.2%(P<0.01);早晚組24hDBP從(90.5±6.3)mmHg降至(78.6±2.9)mmHg,下降百分比為13.1%(P<0.01)。
2.3.2 不同時間服藥對非杓型血壓患者動態血壓SBP和DBP達標率的影響 早晚組夜間SBP達標率與早早組相比有統計學意義(P<0.01)。詳見表 2。
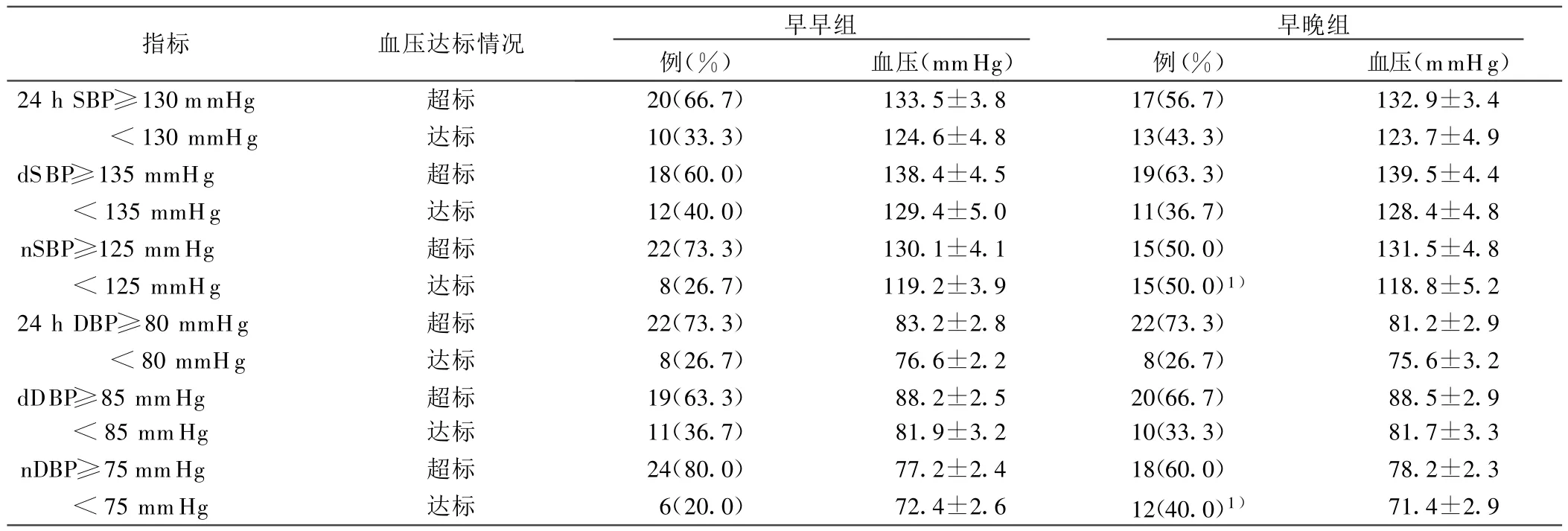
表2 不同時間服藥對血壓達標率的影響
2.3.3 不同時間治療對非杓型血壓形態的糾正率 早早組將非杓型糾正為杓型血壓的比例為20%,早晚組將非杓型糾正為杓型的比例為40%,兩組間具有統計學意義(P<0.01)。與治療前相比,兩組患者的夜間血壓下降率均明顯增加(P<0.05)。詳見表3。
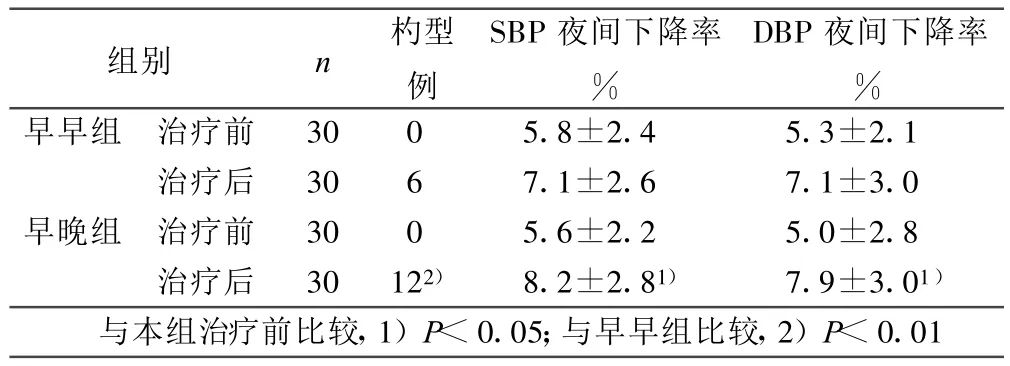
表3 不同時間服藥后的血壓晝夜節律變化
3 討 論
高血壓的時間治療學是根據血壓的晝夜形態采取合理的服藥時間進行藥物治療[4]。非杓型血壓的高血壓患者有更多腦卒中及左室肥厚的發生[5]。因此,對于高血壓病而言[6],降壓治療應達到3個目的:降低晝夜整體血壓水平;有效抑制清晨時段血壓的快速上升;維持夜間血壓的適度下降,即杓型血壓狀態。
有研究發現[7],對于非杓型血壓高血壓患者,噻嗪類利尿劑是一種有效的降壓藥物,這類藥物可有效降低夜間血壓并使血壓的晝夜分布特征由非杓型轉變為杓型。清晨或晚上服用血管緊張素轉換酶抑制劑(ACEI)類藥物的降壓作用不同。HOPE研究的一個亞組分析顯示[8],晚上服用雷米普利對于夜間血壓作用更強,從而有助于將非杓型血壓狀態轉變為杓型血壓狀態。Herimida等[9]研究證明,在115例未經治療的高血壓患者中(約32%為非杓型),雷米普利夜間睡前服用可使24 h動態血壓測量的達標率由43%增至65%;并使更多的非杓型血壓節律轉變為杓型節律,同時不影響日間血壓的控制效果。Kuroda等[10]觀察了不同時間服用群多普利拉對清晨血壓高峰的影響。該研究共入選30例高血壓患者,隨機分為晚上睡前或早晨服用,結果發現睡前服藥可以安全有效地控制清晨血壓的迅速升高,而不會造成夜間血壓過度降低。Ayala等[11]研究表明,替米沙坦睡前服用亦較清晨服用有更好的降壓效果,但這種效果似乎在女性患者更為明顯。這些結果提示血管緊張素轉換酶抑制劑可能有助于恢復杓型狀態。
本研究選擇新發高血壓,血壓水平屬于1級、2級,動態血壓監測顯示呈非杓型的患者,聯合使用利尿劑氫氯噻嗪12.5 mg和 ACEI類藥物鹽酸貝那普利 10 mg~20 mg,隨機分組為早早組和早晚組,結果顯示,兩組在治療后,上午診室血壓水平一致,提示無論晨起服藥還是夜間服藥,對白天診室血壓的降低作用是一致的。動態血壓結果顯示,兩組患者24 hSBP和24 hDBP水平均較治療前有明顯下降,與治療前比較,有統計學意義(P<0.01)。其中,早晚組患者的夜間SBP和夜間 DBP達標率明顯高于早早組(P<0.01)。在血壓晝夜節律的糾正方面,早早組將非杓型糾正為杓型血壓的比例,早晚組有統計學意義(P<0.01)。對于新發1級和2級高血壓患者,初始治療即選擇兩藥聯合,氫氯噻嗪和鹽酸貝那普利聯合使用可以有效控制患者血壓。對于非杓型高血壓患者,晚上服用鹽酸貝那普利可以較好地糾正夜間的高負荷血壓,維持正常的晝夜變化節律。
目前關于藥物時間治療學的研究逐漸增多。隨著動態血壓監測儀的使用,結合患者血壓晝夜形態采用不同服藥時間,有助于糾正夜間的高負荷血壓狀態,維持正常的晝夜變化節律。針對非杓型高血壓患者,清晨服用氫氯噻嗪片聯合晚上服用鹽酸貝那普利片是1級、2級新發高血壓患者的有效聯合用藥方案,值得進一步研究。
[1]Giles T.Relevance of blood pressure variation in the circadian onset of cardiovascular events[J].J Hypertens,2005,23(Suppl,1):35-39.
[2]Wald DS,Law M,Morris JK,et al.Combination therapy versus monotherapy in reducing blood pressure:Meta-analysis on 11000 participants from 42 trials[J].Am J Med,2009,122(3):290-300.
[3]中國高血壓防治指南修訂委員會.中國高血壓防治指南(2005年修訂版)[J].高血壓雜志,2005,13(增刊):S2-S41.
[4]孫寧玲,喜楊,荊珊,等.左旋氨氯地平的時間藥理學對糾正老年非杓型高血壓的作用[J].中華高血壓雜志,2007,15(1):26-29.
[5]Eguchi K,Kario K,Shimada K.Comparision of candesartan with lisinopril on ambulatory blood pressure and morning surge in patients with systemic hypertension[J].Am J Cardiol,2003,92:621-624.
[6]Ojala S.Chronotherapy in cardiovascular disease.In:Huikuri HV eds.U pdate in cardiovascular sy stem[M].Netherlands:Sythoff&Noordhoff,2000:955-997.
[7]郭藝芳,張海燕.血壓的生物節律與高血壓的時間治療學[J].醫學與哲學(臨床決策論壇版),2007,28(7):7-9.
[8]Svensson P,de Faire U,Sleight P,et al.Comparative effects of ramipril on ambulatory and office blood pressures:A HOPE substudy[J].Hy pertension,2001,38:E28-E32.
[9]Hermida RC,Ayala DE.Chronotherapy with the angiotensin-converting enzyme inhibitor ramipril in essential hypertension:Improved blood pressure control with bedtime dosing[J].Hypertension,2009,54(1):40-46.
[10]Kuroda T,Kario K,Hoshide S,et al.Effects of bedtime vs.morning administration of the long-acting lipophilic angiotensin-converting enzyme inhibitor trandolapril on morning blood pressure in hypertensive patients[J].Hypertens Res,2004,27:15-20.
[11]Ayala DE,Hermida RC,Chayan L,et al.Gender differences in the administration time dependent efficacy of telmisartan on ambulatory blood pressure in essential hy pertension[J].J Clin Hypertens,2009,11(4):A22.

