多層螺旋CT 薄層掃描對活動性肺結核的診斷價值
趙廣成 張健 何燕
活動性肺結核的診斷依賴于痰抗酸桿菌檢測及系列X線胸片的改變或抗結核化療的療效表現。但抗酸桿菌僅在20%~55%的活動性肺結核患者痰中發現;而結核的支氣管內播散僅見于20%繼發性肺結核患者的X線胸片中[1],且發現這種X線胸片多數常被歸類為不確定;因此,結核活動性的診斷常常很困難。常規CT雖能顯示較明顯的影像改變,但對細微改變顯示欠佳,當據此判定病變是否具有活動性時,常令觀察醫生處于兩難境地。
筆者總結了山東省濱州市結核病防治院200例活動性肺結核患者行多層螺旋CT薄層掃描的資料,旨在揭示肺結核治療前后薄層CT征象及其基本的病理基礎,從而評價薄層CT檢查在活動性肺結核診斷中的作用。
資料和方法
一、一般資料
從2007年初到2009年底,本院門診可疑活動性肺結核患者650例,均行多層螺旋CT檢查;經篩選,資料完整患者總計200例,均行薄層掃描,其中男128例,女 72例;年齡范圍 16~73歲(平均36歲)。按其為初發或復發分為2組:第1組初診肺結核132例,此前無結核病史,有其最后(至該研究前5 d至3周)活動性肺結核的影像學和實驗室檢查結果;第2組可疑復發肺結核68例,之前已接受抗結核藥物治療9個月至6年(平均2年)。痰抗酸桿菌檢出(150例),包括痰涂片確定(92例)或痰培養確定(58例);其中114例為初診肺結核患者,36例為接受過治療的患者;胸部影像(X線片或CT)征象顯示肺部病變依療程而范圍明顯縮小和(或)密度明顯減淡,邊界漸清晰,病灶大部可吸收,其中病灶完全吸收50例,32例為初診患者,18例為復發患者。
活動性肺結核的診斷依據[2]:(1)痰找抗酸桿菌包括痰涂片和痰培養;(2)胸部影像(X線片或CT)征象及抗結核治療期間病變的系列變化。
二、檢查方法和判讀標準
所有200例臨床擬診肺結核患者在診斷后(132例)3周內及懷疑復發(68例)2周內用CT掃描儀(型號Somatom Emotion16)先行常規胸部CT掃描(層厚、層距均為5 mm,137 kVp,125 mA,掃描時間0.7 s,矩陣512×512,標準算法);視野35 cm×35 cm,范圍從肺尖至肺底。而后視胸廓大小以18 cm×18 cm~21 cm×21cm的視野在病變區再行薄層CT(1.5 mm準直,1~3 mm層距,137 kVp,195 mA,掃描時間0.7 s,矩陣512×512)回顧性靶掃描。
本組所有患者常規胸部CT掃描及薄層CT掃描均不使用對比劑。
三、解釋薄層CT征象的主要術語[3]
(1)小葉中心結節或線狀結構:嚴格限于厚約2~4 mm,并距離胸膜面或葉間隔大于2 mm的病變;(2)“樹芽”狀結構:多于1個連續分枝點的分枝狀線性結構;(3)不確定結節:直徑5~8 mm的性質難確定結節。
四、統計學方法
采用 Excel整理數據,SPSS18.0統計軟件分析,運用 χ2檢驗對數據進行統計學檢驗,P<0.05為有統計學意義。
結 果
一、初次接受抗結核化療患者的薄層CT征象檢出率
患者在診斷之初呈現的CT征象摘要如表1。
132例初次診斷的活動性肺結核中,128例為支氣管源性播散;其薄層CT征象中按檢出率高低分類:(1)檢出率較高(≥70%)者依次為:小葉中心結節或分枝狀線性結構(95.5%)、斑片狀(77.3%)、支氣管壁增厚(72.7%)及空洞性改變(69.7%)(圖1)。平均檢出率為78.8%;(2)檢出率較低(<50%)者依次為:葉間裂增厚(30.3%)、肺氣腫(27.3%)、支氣管血管扭曲(21.2%)、纖維帶(21.2%)、磨玻璃樣改變(4.5%),其平均檢出率為20.9%;(3)檢出率介于50%~70%者分別為:直徑5~8 mm的不確定結節(66.7%)、小葉實變(50.0%)及支氣管擴張(50.0%),其平均檢出率為55.6%(表1)。另4例粟粒性肺結核患者薄層掃描,見多個不連續粟粒樣結節彌漫分布于全肺,結節大小相同。
二、復發肺結核患者各種薄層CT征象的檢出率
68例可疑復發肺結核患者中:(1)檢出率≥70%的薄層CT征象依次為:小葉中心結節或分枝樣線性病變(88.2%)、斑片狀表現(73.5%),顯然,這些征象與伴發的其他部位纖維鈣化截然不同,在≥74%的復發肺結核患者中呈現,可作為復發依據。其平均檢出率為80.9%;(2)檢出率≤50%的征象依次為:肺氣腫(50.0%)、空洞性改變(41.2%)、直徑5~8 mm的不確定結節(41.2%)、葉間裂增厚(17.6%)、小葉實變(11.8%)及磨玻璃樣改變(2.9%)。其平均檢出率為20.9%;(3)檢出率介于50%~70%的薄層CT征象分別為:支氣管壁增厚(64.7%)、支氣管擴張(61.8%)、支氣管血管扭曲(61.8%)及纖維帶(61.8%)。其平均檢出率為62.5%(表 1)。
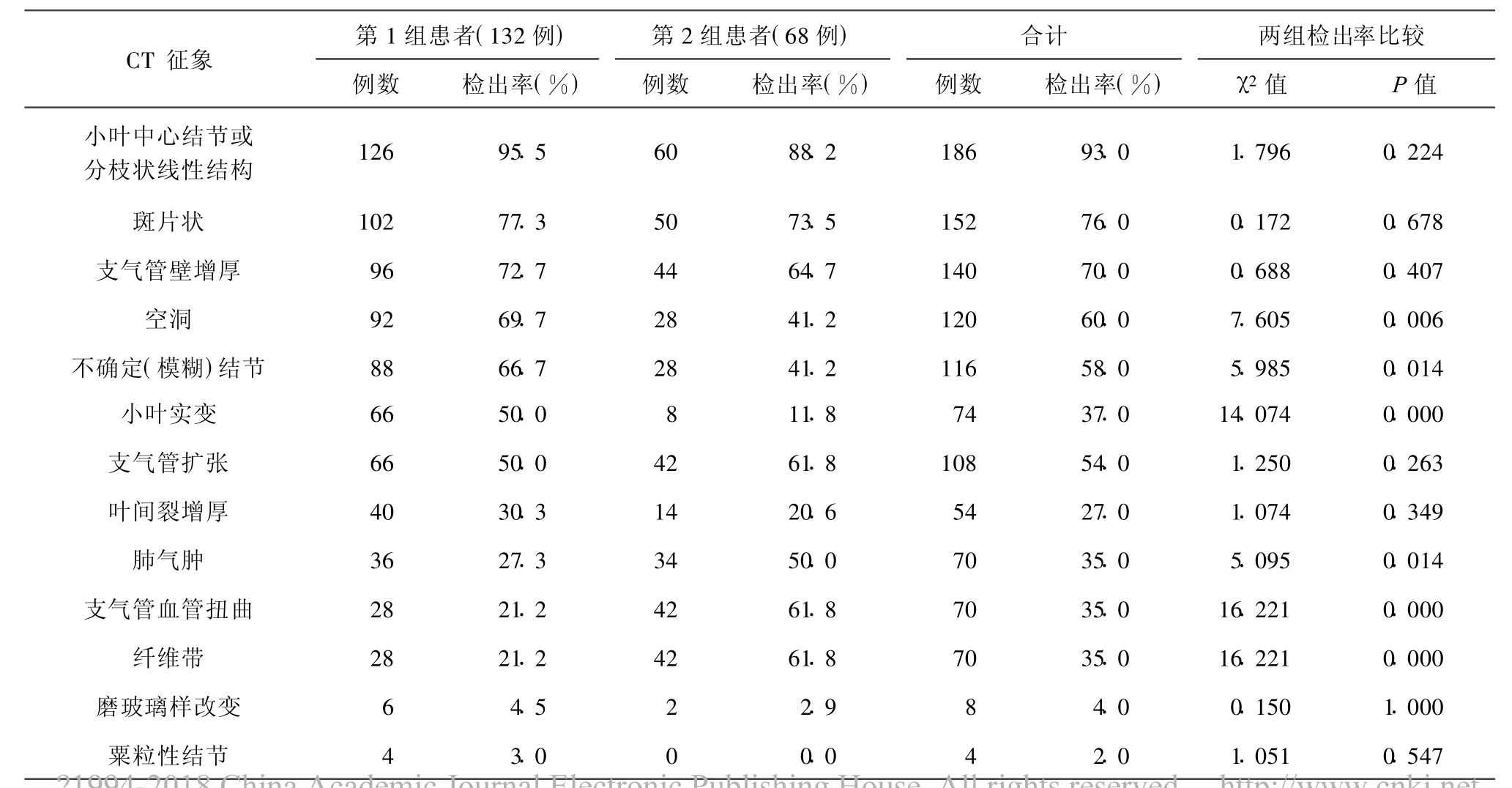
表1 各種薄層CT征象在兩組患者中的檢出率
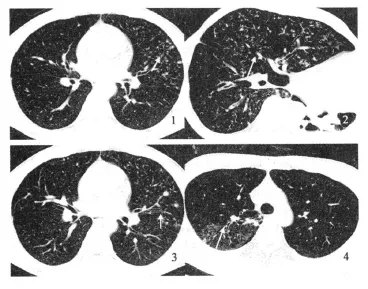
圖1 薄層CT掃描結果
討 論
一、特異性薄層CT征象及其病理基礎
(一)小葉中心病變、斑片狀表現與支氣管壁增厚
在繼發性或再感染性肺結核中,支氣管源性播散是最常見的結核播散方式;其前提是支氣管壁壞死及干酪樣物質的軟化、液化壞死;其中,干酪樣物質在多數病變中非常黏滯,以致不易流入支氣管腔,在病理上,小葉中心結節為細支氣管和其周圍肺泡炎的改變,分枝狀結構為干酪樣物質占據了細支氣管和肺泡管[4]。盡管其體積小,但這種病變邊界清楚,相對高密度;這些小葉中心病變由位于終末或呼吸細支氣管內及其周圍的實質性干酪樣物質組成;而斑片狀結構終端叢可代表細支氣管和肺泡管內的病變。
第1組128例初診肺結核的薄層CT征象中檢出率最高(≥70%)者為:小葉中心結節或分枝樣線性結構(95.5%)、斑片狀(77.3%)與支氣管壁增厚72.7%)。其中,小葉中心結節或分枝樣線性結構出現于幾乎所有的本組患者中,僅4例粟粒性結核例外。第2組68例可疑復發肺結核的患者中,小葉中心結節或分枝樣線性結構(88.2%)、斑片狀(73.5%)與支氣管壁增厚(64.7%)的檢出率雖與第1組中的檢出率相比稍低,但在第2組中仍然為最高的檢出率。上述薄層掃描CT征象兩組間不同檢出率相比差異無統計學意義(P值均>0.05),提示無論在初診抑或復發肺結核中其出現有一定必然性,或稱特異(征)性。
Itoh等[5]曾觀察到,在多數腺泡結節結核患者中,先是源于外圍細支氣管而與腺泡無直接關系的小結節增長,融合為直徑幾乎與肺泡相等的大結節,其后才通過孔氏孔擴展;而最先由Aschoff[6]提出的結核支氣管源性播散的典型影像學表現中,則把由結核炎性滲出或肉芽腫形成的單個腺泡實變描述為“肺泡結節“病變。本研究在2個方面支持Itoh等的觀察:(1)界限不清的結節常位于次級肺小葉的中央部分;(2)小葉實變區內的空腔出現于小葉中央。據此,筆者認為這些征象提示最初的病變是在細支氣管腔及周圍區域,病理上應由位于終末或呼吸細支氣管內及周圍的實質性干酪樣物質組成,與充填小支氣管的干酪樣物及合并干酪壞死的小葉中心氣腔實變相對應;之后,若病變進一步發展融合為較大模糊結節,才可如Aschoff[6]稱謂的由孔氏孔擴展。
(二)空洞
空洞形成于干酪化壞死物質液化并通過連接氣道排空之時,且多開始于小葉中央;幾個小空洞可融合成較大的空洞;洞壁可從光滑、薄壁到結節狀、厚壁。薄層CT掃描能顯示X線胸片上看不到或常規CT難以清晰顯示的實變區的小空洞。本研究中,初診患者薄層CT掃描中小空洞檢出率較高(69.7%),而在復發患者中檢出率較低(41.2%)。2組間檢出率相比,差異有統計意義學(P<0.05)。表明盡管小空洞出現是表明初診肺結核病變活動性的重要跡象,然而在復發肺結核中其特異(征)性減低。
二、非特異性薄層CT征象的影像分析
初診與復發肺結核患者其他非特異性薄層CT征象,根據檢出率高低其重要性(特異性)也依次減低。(1)在初診肺結核與可疑復發肺結核患者2組薄層CT征象中,直徑5~8 mm的不確定(模糊)結節(66.7%與41.2%)、支氣管擴張(50.0%與61.8%)及小葉實變(50.0%與11.8%)的檢出率都較高:但不是最高,單一(組)征象應不具診斷意義。(2)與初診肺結核患者組薄層CT征象中支氣管血管扭曲(21.2%)、纖維帶(21.2%)和肺氣腫(27.3%)較不常見相比,可疑復發肺結核患者組薄層CT征象中支氣管血管扭曲(61.8%)、纖維帶(61.8%)和肺氣腫(50.0%)則更為常見。(3)初診與復發2組薄層CT征象間的差異在小葉實變(P=0.000)、支氣管血管扭曲(P=0.000)、纖維帶(P=0.000)及不確定(模糊)結節(P=0.014)等薄層CT征象中差異有顯著統計學意義,表明其在復發肺結核中較具診斷意義。
三、多層螺旋CT薄層掃描對活動性肺結核診斷的適應證及其局限性
(一)適應證
X線胸片發現病灶,但不能確定肺結核是否有活動性;抗酸桿菌陰性,臨床癥狀明顯,常規CT雖能顯示較明顯的影像改變,但對細微改變顯示欠佳,當據此判定病變是否具有活動性非常困難。多層螺旋CT薄層掃描征象較特異,如支氣管壁增厚及小空洞形成共同判讀并結合臨床資料,將有助于活動性肺結核的診斷。
(二)局限性
掃描方法僅適于高精度多層螺旋CT;小葉中心結節或分枝線樣結構僅適用于肺結核播散某一方式(經支氣管源)或特定階段(早期或復發)的診斷或鑒別診斷。在另外一些情況下,憑借 X線胸片和(或)常規CT掃描,當發現肺結核播散或復發的經典影像學征象即可明確診斷為活動或復發。
總之,在諸種肺結核薄層CT征象中,線狀、直徑2~4 mm的結節狀或樹芽狀小葉中心病變是新的播散性或復發性肺結核患者最常見和具最特異性的影像學征象,多層螺旋CT薄層掃描對活動性肺結核具有可靠的診斷價值。
多層螺旋CT薄層掃描可提供不能見于X線胸片和不能清晰顯示于常規CT的活動性肺結核的有價值的影像信息;即使在懷疑疾病為繼發性肺結核的患者中也是如此。若進一步與其他較高檢出率的薄層CT的征象及臨床資料密切結合,則無疑有助于提高活動性肺結核的診斷水平。
[1] Woodring JH,Vandiviere HM,F ried AM,et al.Update:the radiog raphic features of pulmonary tuberculosis.AJR Am J Roentgenol,1986,146(3):497-506.
[2] 曹全明,王曉博.肺結核并存肺癌的影像診斷分析.內蒙古醫學院學報,2006,28(6):19-20.
[3] Murata K,Itoh H,Todo G,et al.Centrilobular lesions of the lung:demonstration by high-resolution CT and patologic correlation.Radiology,1986,161(3):641-645.
[4] Heitzman ER.T he Lung:radiologic-pathologic correlations.St Louis:Mobsy,1984:4-9.
[5] Itoh H,Tokunaga S,Asamoto H,et al.Radiologic-pathologic correlations of small lung nodules with special reference to peribronchial nodules.AJR Am J Roentgenol,1978,130(2):223-231.
[6] Aschoff L.Lectures on Pathology. New York:Hoeber,1964:53-57.
[7] Giron J,Lavayssiere J,Fajadet P,et al.High resolution chest CT in tuberculosis:evolutive patterns and sighs of activity.J Comput Assist T omogr,1997,21(4):601-607.
[8] Parks S,Hong YK,Joo SH,et al.CT findings of pulmonary tuberculosis presenting as segmental consolidation.Comput Assist Tomogr,1999,23(5):736-742.
[9] 王成勇,李益榮.3479例肺結核病人痰標本抗酸桿菌檢查結果分析.臨床肺科雜志,2004,9(6):43-44.

