小兒肺炎支原體感染的臨床診治及療效分析
楊啟慧
(湖南省株洲市一醫院,湖南株洲 412000)
肺炎支原體是引起小兒呼吸道感染的主要病原菌之一,筆者對我院2009年3~12月收治的66例支原體肺炎患兒進行回顧性分析,現報道如下:
1 資料與方法
1.1 一般資料
本組66例肺炎支原體感染病例均為我院兒科門診及住院患兒,其中,男43例,女23例;年齡7個月~11歲,平均 5.1歲;病程 7~32 d,平均 13 d;秋冬季發病 38例(57.6%),春夏季發病28例(42.4%);所有患兒均符合《諸福棠實用兒科學》(第7版)臨床診斷標準[1]。全部患兒排除先天性心臟病、混合感染、支氣管異物等其他疾病。臨床表現:發熱(常見中度不規則發熱和弛張熱)、咳嗽(多數為刺激性干咳)、憋喘、呼吸困難、胸痛、食欲減退、全身乏力、惡心嘔吐、氣促發紺、腹痛腹瀉等;體征:聽診聞及雙肺或單肺呼吸音增粗、中細濕啰音。
1.2 輔助檢查
1.2.1 實驗室檢查 所有患兒行血常規及血清MP-IgM檢查。周圍血白細胞總數在正常范圍內(4.0~10.0)×109/L者36例,>10.0×109/L者 27例,<4.0×109/L 者 3例;ELISA 法檢測血清MP-IgM 63例呈陽性,其余3例7 d后復查呈陽性。
1.2.2 肺部X線檢查 所有患兒常規行X線檢查表現為:①均有不同程度的肺紋理增強、增多及肺紋理紊亂;②肺門陰影增濃及肺門結構不清10例(15.2%),累及1~2個肺段的密度不均的片狀陰影43例(65.2%),表現為大小不均的小片狀陰影或斑片狀陰影12例(18.2%),間質性肺炎1例(1.4%);③單側肺野改變55例(83.3%),雙側肺野改變11例(16.7%)。
1.3 療效評定標準
治愈:臨床癥狀消失,肺部聽診未聞及異常呼吸音,實驗室檢查恢復正常,X線胸片顯示炎癥完全消散吸收。顯效:主要臨床癥狀消失或明顯減輕,肺部聽診異常呼吸音明顯減輕,實驗室檢查恢復正常或明顯好轉,X線胸片顯示炎癥全部消失或大部分吸收消散。有效:臨床癥狀減輕,肺部聽診異常呼吸音有所好轉,實驗室檢查有所好轉,X線顯示炎癥小部分消失。無效:臨床癥狀無改善或加重,肺部聽診異常呼吸音無改善或加重,實驗室檢查無改善或加重,X線胸片顯示炎性病變無改善或加重。臨床總有效率=(治愈病例+顯效病例)/總病例×100%。
1.4 治療方法
靜脈點滴阿奇霉素 10 mg/(kg·d),每日一次,5 d 為 1個療程,治療1個療程后,間隔停用4 d;阿奇霉素口服制劑10 mg/(kg·d),1 次/d,服用 3 d,間歇 4 d,為 1 個療程,根據患兒病情總療程2~3周。在使用阿奇霉素的基礎之上,同時常規給予化痰、鎮咳、退熱、霧化、支持、對癥等治療,病情嚴重的患兒加用短療程地塞米松治療,缺氧患兒給予鼻導管吸氧。若患兒病情緩解不明顯,考慮可能同時合并其他細菌感染,加用青霉素類或頭孢類藥物治療1個療程。治療結束后常規復查X線胸片和血常規。
2 結果
2.1 治療結果
66例患兒治愈57例,顯效6例,有效3例,臨床總有效率為95.5%,結果見表1。
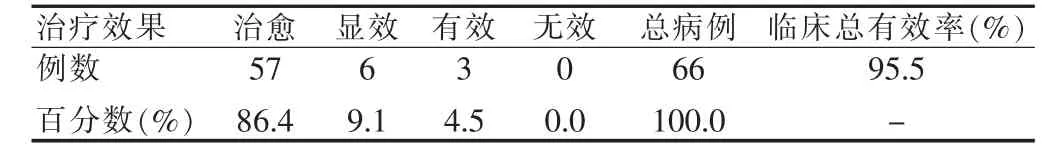
表1 66例患兒的治療結果
2.2 不良反應發生情況
惡心2例,嘔吐2例,腹痛及腹瀉1例,皮疹1例,不良反應總發生率為9%。
3 討論
小兒支原體肺炎是兒科常見病和多發病。支原體體積較一般細菌小,主要由口、鼻的分泌物經空氣傳播,引起流行性或散發性呼吸道感染,多發生于夏秋、冬春交界之際。近年來,由于肺炎病原學的改變,支原體肺炎嬰幼兒的發病率和學齡兒童的發病率均有升高趨勢。相關資料表明,小兒肺炎支原體感染引起的支原體肺炎約占小兒肺炎總數的20%[2]。小兒支原體肺炎的發病機制目前尚不完全明確,相關學者認為可能與肺炎支原體的直接侵入、免疫介入產生毒素及免疫機制介導的損害有關[3]。支原體肺炎的支原體病原菌大小介于病毒與細菌之間,是含有DNA和RNA的病原微生物,呈桿狀、球狀、絲狀等形態,無細胞壁。支原體一端含有的P-1蛋白能使其穿過小兒呼吸道纖毛層,定居于呼吸道上皮細胞。隨后支原體進入細胞間隙,抑制纖毛活動及損壞上皮細胞,引起細胞損傷、脫落、壞死,支氣管壁形成水腫、潰瘍,同時出現淋巴細胞、漿細胞浸潤,肺泡上皮脫屑增厚[4]。另外,肺炎支原體可經血行傳播至全身各個器官組織;且人體內某些組織的抗原與支原體的抗原相同,所以感染支原體后可產生人體自身抗體最終形成免疫復合物,從而引起多系統的損害[5]。支原體肺炎發病前1周左右常有上呼吸道感染病史。支原體肺炎患兒除肺內有不同程度的炎癥改變以外,刺激性咳嗽、氣急、發熱、憋喘等也是其常見的臨床表現。同時,部分肺炎支原體感染的患兒還可出現心肌炎、腦膜炎、溶血性貧血、各型皮疹等全身其他器官受累的臨床表現。嬰幼兒感染肺炎支原體后病情較重,病程較長,肺部濕啰音較明顯。支原體肺炎X線的主要表現如下:①肺紋理僵直、粗大自肺門向周圍延伸;②肺紋理間有片狀陰影,當片狀影被吸收后,粗大僵直的肺紋理可保留較長時間;③肺野內有較粗大的肺紋理通過伴較低密度云絮狀陰影;④有時表現為彌散的兩肺網狀陰影,有時僅表現為肺門較重的陰影區;⑤少數可出現游走性浸潤改變。由于支原體肺炎的主要病理改變是肺間質的改變,因此,肺間質浸潤是支原體肺炎常見的X線主要變現[6]。
支原體是原核生物中體積最小的微生物,它沒有細胞壁,一般抑制細胞壁合成的抗生素對其作用不大,但抑制影響孢子合成的大環內酯類抗生素對其作用明顯[7]。因此,阿奇霉素等大環內酯類抗生素成為臨床上治療小兒肺炎支原體感染的首選藥物。過去紅霉素是公認的治療支原體肺炎的首選大環內酯類藥物,但由于紅霉素使用后存在較大的胃腸道不適、肝臟損害、瘙癢等不良反應,且靜脈滴注時間較長,可發生局部疼痛和靜脈炎,使很多患兒對該藥抵抗性較高不易接受[8],從而使該藥在臨床中的應用受到一定的限制。阿奇霉素是新型的第二代大環內酯類抗生素,它屬于多房室模型結構,擁有兩個弱堿性氮基團,其獨特的藥物動力學使其很容易與細胞內的弱酸性溶酶體結合。阿奇霉素分子中的第9位加入了氮原子,其化學結構的穩定性相對較高,因此,阿奇霉素在組織和細胞內的作用較紅霉素更為明顯,能夠更有效地抑制支原體蛋白的合成。現已證實存在于吞噬細胞內的阿奇霉素被活化后,可趨向炎癥部位在被感染組織細胞中達到高濃度,且炎癥組織內的藥物濃度可達到非感染組織的6倍。因此,阿奇霉素具有生物利用度高、穩定性高、耐酸等優點。同時,肝臟代謝后的阿奇霉素絕大部分經糞便排出,對肝功能的損害較小。患兒確診為肺炎支原體感染后,經阿奇霉素治療效果不理想時應考慮是否同時合并其他種類細菌感染。本組少數患兒使用阿奇霉素效果不理想時,加用青霉素或頭孢類藥物后病情明顯好轉。
綜上所述,對長期反復陣咳、中毒癥狀不重的患兒應考慮肺炎支原體感染,而使用阿奇霉素治療小兒肺炎支原體感染療效確切、安全性高,值得臨床推廣使用。
[1]胡亞美,江載芳.諸福棠實用兒科學[M].7版.北京:人民衛生出版社,2002:1204-1205.
[2]張玉霞,劉玉潔,周云蘭,等.沐舒坦聯合阿奇霉素治療小兒支原體肺炎50例[J].中國實用醫刊,2009,36(3):90-91.
[3]張愛華.小兒肺炎支原體肺炎臨床特征及治療對策[J].實用全科醫學,2007,5(7):612-613.
[4]張先華.小兒肺炎支原體肺炎危險因素分析[J].醫學臨床研究,2004,21(11):1301-1302.
[5]楊莉,李海浪,李麗.肺炎支原體肺炎患兒免疫發育機制及臨床分析[J].實用兒科臨床雜志,2003,18(12):975-976.
[6]馬芝娟,陳紅,荀蕾.小兒支原體肺炎的X線表現與臨床分析[J].河南科技大學學報:醫學版,2010,28(1):53.
[7]李鼎慧.小兒肺炎支原體肺炎臨床分析[J].中國現代藥物應用,2010,4(8):97.
[8]丁濤,徐秀珍.阿奇霉素治療小兒支原體肺炎33例[J].山東醫藥,2002,42(33):94.

