夜夜鼾雷 一朝無聲
李五一 霍紅
42歲的孫先生,曾精力充沛,工作不知疲倦。
可是,他當(dāng)上鄉(xiāng)鎮(zhèn)領(lǐng)導(dǎo)沒幾年,就感覺白天工作打不起精神來,疲倦,看文件、開會和坐車沒幾分鐘,就開始打盹了。
老孫納悶,每晚倒頭就能睡,一覺七八個鐘頭,怎么還休息不過來呢?
在妻子的催促下,老孫夫妻倆來到醫(yī)院看病。
妻子告訴大夫,看他睡覺真難受,鼾聲如雷,一會兒憋氣幾十秒,趕緊推他翻下身,他才又喘氣。一夜如此,反反復(fù)復(fù),讓人揪心。
老孫晨起后感覺口干舌燥,兩側(cè)頭痛。如果趕上應(yīng)酬喝酒,這種癥狀就更嚴(yán)重了。
這兩年,老孫血壓還高了。
睡眠呼吸暫停
首診一周后睡眠呼吸監(jiān)測完成,結(jié)論是“重度阻塞性睡眠呼吸暫停綜合征”,呼吸暫停低通氣指數(shù)為64.5,最低血氧飽和度76%。
醫(yī)生建議,孫先生戴呼吸機(jī)再監(jiān)測一夜,然后,買一個呼吸機(jī)每晚睡時戴上,正壓通氣治療。
可老孫想,工作常出差下鄉(xiāng),有時農(nóng)村還停電,呼吸機(jī)實(shí)在不方便,于是便想到北京協(xié)和醫(yī)院耳鼻喉科尋求手術(shù)治療。
住院后,醫(yī)生對老孫安排了上氣道阻塞評估檢查,以了解老孫上氣道哪些部位可能阻塞。
體檢發(fā)現(xiàn),老孫雙側(cè)下鼻甲肥大,睡眠時會影響鼻子通氣,咽腔狹窄造成老孫的腭部附近氣道阻塞;舌并不肥厚,頜骨也無異常,似乎舌后區(qū)域氣道沒什么問題。
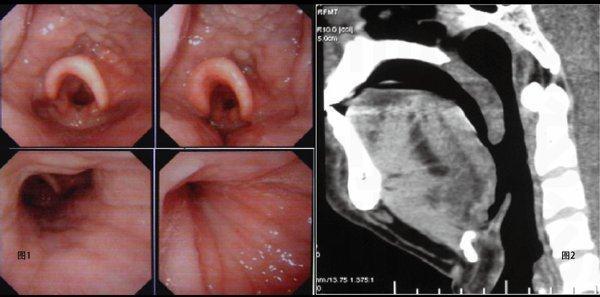
纖維喉鏡(圖1)和上氣道CT(圖2)檢查也符合上述判斷。
可是,第二天的夜間上氣道測壓檢查卻顯示:白天檢查貌似正常的舌后區(qū)氣道,實(shí)際上夜間睡眠時也有頻繁阻塞發(fā)生。
幾分鐘治好打呼嚕是騙子
住院后的反復(fù)檢查,讓著急手術(shù)的老孫夫婦按捺不住:“網(wǎng)上和報紙上都登了,幾分鐘做個微創(chuàng)手術(shù)不就能治好打呼嚕嗎?”
醫(yī)生耐心地和老孫夫婦一起分析了檢查情況:“阻塞性睡眠呼吸暫停的危害主要是呼吸暫停和低氧血癥,打鼾僅僅是該病常見的癥狀之一。為了各種商業(yè)利益和無序競爭,不少醫(yī)療廣告宣傳錯誤混淆這兩種不同的概念。所謂的局麻微創(chuàng)小手術(shù)對于中重度的睡眠呼吸暫停通常無效,僅僅減輕了打鼾聲音而已。本病的上氣道阻塞很復(fù)雜,個體差異很大,目前還需要聯(lián)合幾種檢查,綜合分析評估上氣道。”
醫(yī)生接著說:“這幾天檢查提示,老孫腭部附近氣道有解剖狹窄因素,舌后區(qū)氣道雖然寬大,但夜間頻繁阻塞,說明舌部神經(jīng)肌肉功能差,睡眠時松弛塌陷引起阻塞。鼻塞可能加重咽腔阻塞。所以,老孫的手術(shù)方案是:改良的懸雍垂腭咽成形術(shù)、舌-舌骨懸吊術(shù)和下鼻甲減容術(shù)。”
聽了醫(yī)生詳盡的介紹,也了解了術(shù)后可能出現(xiàn)的并發(fā)癥及應(yīng)對措施,老孫夫婦的心放下了,簽了手術(shù)同意書。
聯(lián)合手術(shù)還你旺盛精力
住院后第五天手術(shù)。
靜脈輸液、麻醉誘導(dǎo),老孫不知不覺“睡著了”。
然后是經(jīng)口腔插管全身麻醉。
按照既定的手術(shù)方案,手術(shù)分三部分進(jìn)行——
第一部分,改良的懸雍垂腭咽成形手術(shù):
首先切除雙側(cè)的腭扁桃體。然后,沿著懸雍垂兩側(cè)和腭弓切開,剔除腭帆間隙脂肪。用雙V-Y成形的方式外展腭弓、向前和向上提拉軟腭。修剪過長的懸雍垂。
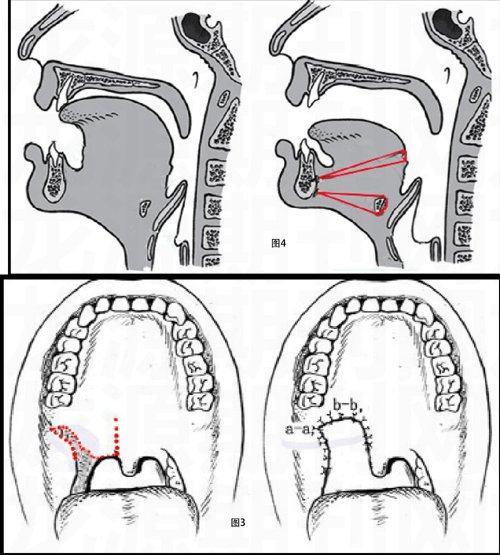
手術(shù)達(dá)到了擴(kuò)大腭咽氣道橫徑、縮短和前提軟腭的效果(圖3)。
第二部分,舌-舌骨懸吊術(shù):
頦部做3~4cm切口。剔除頦部脂肪墊。下頜骨內(nèi)側(cè)植入小鈦釘。切開舌骨下緣附著的部分肌肉,向前上牽拉舌骨,與鉚在下頜骨的小鈦釘懸吊固定。然后用特制的固定穿刺導(dǎo)引器,將專用的線穿繞過舌根,也與鉚在下頜骨的小鈦釘懸吊固定。
懸吊固定裝置將會改善睡眠時舌部松弛塌陷引起的阻塞(圖4)。
第三部分,下鼻甲減容術(shù):
內(nèi)窺鏡電視下,下鼻甲肥厚的軟組織用雙極電凝或低溫等離子準(zhǔn)確縮小了體積,增大了鼻腔通氣腔。
術(shù)后老孫被轉(zhuǎn)送到外科ICU病房監(jiān)護(hù)一夜,以規(guī)避術(shù)后上氣道水腫和呼吸抑制引發(fā)的窒息風(fēng)險。
次日上午,老孫徹底清醒,檢查呼吸道后拔除氣管插管。
一天后嘗試?yán)淞魇场?/p>
術(shù)后咽腔的疼痛四五天后逐漸減輕,術(shù)后第七天順利出院。
出院后,醫(yī)生還將自己編寫的阻塞性睡眠呼吸暫停生活行為指導(dǎo)手冊,贈送給老孫夫婦,告之控制飲酒、科學(xué)膳食+適當(dāng)運(yùn)動以達(dá)到理想體重。
9個月后,睡眠呼吸監(jiān)測顯示治療成功:阻塞低通氣指數(shù)降到了4,最低血氧飽和度提高到88%。
老孫不但又能精力充沛地工作了,血壓也正常了。
“打呼嚕”發(fā)病率快速上升
老孫僅是許多案例之一。
近年,我國人民生活物質(zhì)水平不斷提高和城市化進(jìn)程加劇,患病有明顯增多趨勢。
資料顯示,無論是西方白人,還是我國大陸、臺灣和香港華人,還有人種及生活習(xí)性相似的韓國及日本人,原發(fā)性打鼾和OSAHS(阻塞性睡眠呼吸暫停低通氣綜合征)均有較高患病率,發(fā)病率也接近。
阻塞性睡眠呼吸暫停的人會有哪些表現(xiàn)呢?
通常早期表現(xiàn)為睡眠明顯打鼾,晨起口干頭痛,此時,患者最好咨詢家人或睡伴有無夜間呼吸暫停的癥狀。
隨著病情加重,白天功能的損害逐漸表現(xiàn)出來,如白天嗜睡、不明原因疲乏、工作學(xué)習(xí)效率低等。
非常有趣的是,我們臨床就診的病人,更多不是自己要求看病,而是家人忍受不了患者打鼾和夜間憋氣而強(qiáng)迫坐起,堅持讓病人尋求醫(yī)療幫助的。
除了癥狀和體征外,還有一些相關(guān)的病人特征,包括:男性、老年、肥胖、頸圍粗大、伴有高血壓。
這些均提示有睡眠呼吸暫停患病的可能。
最終確診還要在醫(yī)院住一晚,做多導(dǎo)睡眠監(jiān)測(圖5),以了解睡眠結(jié)構(gòu)、呼吸暫停和低通氣、血氧等情況。
次日早晨,醫(yī)生書寫完整的監(jiān)測報告,告之病人是輕度、中度還是重度的阻塞性睡眠呼吸暫停。
“打呼嚕”引發(fā)多種嚴(yán)重疾病
研究發(fā)現(xiàn),在睡眠時,患者神經(jīng)興奮性降低,肌肉松弛,整個上呼吸道處于不穩(wěn)定狀態(tài),反復(fù)出現(xiàn)塌陷和阻塞,引起頻繁的呼吸暫停、血氧下降、二氧化碳分壓升高和睡眠結(jié)構(gòu)紊亂。
日復(fù)一日的這些病理生理改變,常導(dǎo)致病人高血壓、2型糖尿病、心律失常、冠心病、腦卒中和夜間猝死等發(fā)病率明顯增高。
此外,反復(fù)微覺醒和睡眠結(jié)構(gòu)紊亂,使得病人夜間得不到很好的休息,繼而出現(xiàn)白天困倦、疲乏、工作和學(xué)習(xí)效率明顯下降等,容易出現(xiàn)工傷和交通事故。
由此看出,阻塞性睡眠呼吸暫停低通氣綜合征對人體的危害還是很大的,應(yīng)該積極治療。
多種因素導(dǎo)致“打呼嚕”
患者經(jīng)常問大夫,為什么會得阻塞性睡眠呼吸暫停呢?
從睡眠呼吸醫(yī)學(xué)的專業(yè)角度講,病因是非常復(fù)雜的。有些和上呼吸道解剖結(jié)構(gòu)異常有關(guān),如上下頜骨或舌骨等骨結(jié)構(gòu)異常(圖6),有些軟組織增大也會使得呼吸道狹窄,如扁桃體肥大、舌體厚、咽壁或咽旁脂肪肥厚等;除了解剖因素異常引起外,一些神經(jīng)肌肉因素也是發(fā)病的重要因素。如病人呼吸暫停時,上氣道擴(kuò)大肌反射性擴(kuò)張活動功能常喪失,其原因可能是病人通氣控制的缺陷,反射激活的延遲,以及覺醒機(jī)制的缺陷。
其他如肥胖、性別、內(nèi)分泌、自然衰老等也都是重要的病因。
上述諸多因素往往交織在一起。
減輕體重可減少發(fā)病
近三十年,呼吸科、耳鼻喉科、口腔頜面外科、營養(yǎng)科、護(hù)理等多學(xué)科參與是目前理想的治療模式。
鑒于該病是一種與生活習(xí)性相關(guān)的疾病,所有體重大的患者和家人都應(yīng)約束病人飲食攝入,堅持鍛煉,把體重控制到理想水平。
一項(xiàng)研究顯示,每減少10%體重,呼吸暫停低通氣指數(shù)能減少26%,而增加10%體重,呼吸暫停低通氣指數(shù)會增加32%。
中重癥成人患者通常建議首選無創(chuàng)正壓通氣治療。呼吸機(jī)需要終身、每天堅持依從佩戴才能取得較好效果。
癥狀較輕的患者可以嘗試佩戴口腔矯治器。
如果是拒絕或用呼吸機(jī)不耐受的病人,可以到耳鼻咽喉科、頜面外科咨詢,選擇外科手術(shù)治療。
外科治療見效快,許多病人術(shù)后生活質(zhì)量明顯改善。一些長期隨訪研究顯示,手術(shù)后心血管發(fā)病率和死亡率明顯減少。
想手術(shù)需要知道什么
鑒于外科手術(shù)是一項(xiàng)有創(chuàng)的治療,當(dāng)然存在一定的風(fēng)險,所以,決定選擇手術(shù)的患者,要了解以下問題。
需要知道手術(shù)的風(fēng)險:
高齡、嚴(yán)重心肺疾病、神經(jīng)系統(tǒng)疾病、重度肥胖等明顯增加了手術(shù)風(fēng)險,并且使手術(shù)療效降低,通常不宜手術(shù)。雖然圍手術(shù)期的研究深入和經(jīng)驗(yàn)積累使手術(shù)變得更加安全,但手術(shù)仍有風(fēng)險,尤其是聯(lián)合手術(shù)。
要客觀了解手術(shù)效果:
由于病因復(fù)雜,有些難以預(yù)測,部分病例效果不理想。有些效果好的患者隨著衰老、體重增加等因素,還有可能復(fù)發(fā)。
需了解目前多樣化的手術(shù)模式:
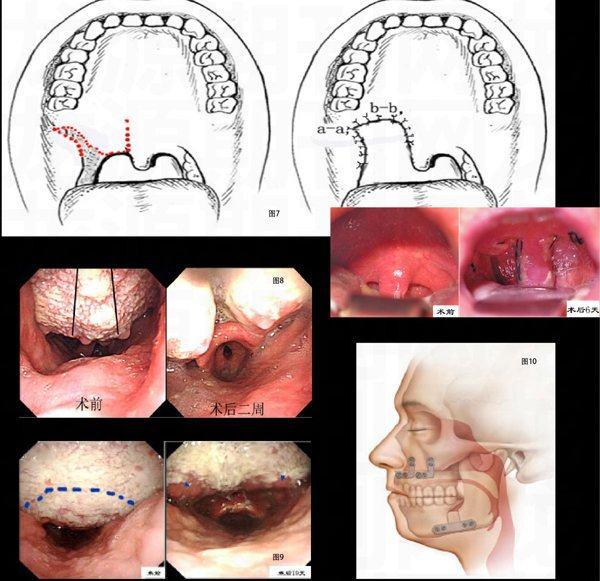
如上提到的,阻塞性睡眠呼吸暫停上氣道阻塞原因很多,因此有許多不同的手術(shù)方式,如各種腭咽成形術(shù)(圖7)、軟腭前移術(shù)、舌根部分切除術(shù)(圖8、圖9)、頦前徙和舌骨懸吊術(shù)、舌根懸吊固定術(shù)、雙頜前徙術(shù)(圖10)、牽引成骨術(shù)等。每個病人適合的手術(shù)可能并不一樣。未來新技術(shù)還將促進(jìn)更多新的手術(shù)出現(xiàn)。另外,手術(shù)前要進(jìn)行上氣道阻塞評估檢查,目前通常要聯(lián)合幾種檢查方法,這樣醫(yī)生才能做到術(shù)前心中有數(shù)。檢查完畢后,應(yīng)與有經(jīng)驗(yàn)的醫(yī)師探討,制定有針對性的個性化手術(shù)方案。
要樹立慢性病終身治療的觀念:
成功的手術(shù)治療并非意味著治療的結(jié)束。術(shù)后行為治療,包括控制體重,禁酒,調(diào)整睡姿等不良的生活習(xí)慣,對提高和鞏固手術(shù)療效非常重要。一些手術(shù)效果不理想或部分改善者,術(shù)后需要序貫正壓通氣、使用口腔矯治器或進(jìn)行再手術(shù)等治療。
李五一,中國醫(yī)學(xué)科學(xué)院、中國協(xié)和醫(yī)科大學(xué)、北京協(xié)和醫(yī)院耳鼻咽喉科主任醫(yī)師,教授,碩士研究生導(dǎo)師。從事睡眠呼吸外科診斷和治療、經(jīng)口上氣道腫瘤微創(chuàng)手術(shù)、頭頸外科、嗓音外科、吞咽障礙、咽喉氣管食管疾病等臨床研究多年,在該領(lǐng)域積累了豐富臨床經(jīng)驗(yàn)。開創(chuàng)了許多微創(chuàng)手術(shù),避免了傳統(tǒng)開放手術(shù)的創(chuàng)傷,并取得很好療效。

