宮頸管搔刮術在宮頸錐形切除術中的應用觀察
武洪鈺
宮頸上皮內瘤變(Cervical intraepithelial neoplaia,CIN)是一組與浸潤性宮頸癌密切相關的癌前病變的統稱,反映了子宮頸癌發生發展的連續過程。根據細胞異常程度及累積上皮范圍將CIN分為三級,即CINⅠ級:輕度不典型增生;Ⅱ級:中度不典型增生;Ⅲ級:重度不典型增生和原位癌。宮頸錐形切除術是宮頸高度鱗狀上皮內瘤變的1種獨立診斷和治療程序[1]。宮頸管搔刮術(ECC)多用于細胞學異常或臨床可疑而陰道鏡檢查陰性或不滿意或鏡下活檢陰性的患者[2]。頸管內搔刮可以評估頸管情況,指導錐切手術范圍。現以我院2005年5月至2010年3月行宮頸錐切術治療的290例術前ECC病理結果為陽性的CIN患者的臨床資料進行回顧性分析,以評估術前ECC病理結果在宮頸錐切術中的臨床價值。
1 資料與方法
1.1 一般資料 本組患者290例,年齡27~68歲,均為經產婦,其中術前ECC病理結果CINⅠ級56例,CINⅡ級82例,CINⅢ級152例。所有患者均術前行陰道鏡下多點活檢及宮頸管內搔刮術。
1.2 手術方法 將290例患者分為3組:CINⅠ級組,CINⅡ級組,CINⅢ級組。所有患者均行宮頸管搔刮術及宮頸冷刀錐切術,方法如下。
宮頸管搔刮術:患者取膀胱截石位,常規消毒鋪巾,窺器暴露宮頸,再次消毒,以小號子宮刮匙按順時針或逆時針順序搔刮頸管內膜組織并送檢。
宮頸冷刀錐切術:在連續硬膜外麻醉下,患者取膀胱截石位,常規消毒鋪巾,窺器暴露宮頸,行碘試驗以確定手術范圍,鼠齒鉗鉗夾宮頸前唇并固定,在碘試驗不著色區外緣0.5 cm環形切開,深度2~2.5 cm。宮頸創面常規縫合,同時創面填塞碘仿紗條,48 h后取出。切除物送病理檢查。術后應用抗生素抗感染治療。
1.3 統計學方法 采用SPSS 13.0統計軟件處理分析。各組樣本間差異的比較采用fisher確切概率法,以P<0.05為差異有統計學意義。
2 結果
術后病理結果與術前ECC病理結果相符率為74.1%(215/290),術前ECC病理 CINⅠ級56例,CINⅡ級82例,CINⅢ級152例,與術后病理相符率分別為48.2%(27/56),73.2%(60/83),84.2%(128/152)(表1),三者相符率比較差異有統計學意義(P<0.05)。術前ECC結果為CINⅠ級、CINⅡ級、CINⅢ級的患者中術后切緣陽性例數分別為:0,8,14例,三者比較差異有統計學意義(P<0.05)。
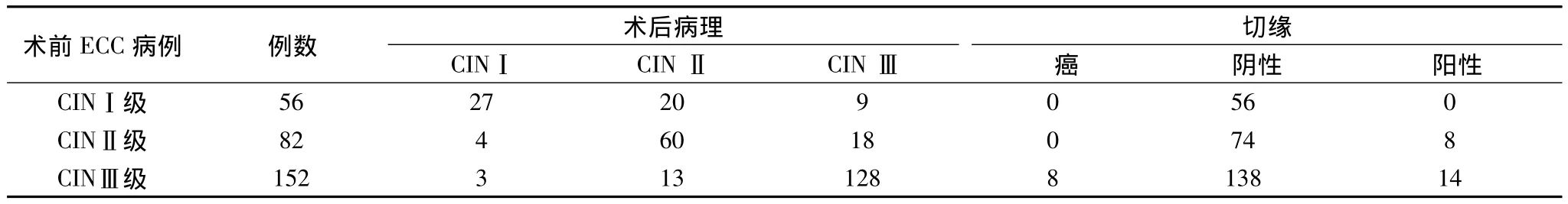
表1 術前ECC結果與術后病理級別、切緣情況的關系
3 討論
宮頸管搔刮術最早用于判斷子宮內膜癌的病變范圍,是分段診刮術中的一部分。資料顯示,通過ECC與宮頸錐切術后病理比較,可以看出二者具有一致性,而且,術前ECC病理級別越高與術后病理相符率越高,說明宮頸病變程度越高,越容易累及宮頸管。
如果術前宮頸管搔刮術發現不典型增生病變,或病理學發現子宮錐切標本邊緣存在不典型增生病變,則患者患浸潤性癌的高危型明顯增加[3]。Ayhan等[4]對56例 CINⅢ級宮頸陽性切緣的婦女行重復leep術顯示,6例(10.7%)為宮頸早期浸潤癌,1例(1.8%)CINⅠ,1例(1.8%)CINⅡ,21例(37.5%)CINⅢ,27例(48.2%)慢性宮頸炎。故重復性leep術提示未明確診斷的宮頸微灶浸潤癌。切緣病理結果常作為預測是否有殘留病灶的指標。
Fine等[3]研究,錐切術后病理標本為浸潤性病變,且切緣陽性的所有患者的術前ECC結果,都是陽性的。但也有學者認為術前ECC的結果,不能預測宮頸錐切術治療CIN患者后是否有殘留病灶[5、6]。因此,術前ECC結果是否能作為殘留病灶的預測指標還有待進一步研究。
[1]Vekoslav L,Zoricas,Biljana,D,et al.The rationale for hysterectomy after uterine cervix.Medicine and Biology 2007:25.
[2]曹澤毅.婦產科常見腫瘤診治指南.第2版.北京:人民衛生出版社,2007:25.
[3]Fine B,Feinstein G,Sabella V,et al.The pre-and postoperative value of endocervical curettage in the detection of cervical intraepithelial neoplasia and invasive cervical cancer.Gynecologic Oncology,1998,71(1):46.
[4]Ayhan A,Boynukalin FK,Guven S,et al.Repeat LEEP conization in patients with cervical intraepithelial neoplasia grade 3 and positive ectocervical margins.Gynaecol Obstet,2009,105(1):14-17.
[5]Suwanit T,Dittakarn B.Prevalevce and risk factors for residual cervicalneoplasia in subsequent hysterectomy following LEEP or conization.Assoc Thai,2005,88(10):1344.
[6]Sanjay M,Karen L.Predicting persistent/recurrent disease in the cervix after excisional biopsy.Med Gen Med,2007,9(2):24.

