頑固性高血壓與阻塞性睡眠呼吸暫停低通氣綜合征相關性研究
王海魚,陳愛華,賀獻芝,鐘慶華,王先寶,宋旭東
頑固性高血壓與阻塞性睡眠呼吸暫停低通氣綜合征相關性研究
王海魚,陳愛華,賀獻芝,鐘慶華,王先寶,宋旭東
目的 探討頑固性高血壓與阻塞性睡眠呼吸暫停低通氣綜合征 (OSAHS)的相關性。方法 選取2010年10月—2012年5月在珠江醫院及深圳龍崗中心醫院門診及心內科住院的頑固性高血壓患者355例為研究對象,均采用便攜式多導睡眠儀行多導睡眠圖 (PSG)監測。合并OSAHS患者172例 (48.4%),給予經鼻持續氣道正壓通氣(CPAP)治療,治療8周。記錄治療前及OSAHS患者治療后的低通氣指數 (AHI)、最低血氧濃度 (LSaO2)、氧減飽和度指數、收縮壓 (SBP)、舒張壓 (DBP)。結果 OSAHS組與非OSAHS組患者性別、年齡、體質指數 (BMI)、SBP比較,差異均無統計學意義 (P>0.05);兩組AHI、LSaO2、氧減飽和度指數、DBP比較,差異均有統計學意義 (P<0.05)。頑固性高血壓合并OSAHS患者CPAP治療后SBP、DBP、AHI、LSaO2、氧減飽和度指數與治療前比較,差異均有統計學意義 (P<0.05)。結論 OSAHS是頑固性高血壓常見合并疾病,此類患者AHI、LSaO2、氧減飽和度指數、DBP均較高,CPAP治療可改善低氧狀態,從而降低其血壓及AHI、LSaO2、氧減飽和度指數。
高血壓;阻塞性睡眠呼吸暫停低通氣綜合征;持續氣道正壓通氣;多導睡眠圖
流行病學、臨床和基礎研究一致地證實高血壓的患病率及血壓升高的程度與睡眠呼吸暫停 (SA)的嚴重程度有明確的相關關系。SA可以引發高血壓,而有效地治療SA可以降低高血壓的患病率和降低血壓[1-2]。中華醫學會呼吸病學分會睡眠學組對我國阻塞性睡眠呼吸暫停低通氣綜合征 (OSAHS)人群中高血壓的患病率進行了流行病學調查,結果顯示,OSAHS患者中高血壓的患病率顯著高于對照組 (49.3%比23.5%,P <0.001),二者相差 2.2 倍[3]。本研究選擇頑固性高血壓患者為研究對象,探討其睡眠呼吸障礙情況與血壓水平的相關性,持續氣道正壓通氣 (CPAP)治療是否有利于血壓控制及可能的機制。
1 資料與方法
1.1 一般資料 選取2010年10月—2012年5月在珠江醫院及深圳龍崗中心醫院門診及心內科住院的頑固性高血壓患者355例為研究對象,其中男272例,女83例;年齡30~82歲,平均 (56±26)歲。合并OSAHS患者172例 (OSAHS組),未合并OSAHS患者183例 (非OSAHS組)。頑固性高血壓的診斷依據2010年中國高血壓防治指南頑固性高血壓診斷標準。OSAHS診斷標準按2009年度“睡眠呼吸暫停與心血管疾病專家共識”[1],有白天嗜睡、睡眠時嚴重打鼾及反復呼吸暫停等臨床表現;氣流停止超過10 s為呼吸暫停,呼吸氣流降低≥50%并伴血氧飽和度下降≥4%為低通氣,多導睡眠圖 (polysomography,PSG)監測示呼吸暫停低通氣指數 (apnea hypopnea index,AHI)≥5次/h。根據 PSG監測結果,可將OSAHS分為輕、中重度。即輕度:AHI 5~20次/h,86%≤最低血氧濃度 (LSaO2) <90%;中重度:AHI≥21次/h,LSaO2≤85%。排除標準:(1)患有精神病或老年癡呆、多發性神經病及神經肌肉疾病患者;(2)患有嚴重心腦血管疾病及嚴重急、慢性肺部疾病及酗酒史者;(3)入選前48 h內服用過鎮靜劑或麻醉劑。
1.2 PSG檢查 入選患者均采用便攜式多導睡眠儀行PSG監測。監測指標包括:雙導聯腦電圖、口鼻氣流、胸腹運動、心電圖、鼾聲指數、體位、指端血氧飽和度。記錄睡眠呼吸暫停低通氣指數〔AHI=(呼吸暫停次數+低通氣次數)/60 min〕、LSaO2、氧減飽和度指數 (指睡眠呼吸檢測中平均每小時血氧飽和度下降≥3%的次數)。監測時間≥每夜7 h。
1.3 治療方法 OSAHS患者均予CPAP治療,8周后復測PSG,AHI<5次/h為治療有效,同時記錄血壓控制情況,取不同日3次血壓的平均值或連續2次血壓的平均值,比較在維持原有降壓藥物種類及劑量不變基礎上,經CPAP治療前后血壓控制情況及AHI、LSaO2、氧減飽和度指數。非OSAHS患者采用降壓藥物治療。
1.4 統計學方法 采用SPSS 13.0統計軟件進行統計學處理,計量資料以 (±s)表示,采用t檢驗,治療前后比較采用配對t檢驗;計數資料采用χ2檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 OSAHS組與非OSAHS組一般資料及PSG監測指標比較頑固性高血壓合并OSAHS患者172例 (48.4%),其中輕度OSAHS 80例 (46.5%),中重度 OSAHS 92例 (53.5%)。OSAHS組與非OSAHS組性別、年齡、體質指數 (BMI)、收縮壓 (SBP)比較,差異均無統計學意義 (P>0.05);兩組AHI、LSaO2、氧減飽和度指數、舒張壓 (DBP)比較,差異均有統計學意義 (P<0.05,見表1)。
2.2 頑固性高血壓合并OSAHS患者CPAP治療前后血壓及PSG監測指標比較 頑固性高血壓合并OSAHS患者CPAP治療后SBP、DBP、AHI、LSaO2、氧減飽和度指數與治療前比較,差異均有統計學意義 (P<0.05,見表2)。
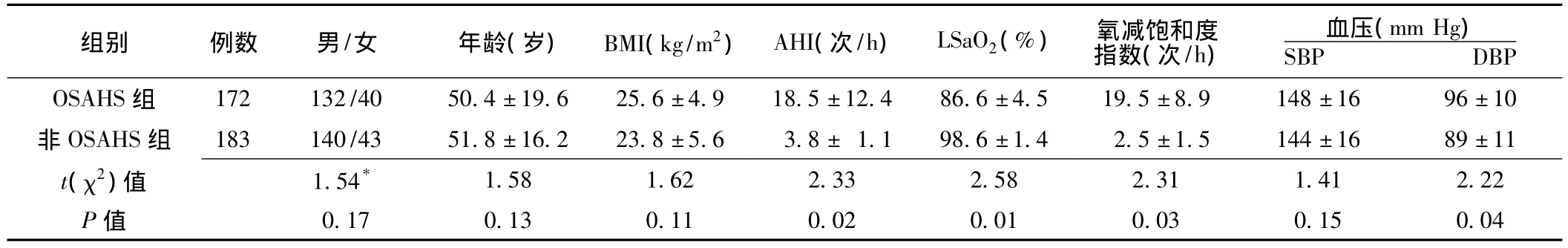
表1 OSAHS組與非OSAHS組一般資料及PSG監測指標比較Table 1 Comparison of general characteristics and the indexes of PSG between OSAHS and non-OSAHS groups
表2 頑固性高血壓合并OSAHS患者CPAP治療前后血壓及PSG監測指標比較 (±s)Table 2 Comparison of blood pressure and PSG monitoring indicators before and after CPAP treatment in patients with OSAHS and resistant hypertension
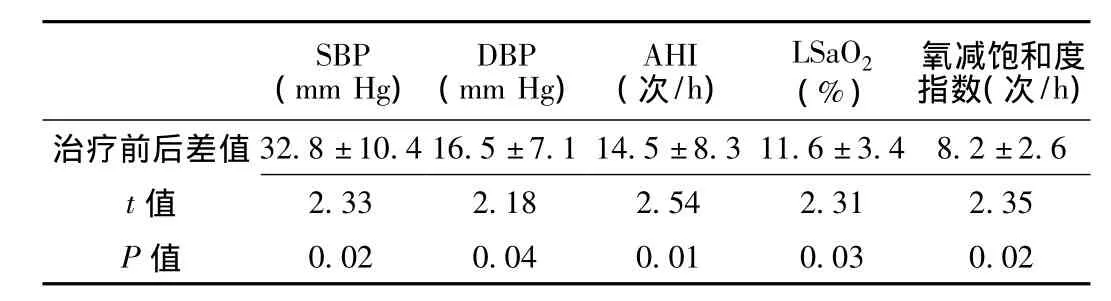
表2 頑固性高血壓合并OSAHS患者CPAP治療前后血壓及PSG監測指標比較 (±s)Table 2 Comparison of blood pressure and PSG monitoring indicators before and after CPAP treatment in patients with OSAHS and resistant hypertension
SBP(mm Hg)DBP(mm Hg)AHI(次/h)LSaO2(%)氧減飽和度指數(次/h)治療前后差值 32.8 ±10.4 16.5 ±7.1 14.5 ±8.3 11.6 ±3.4 8.2 ±2.6 2.33 2.18 2.54 2.31 2.35 P值t 值0.02 0.04 0.01 0.03 0.02
3 討論
2008年,美國心臟學會/心臟病學院 (AHA/ACC)聯合發表的《睡眠呼吸暫停與心血管疾病科學共識》中明確指出:約50%的OSAHS患者患有高血壓,至少30%的高血壓患者伴有OSAHS,而這部分患者的OSAHS多因被漏診而貽誤治療。本研究選擇頑固性高血壓患者為研究對象,結果表明48.4%的患者合并OSAHS,提示SA在高血壓患者中是常見伴隨疾病,應早期重視,早期治療。
本研究入選的頑固性高血壓患者,使用包括利尿劑在內的至少3種降壓藥足量治療4周以上,血壓目標水平仍在140/90 mm Hg以上。在維持原降壓方案基礎上,對經睡眠監測診斷為OSAHS的患者,予CPAP治療8周后,所有患者血壓均進一步降低,大部分控制到140/90 mm Hg以下,同時頭暈、乏力及認知能力明顯改善。也就是說,OSAHS患者經CPAP治療后,隨著最低血氧飽和度的升高和呼吸紊亂指數的下降,升高的血壓也明顯下降,因而可以得出結論:OSAHS患者低氧在其血壓升高的發生機制中起著重要的作用,改善夜間低氧是控制其血壓的重要手段[4-7]。
SA指睡眠過程中反復的呼吸停止或低通氣,造成反復低氧和 (或)覺醒,在臨床上比較常見,主要表現為睡眠時打鼾并伴有呼吸暫停和呼吸表淺。患者在睡眠過程中反復出現清醒、入睡、窒息、清醒,這種睡眠狀態導致高血壓的可能機制主要有以下兩點:(1)SA反復發作的低氧和 (或)高碳酸血癥,導致自主神經調節功能失衡,可增強交感神經興奮性[8-9],刺激頸動脈竇、主動脈體、腦干髓質的化學感受器及交感神經,使兒茶酚胺類腎上腺素、去甲腎上腺素呈脈沖式急劇釋放,中心靜脈血回流增加、小動脈收縮、心排血量增加、血壓顯著升高。另還可激活腎素血管緊張素系統[8]及皮質醇,使得周圍動脈收縮。(2)內皮功能損傷:由于間歇低氧造成內皮細胞損傷,進而導致內皮依賴的血管舒張效應減弱,引起血管張力增加,血壓升高,因此OSAHS又被看做是一種氧化應激性疾病。本研究中入選的頑固性高血壓患者經單純藥物治療難以控制血壓,分析除上述原因外,可能還與下列機制有關:(1)反復慢性的低血氧,長期的兒茶酚胺作用使血管平滑肌發生重構和肥厚,對舒血管物質反應遲鈍。(2)慢性缺氧導致內分泌紊亂,誘發胰島素抵抗,繼發高胰島素血癥可加速動脈硬化,并使腎臟水鈉重吸收增強。腎臟慢性缺氧可長期激活腎素-血管緊張素-醛固酮系統[8-11]。
本組頑固性高血壓合并OSAHS患者經CPAP糾正缺氧后,血壓得到良好控制,進一步說明:低氧是引起此類患者頑固性高血壓的主要原因。早期予CPAP改善血氧能夠使得血壓得到有效控制,與文獻報道一致[4-5,12],同時顯著改善OSAHS患者癥狀,如白天嗜睡、認知功能減退等。基于上述機制,下一步研究:在頑固性高血壓患者的降壓藥物除外選擇利尿劑,優選聯合腎上腺素受體阻滯劑及血管緊張素轉換酶抑制劑(ACEI)或血管緊張素受體阻斷劑 (ARB)類藥物協同降壓,比較與聯合傳統鈣離子拮抗劑 (CCB)降壓療效的差別。
總之,越來越多的證據表明OSAHS并發高血壓、冠心病、肺動脈高壓、心力衰竭、腦卒中的危險性增高,是心腦血管疾病的獨立危險因素[13]。本研究結果提示:便攜式睡眠檢測可以作為頑固性高血壓患者病情的重要評估手段,及時了解頑固性高血壓患者睡眠呼吸狀況,能幫助醫生早期判斷病情,為臨床診療提供指導。頑固性高血壓合并OSAHS的患者早期給予CPAP治療,有利于早期血壓達標,緩解臨床癥狀,降低心腦血管事件改善預后。
1 睡眠呼吸暫停與心血管疾病專家共識組.睡眠呼吸暫停與心血管疾病專家共識 [J].中華內科雜志,2009,48(12):1059-1067.
2 中國高血壓防治指南修訂委員會.中國高血壓防治指南2010[J].中華高血壓雜志,2011,19(8):701-743.
3 中華醫學會呼吸病學分會睡眠呼吸疾病學組.睡眠呼吸暫停人群高血壓患病率的多中心研究 [J].中華結核和呼吸雜志,2007,30(12):894-897.
4 Doherty LS,Kiely JL,Swan V,et al.Long-term effects of nasal continuous positive airway pressure therapy on cardiovascular outcomes in sleep apnea syndrome[J].Chest,2005,127(6):2076-2084.
5 Norman D,Loredo JS,Nelesen RA,et al.Effects of continuous positive airway pressure versus supplemental oxygen on 24-hour ambulatory blood pressure[J].Hypertension,2006,47(5):840-845.
6 高愛武,高淑磊,周蕾,等.男性阻塞性睡眠呼吸暫停低通氣綜合征及其相關高血壓患者與氧化損傷相關性研究 [J].疑難病雜志,2010,9(9):694.
7 李丹,楊宇,羅熒荃.經鼻持續氣道正壓通氣治療對阻塞性睡眠呼吸暫停低通氣綜合征合并血壓晨峰的高血壓患者血壓和腦鈉肽的影響[J].中國全科醫學,2011,14(8):2612.
8 Cicolin A,Mangiardi L,Mutani R,et al.Angiotensin converting enzyme inhibitors and obstructive sleep apnea [J].Mayo Clin Proc,2006,81(1):53-55.
9 過云峰,陳風.阻塞性睡眠呼吸暫停綜合征和高血壓靶器官損害的相關性研究[J].中國全科醫學,2011,14(7):2253.
10 黎曉暉,錢小順,李天志,等.睡眠呼吸暫停綜合征合并高血壓與胰島素抵抗的研究[J].軍醫進修學院學報,2010,31(4):339-340.
11 Tasali E,Ip MS.Obstructive sleep apnea and metabolic syndrome:alteration in glucose metabolism and inflammation[J].Proc Am Thorac Soc,2008,5(2):207-217.
12 徐彥梅,朱靜,王瑒.持續氣道正壓治療老年阻塞性睡眠呼吸暫停綜合征的護理[J].實用心腦肺血管病雜志,2011,19(4):658.
13 宋志芳,彭燕,鄭澤琪.阻塞性睡眠呼吸暫停綜合征對血壓、血管內皮功能、腎功能及左室質量的影響研究[J].中國全科醫學,2010,13(12):3957.
Clinical Study on the Correlation of Obstructive Sleep Apnea and Resistant Hypertension
WANG Hai-yu,CHEN Aihua,HE Xian-zhi,et al.Department of Cardiology,Zhujiang Hospital,Southern Medical University,Guangzhou 510282,China
ObjectiveTo investigate the relationship between obstructive sleep apnea hypopnea syndrome(OSAHS)and resistant hypertension.Methods 355 patients with resistant hypertension admitted to Zhujiang Hospital and Longgang Central Hospital from October 2010 to May 2012 were involved into the study.All the patients were tested by PSG.172 cases(48.4%)combined with OSAHS were given continuous positive airway pressure(CPAP)treatment for 8 weeks.The apnea hypopnea index(AHI),LSaO2,oxygen desaturation index,systolic pressure and diastolic pressure were recorded.ResultsThe sex ratio,age,BMI and SBP showed no statistically significant differences between OSAHS group and non-OSAHS group(P >0.05).But the two groups showed statistically significant differences in AHI,LSaO2,oxygen desaturation index and DBP(P <0.05).Among resistant hypertension patients combined with OSAHS,the SBP,DBP,AHI,LSaO2and oxygen desaturation index after treatment showed statistically significant differences compared with those before the treatment(P <0.05).ConclusionOSAHS is common complication in resistant hypertension patients,who also have high levels of AHI,LSaO2,oxygen desaturation index and DBP.CPAP can improve low oxygen state,thus improving blood pressure,AHI,LSaO2and oxygen desaturation index.
Hypertension;Obstructive sleep apnea hypopnea syndrome;Continuous positive airway pressure;Polysomnograph
R 541.4
A
1007-9572(2012)10-3329-03
10.3969/j.issn.1007-9572.2012.10.041
510282廣東省廣州市,南方醫科大學珠江醫院心內科 (王海魚,陳愛華,王先寶,宋旭東);深圳市龍崗中心醫院心內科 (王海魚,賀獻芝,鐘慶華)
陳愛華,510282廣東省廣州市,南方醫科大學珠江醫院心內科;E-mail:chenaha@21cn.com
2012-06-21;
2012-09-20)
(本文編輯:陳素芳)

